Introduktion
Papulopustuløs rosacea (PPR) er en kronisk inflammatorisk sygdom, der er karakteriseret ved erytem i ansigtet med papler og/eller pustler, der fortrinsvis er lokaliseret i ansigtet.
Traditionelt er den blevet behandlet med orale tetracykliner (primært doxycyklin) og topiske antibiotika, såsom metronidazol.1 Et stigende antal behandlinger er blevet tilgængelige i de seneste år, herunder oral isotretinoin2 og antiparasitmedicin såsom ivermectin, som kan indgives topisk3 eller oralt.4 I klinisk praksis er der imidlertid et betydeligt antal udfordrende tilfælde, som ikke reagerer på disse konventionelle behandlinger. Azithromycin, et makrolidantibiotikum, har vist sig at være en sikker og effektiv behandling af PPR.5 Vi har designet en undersøgelse for at evaluere brugen af azithromycin til behandling af PPR, som ikke reagerede på konventionel behandling på vores hospital.6
Materiale og metoderDesign
Vi gennemførte et prospektivt pilotstudie af 16 patienter med PPR mellem marts 2016 og september 2017.
Inklusions- og eksklusionskriterier
Vi inkluderede patienter med PPR, som havde modtaget konventionel behandling med doxycyclin 100 mg tabletter hver 24 timer og metronidazol 0.75 % lokal gel hver 24 timer i 84 dage, og som 1) havde 1) oplevet klinisk forværring (en stigning i antallet af inflammatoriske læsioner) som følge af denne behandling eller 2) havde oplevet tidlig recidiv (tilbagevenden af læsioner inden for 8 uger efter behandlingens afslutning) på trods af en reduktion i antallet af læsioner under behandlingen.
Patienter med en kendt historie med hjertesygdom blev ekskluderet.
Alle patienter blev informeret detaljeret om oral azithromycin og alternative behandlinger og om betingelserne for undersøgelsen. Der blev indhentet skriftligt samtykke i alle tilfælde. PPR blev gradueret i henhold til 4 niveauer af progressiv klinisk sværhedsgrad7 (tabel 1).
Kliniske stadier af papulopustuløs rosaceaaa
| Klinisk stadium | Kliniske tegn | |
|---|---|---|
| I | Facial erytem med fravær af papler og pustler | |
| II | Facial erytem med 1-12 papler og/eller pustler | |
| III | Facialt erytem med > 20 papler og/eller pustler | |
| IV | Facialt erytem med > 20 papler og/eller pustler | |
| IV | Facialt erytem med papler og/eller pustler og vedvarende solide ødemer (Morbihan-sygdom) |
Adapteret fra Fernandez-Obregon.7
Patienterne fik azithromycin 500 mg tabletter i 12 uger efter det behandlingsregime, der blev foreslået af Bakar et al.8: 500 mg/d i 3 på hinanden følgende dage om ugen i en måned, efterfulgt af 250 mg/d (en halv 500 mg-tablet) i 3 på hinanden følgende dage om ugen i endnu en måned, efterfulgt af 500 mg en gang om ugen i endnu en måned (samlet behandlingsvarighed: 12 uger).
Opfølgning
Patienterne blev planlagt til 2 hovedbesøg for at kontrollere den kortsigtede effektivitet af oral azithromycin og en række efterfølgende besøg for at kontrollere den langsigtede effektivitet. Ved baselinebesøget (besøg 1), efter at patienterne havde givet deres informerede samtykke til at deltage i undersøgelsen, blev sværhedsgraden af deres PPR vurderet, og de blev startet på det etablerede 12 ugers forløb med oral azithromycin. Det andet besøg fandt sted 8 uger efter afslutningen af behandlingen. Ved dette besøg blev det kliniske respons vurderet på en 3-punktsskala7 efter forbedring i forhold til baseline (tabel 2). Der blev også foretaget en registrering af bivirkninger og af, hvordan patienterne vurderede deres forbedring (let, moderat eller markant). Tabel 3 opsummerer patienternes demografiske data og respons på konventionel behandling og oral azithromycin. De efterfølgende besøg for at evaluere azithromycins langtidseffektivitet blev afholdt hver 12. uge. Resultaterne af evalueringen (recidiv af inflammatoriske læsioner, antal uger uden inflammatoriske læsioner og respons på genindførelse med oral azithromycin hos patienter, der oplevede recidiv) er opsummeret i tabel 4.
Niveauer af klinisk respons på behandling med oral azithromycin hos patienter med papulopustuløs rosaceaa
| Niveau af klinisk respons | Kliniske tegn |
|---|---|
| + | Reduktion af erytem i ansigtet uden ændringer i antallet af papler og/eller pustler |
| ++ | Mærkbar reduktion af erytem i ansigtet og betydelig reduktion i antallet af papler og/eller pustler |
| +++ | Mindre eller intet tilbageværende ansigtserytem med fuldstændig forsvinden af papler og pustler |
Adapteret fra Fernandez-Obregon.7
Demografiske karakteristika, respons på konventionel behandling og ændringer i klinisk stadieinddeling hos patienter med papulopustuløs rosacea, der behandles med oral azithromycin.
| Patient | Køn | Alder, y | Svar på konventionel behandling | Klinisk stadium ved uge 0 | Klinisk respons 8 uger efter afslutning af oral azithromycinbehandling | Bivirkninger Virkninger af azithromycin | Gennemsnitlig forbedring ifølge patient | |||
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Kvinde | 47 | Førligt recidiv | II | +++ | Nej | Markeret | |||
| 2 | Kvinde | 54 | Klinisk forværring | III | +++ | Nej | Mærket | |||
| 3 | Kvinde | 50 | Klinisk forværring | III | +++ | Epigastralgi | Mærket | |||
| 4 | Kvinde | 45 | Klinisk forværring | II | +++ | Nej | Mærket | |||
| 5 | Mand | 47 | 47 | Tidligt recidiv | III | +++ | Nej | Mærket | ||
| 6 | Kvinde | 43 | Frigt tilbagefald | II | +++ | Nej | Markeret | |||
| 7 | Mand | 37 | Tidligt tilbagefald | II | +++ | Nej | Mærket | |||
| 8 | Mand | 52 | Frøhlig gentagelse | II | +++ | Nej | Mærket | |||
| 9 | Kvinde | 25 | Frøhlig gentagelse | II | ++ | Diarré | Moderat | |||
| 10 | Mand | 82 | Tidligt tilbagefald | III | ++ | Ingen | Moderat | |||
| 11 | Mand | 43 | Tidligt tilbagefald | II | +++ | Ingen | Markeret | |||
| 12 | Kvinde | 66 | Klinisk forværring | III | +++ | Nej | Markeret | |||
| 13 | Kvinde | 37 | Klinisk forværring | III | +++ | Nej | Markeret | |||
| 14 | Mand | 39 | Tidlig tilbagefald | II | +++ | Nej | Markeret | |||
| 15 | Kvinde | 44 | Frigt recidiv | II | +++ | Nej | Markeret | |||
| 16 | Mand | 44 | Klinisk forværring | IV | +++ | Nej | Nej | Mærket |
Langtidskliniske resultater hos patienter med papulopustuløs rosacea efter behandling med oral azithromycin.
| Patient | Forsyning af inflammatoriske læsioner | Nr. af uger uden inflammatoriske læsioner | Svar på genindførelse af oral azithromycin | |
|---|---|---|---|---|
| 1 | Nej | 95 | – | |
| 2 | Nej | 68 | – | |
| 3 | Nej | 40 | – | |
| 4 | Ja | 32 | Ja | |
| 5 | Ja | 27 | Ja | |
| 6 | Nej | 28 | – | |
| 7 | Nej | 36 | – | |
| 8 | Nej | 20 | – | |
| 9 | Nej | 20 | – | |
| 10 | Nej | 32 | – | – |
| 11 | Nej | 30 | – | |
| 12 | Nej | 17 | – | |
| 13 | Nej | 16 | – | |
| 14 | Nej | 28 | – | |
| 15 | Nej | 24 | – | |
| 16 | Nej | 16 | – |
Resultater
Sextten patienter (9 kvinder og 7 mænd) med en gennemsnitsalder på 47 år (spændvidde, 25-82 år) blev inkluderet. Konventionel PPR-behandling havde resulteret i klinisk forværring i 6 tilfælde (fig. 1A og fig. 2A). De resterende 10 patienter havde vist en indledende forbedring, men læsionerne vendte tilbage inden for 8 uger efter behandlingens ophør.

A, Stigning i antallet af papler og pustler under konventionel behandling. B, Udseende 8 uger efter afslutning af behandling med oral azithromycin.
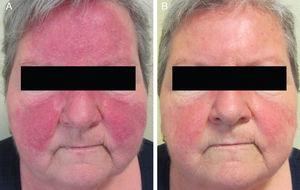
A, Klinisk forværring efter behandling med oralt doxycyclin. B, Komplet opløsning af inflammatoriske læsioner, med kun resterende erytem, efter behandling med oral azithromycin.
De individuelle niveauer af klinisk respons efter 8 uger er vist i tabel 3. Alle 16 patienter forbedredes efter behandling med oral azithromycin. Ved baselinebesøget havde 9 patienter sygdomsstadium II, 6 patienter havde sygdomsstadium III (fig. 1A og 2A), og 1 patient havde sygdomsstadium IV. Ved det andet besøg, 8 uger efter behandlingens afslutning, viste 14 patienter (87,5 %) svagt eller intet resterende erytem og fuldstændig fjernelse af papler og/eller pustler (+++) (fig. 1B og 2B). De andre 2 patienter viste en markant reduktion af erytem i ansigtet og en betydelig reduktion af antallet af papler og/eller pustler (++).
Ingen af patienterne beskrev deres forbedring som mild. Fjorten patienter (87,5 %) mente, at de havde gennemgået en markant forbedring, mens 2 (12,5 %) mente, at de havde gennemgået en moderat forbedring.
Ingen nye inflammatoriske læsioner (papler eller pustler) blev observeret ved opfølgningsbesøget 8 uger efter behandlingens afslutning hos 14 patienter (87,5 %). Genindførelse af oral azithromycin hos de 2 patienter, der oplevede tilbagefald, løste læsionerne i begge tilfælde (tabel 4).
To patienter (12,5 %) rapporterede om uønskede gastrointestinale virkninger, men disse førte ikke til afbrydelse af behandlingen.
Diskussion
Azithromycin er et makrolidantibiotikum, der har været anvendt siden 1980’erne. Det er et meget anvendt antibiotikum, der typisk anvendes til behandling af en række infektioner, herunder bronkitis, lungebetændelse, ørebetændelse og seksuelt overførte infektioner.
Demodex folliculorum,9Chlamydia pneumoniae,10Helicobacter pylori,11 og overvækst af tarmbakterier er alle blevet impliceret i ætiologien og patogenesen af rosacea.12 Miljømæssig stress kan også give anledning til overproduktion af reaktive oxygenarter, hvilket aktiverer den inflammatoriske kaskade.13,14 Azithromycin synes at have antiinflammatoriske ud over antibiotiske egenskaber,15 da det blokerer dannelsen af reaktive oxygenarter, hvilket forklarer dets anvendelighed i behandlingen af PPR.16,17
Og selv om anbefalingen om at anvende azithromycin til behandling af PPR er baseret på evidensniveau B sammenlignet med niveau A for doxycyclin,1,18 har azithromycin vist sig at være lige så effektivt som doxycyclin i denne sammenhæng,5 og kan som sådan være en nyttig mulighed for patienter, der oplever bivirkninger eller ikke reagerer på konventionel behandling.19 Det er også vigtigt at bemærke, at der er et betydeligt antal patienter, der oplever en klinisk forværring under konventionel behandling,6 muligvis på grund af erhvervet tetracyklinresistens.20 Alle patienterne i vores undersøgelse havde modtaget konventionel behandling, før de blev behandlet med azithromycin; 37,5 % havde oplevet en forværring af deres PPR under behandlingen, mens de resterende 62,5 % havde oplevet tidlig recidiv (fremkomst af nye inflammatoriske læsioner i de 8 uger efter ophør af behandlingen). Azithromycin har vist sig at være en meget effektiv behandling af PPR i isolerede casestudier6,21,22 og serier.7,8,23,24 I vores serie havde 87,5 % af patienterne 8 uger efter afslutning af azithromycin kun svagt eller intet erythem i ansigtet, og deres papler og pustler var helt forsvundet. De resterende 12,5 % oplevede en markant reduktion af rødme i ansigtet og en betydelig reduktion i antallet af papler og/eller pustler. Vores serie omfattede en 44-årig mand, der havde haft vedvarende solidt ansigtsødem (Morbihan-sygdom) i 10 år, som var blevet behandlet med oral doxycyclin25 , oral isotretinoin26 og oral ivermectin.4 Resten af hans historie var ubemærket. Hans manifestationer var blevet forværret ved alle 3 behandlinger, men brugen af oral azithromycin førte til fuldstændig forsvinden af øjenbrynsskvalmen og de inflammatoriske læsioner. Kun 2 patienter (12,5 %) oplevede tilbagefald af de inflammatoriske læsioner (papler og/eller pustler) i langtidsopfølgningen, og de reagerede begge på genindførelse af oral azithromycin.
Det er vigtigt at erindre om, at tetracykliner er kontraindiceret hos gravide kvinder. Azithromycin er et graviditetsmedicin i kategori B ifølge US Food and Drug Administration, og det har opnået tilfredsstillende kliniske resultater uden bivirkninger hos gravide kvinder med PPR.27
Azithromycin har farmakokinetiske fordele i forhold til konventionelle behandlinger til behandling af rosacea, herunder hurtig optagelse i cellerne og vedvarende vævskoncentrationer.28
Azithromycin tilbyder farmakokinetiske fordele i forhold til konventionelle behandlinger til behandling af rosacea, herunder hurtig optagelse i cellerne og vedvarende vævskoncentrationer.28 Disse fordele reducerer hyppigheden af administrationen og øger som sådan chancerne for overholdelse af behandlingen.6 Azithromycin har også en lavere rate af bivirkninger end tetracykliner,29 selv om doxycyclin i lav dosis (40 mg/24h) har en lignende effektivitet som doxycyclin i standarddosis (100 mg/24h), ud over færre bivirkninger.18 Det er vigtigt at være bekendt med azithromycins proarytogene potentiale, da stoffet er blevet forbundet med forlængelse af QT-intervallet. I 1 undersøgelse var brugen af azithromycin til behandling af andre infektioner end PPR i 5 på hinanden følgende dage hos patienter med en høj kardiovaskulær risiko i udgangspunktet forbundet med en lille stigning i kardiovaskulære dødsfald.30 Sammenlignet med amoxicillin blev det anslået, at behandling med azithromycin over 5 dage forårsagede 47 ekstra kardiovaskulære dødsfald for hver million behandlingsforløb; det tilsvarende tal for patienter med høj risiko for kardiovaskulær sygdom var 245.30 En nyere metaanalyse af observationsundersøgelser fandt ikke, at antibiotikabehandling med azithromycin over 5 dage var forbundet med en øget risiko for død i den yngre befolkning (hazard ratio , 0.95; 95 % CI, 0,66-1,09), selv om der blev observeret en øget risiko i den ældre befolkning (HR, 1,64; 95 % CI, 1,23-2,19).31 Det synes derfor tilrådeligt at anvende andre behandlinger end azithromycin hos ældre patienter med PPR eller hos patienter med kendt hjertesygdom, da de kan være mere modtagelige for lægemidlets arytmogeniske virkninger. Ingen af patienterne i vores undersøgelse havde kendt hjertesygdom (tabel 3). To var over 65 år gamle, og ingen af dem udviklede negative kardiovaskulære virkninger. De eneste bivirkninger, der blev rapporteret i gruppen, var gastrointestinale klager (epigastralgi og diarré hos 2 patienter ). I begge tilfælde var virkningerne milde, forsvandt spontant og førte ikke til afbrydelse af behandlingen.
Der findes en række meget interessante undersøgelser, der analyserer den mulige sammenhæng mellem langvarig makrolidbehandling og bakteriel resistens inden for lungemedicin, hvor azithromycin takket være dets antiinflammatoriske, immunmodulerende og antibakterielle egenskaber har været forbundet med reduceret eksacerbationsfrekvens, reduceret sputumvolumen og forbedret lungefunktion.32 Selv om vi anvendte det behandlingsregime, der blev foreslået af Bakar et al.8 (500 mg/d 3 dage om ugen i en måned efterfulgt af 250 mg/d 3 dage om ugen i en måned og til sidst 500 mg/d en gang om ugen i en måned (i alt 3 måneder), er der beskrevet længere regimer for azithromycin til patienter med bronkiektasi (250 eller 500 mg/d 3 eller 7 gange om ugen i 6-12 måneder).32 Makrolidresistente kommensale bakterier, der kan overføres i samfundet (f.eks, oropharyngeale streptokokker) er blevet påvist hos patienter med bronkiektasi. Patienter, der er blevet behandlet med azithromycin i 5 til 12 måneder, har vist sig at have en højere andel af makrolidresistente Streptococcus pneumoniae, selv om der ikke synes at være risiko for overførsel i hjemmet i sådanne tilfælde. Endelig er der rapporteret om azithromycinresistens hos isolerede S pneumoniae-stammer efter 6 måneders behandling. Der er behov for flere undersøgelser for at forstå den endnu uklare kliniske betydning af øget bakteriel resistens ved langtidsbehandling med azithromycin32 .
Vores undersøgelse har nogle begrænsninger, herunder at vi ikke beregnede en stikprøvestørrelse på forhånd, anvendte en sammenlignende gruppe eller udførte mikrobiologiske eller histologiske undersøgelser af de inflammatoriske læsioner.
Slutkonklusioner
Selv om der er behov for flere randomiserede kontrollerede undersøgelser for at sammenligne oral azithromycin og doxycyclin, har azithromycin vist sig at være en effektiv kort- og langtidsbehandling af PPR. Desuden har det en god sikkerhedsprofil og kan derfor betragtes som et alternativ til behandling af refraktær PPR.
Interessekonflikter
Forfatterne erklærer, at de ikke har nogen interessekonflikter.