
Eine 57-jährige hispanische Frau stellte sich mit den Symptomen vor, dass sie seit drei Wochen gelegentlich lila Flecken in ihrem Blickfeld sah. Sie war sich nicht sicher, ob dies auf ein Auge beschränkt war. Darüber hinaus gab sie an, dass ihre Sehkraft gut sei und sie nur eine Lesebrille trage.
In ihrer Anamnese wurden Typ-2-Diabetes und eine kürzlich erfolgte HIV-Diagnose festgestellt. Sie nahm Medikamente ein, kannte aber nicht deren Namen und wusste auch nicht, wie hoch ihre CD4-Zahl oder ihre Viruslast war.
Ihre bestkorrigierte Sehschärfe betrug 20/20 OU. Das Gesichtsfeld war voll bis zum vorsichtigen Fingerzählen. Die Pupillen waren gleichmäßig rund und reaktiv; es wurde kein afferenter Pupillendefekt festgestellt. Der vordere Augenabschnitt war bei beiden Augen unauffällig. Im vorderen Glaskörper des rechten Auges befanden sich Spuren von Zellen. Das linke Auge war klar. Die Applanationsspannung betrug 11 mm Hg OU.
Die Sehnerven erschienen gesund mit kleinen Cups und guter Randsaumfärbung und Durchblutung. Wir stellten in beiden Augen auffällige Netzhautbefunde fest (Abbildungen 1 und 2).
Take the Retina Quiz
1. Was bedeuten die peripheren Netzhautveränderungen am rechten Auge?
a. Netzhautvenenverschluß.
b. Aktive Chorioretinitis.
c. Aktive Retinitis.
d. Inaktive Retinitis.
2. Was bedeuten die weißen Flecken im hinteren Pol?
a. Watteflecken.
b. Drusen.
c. Exsudat.
d. Roth-Flecken.
3. Wie lautet die Diagnose?
a. Toxoplasmose.
b. Akute Netzhautnekrose.
c. Cytomegalovirus-Retinitis.
d. Proliferative diabetische Retinopathie.
Antworten siehe unten.
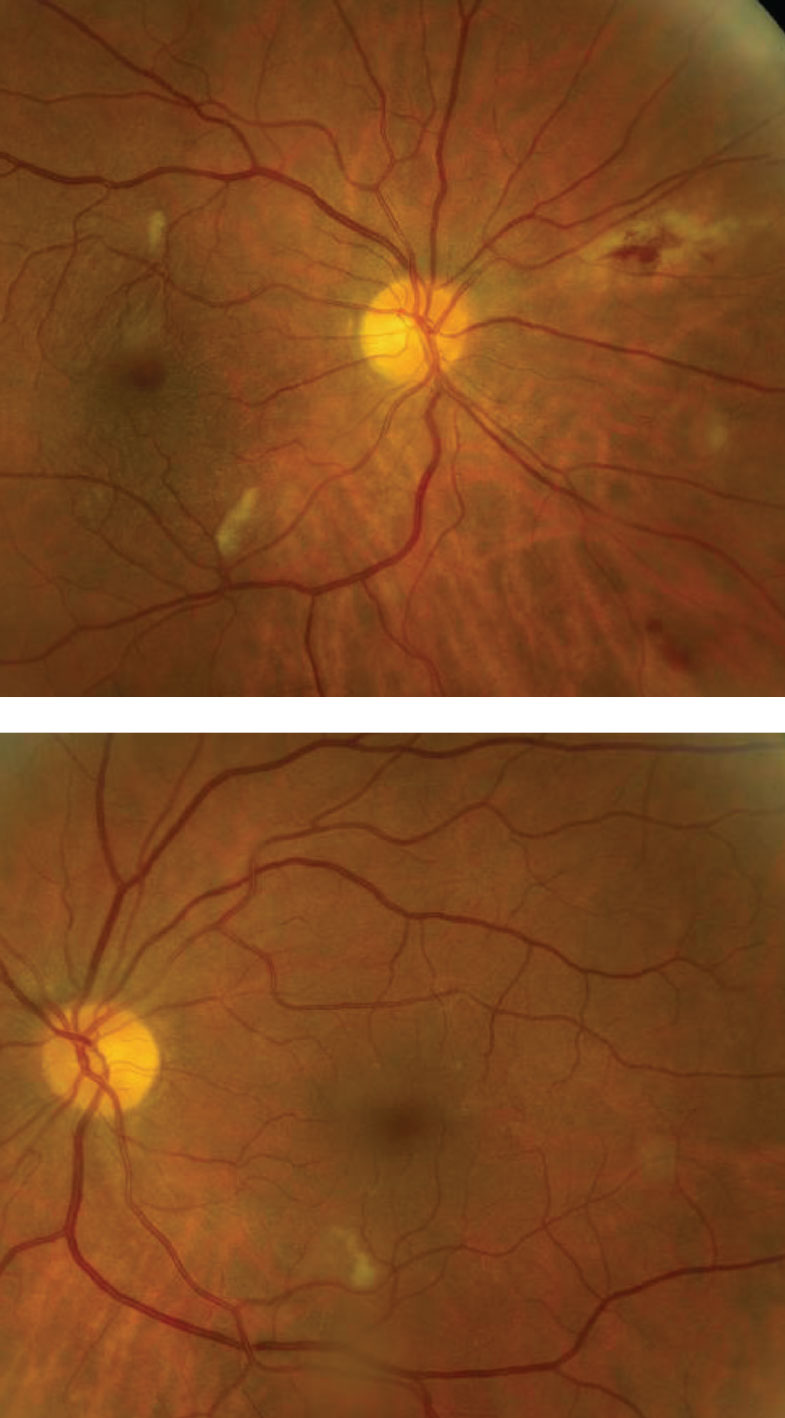
Abb. 1 und 2. Beachten Sie die peripheren Netzhautveränderungen nasal im rechten Auge (oben). Können Sie den Befund an den hinteren Polen beider Augen identifizieren? Klicken Sie auf das Bild, um es zu vergrößern.
Diagnose
Die nasalen peripheren Netzhautveränderungen im rechten Auge stellen eine aktive Cytomegalovirus (CMV) Retinitis dar. CMV gehört zu den Herpesviren, mit denen sich die meisten Erwachsenen infizieren.1 Fast jeder von uns ist im Laufe seines Lebens mit CMV in Berührung gekommen, hat aber keine Symptome einer Infektion, da unser Immunsystem stark genug ist, um das Virus in Schach zu halten.1 Bei Menschen mit geschwächtem Immunsystem, wie unserem HIV-Patienten, kann das Virus jedoch reaktiviert werden und sich auf die Netzhaut ausbreiten, was zu sehkraftbedrohenden Komplikationen führen kann.1
CMV-Retinitis ist die häufigste okuläre Komplikation bei HIV-Patienten.1 CMV-Retinitis entwickelt sich bei Patienten, deren CD4+-Lymphozyten-T-Zellzahl (CD4) unter 50 liegt und in der Regel sogar noch viel niedriger ist als diese. Mit dem Aufkommen der hochaktiven antiretroviralen Therapie (HAART) ist CMV praktisch verschwunden, und die Zahl der CMV-Retinitis-Fälle ist dramatisch um 55 % bis 95 % zurückgegangen.1
Diskussion
CMV-Retinitis kann überall in der Netzhaut auftreten.1 Läsionen am hinteren Pol haben ein charakteristisches weißes, hämorrhagisches Erscheinungsbild mit Netzhautnekrose und -ödem, während die peripheren Läsionen eher indolent und nicht hämorrhagisch sind.1 Die aktive Retinitis folgt im Allgemeinen dem Verlauf der retinalen Gefäße in zentraler Richtung.1 In seltenen Fällen kann CMV auch als Angiitis mit gefrosteten Ästen auftreten, bei der es zu einer fulminanten retinalen Vaskulitis und Periphlebitis kommt, die dem Fundus eine matte Qualität des perivaskulären Exsudats verleiht.1
Glaskörperzellen sind bei aktiver CMV vorhanden, aber nicht annähernd in dem Ausmaß wie beispielsweise bei Patienten mit aktiver Toxoplasmose, bei denen die Vitritis so dicht sein kann, dass die aktive Netzhautläsion nur schwer zu erkennen ist, so dass sie wie „Scheinwerfer im Nebel“ aussieht.1,2 Im Gegensatz dazu haben Patienten mit CMV kein robustes Immunsystem, so dass sie nicht in der Lage sind, eine signifikante Immunreaktion hervorzurufen; daher ist die Glaskörperentzündung minimal und die Retinitis kann leicht erkannt werden.1
Was ist mit den weißen Läsionen am hinteren Pol jedes Auges; ist das auch eine CMV-Retinitis? Glücklicherweise handelt es sich nicht um CMV, sondern um Watteflecken (CWS), die leicht mit einer frühen CMV verwechselt werden können. Die CWS sind kleiner als CMV-Läsionen und eine Glaskörperentzündung ist nicht vorhanden. CWS und sogar Netzhautblutungen werden häufig bei stark immungeschwächten HIV-Patienten beobachtet.2 Tatsächlich gehören CWS und Netzhautblutungen zum Spektrum der HIV-Retinopathie.2 Obwohl die Ätiologie nicht vollständig geklärt ist, gehen Forscher davon aus, dass immungeschwächte Patienten eine erhöhte Plasmaviskosität aufweisen, die zur Ablagerung von Immunkomplexen führt.2 Es wird angenommen, dass dies durch eine direkte zytopathische Wirkung des Virus auf das Gefäßendothel geschieht.2
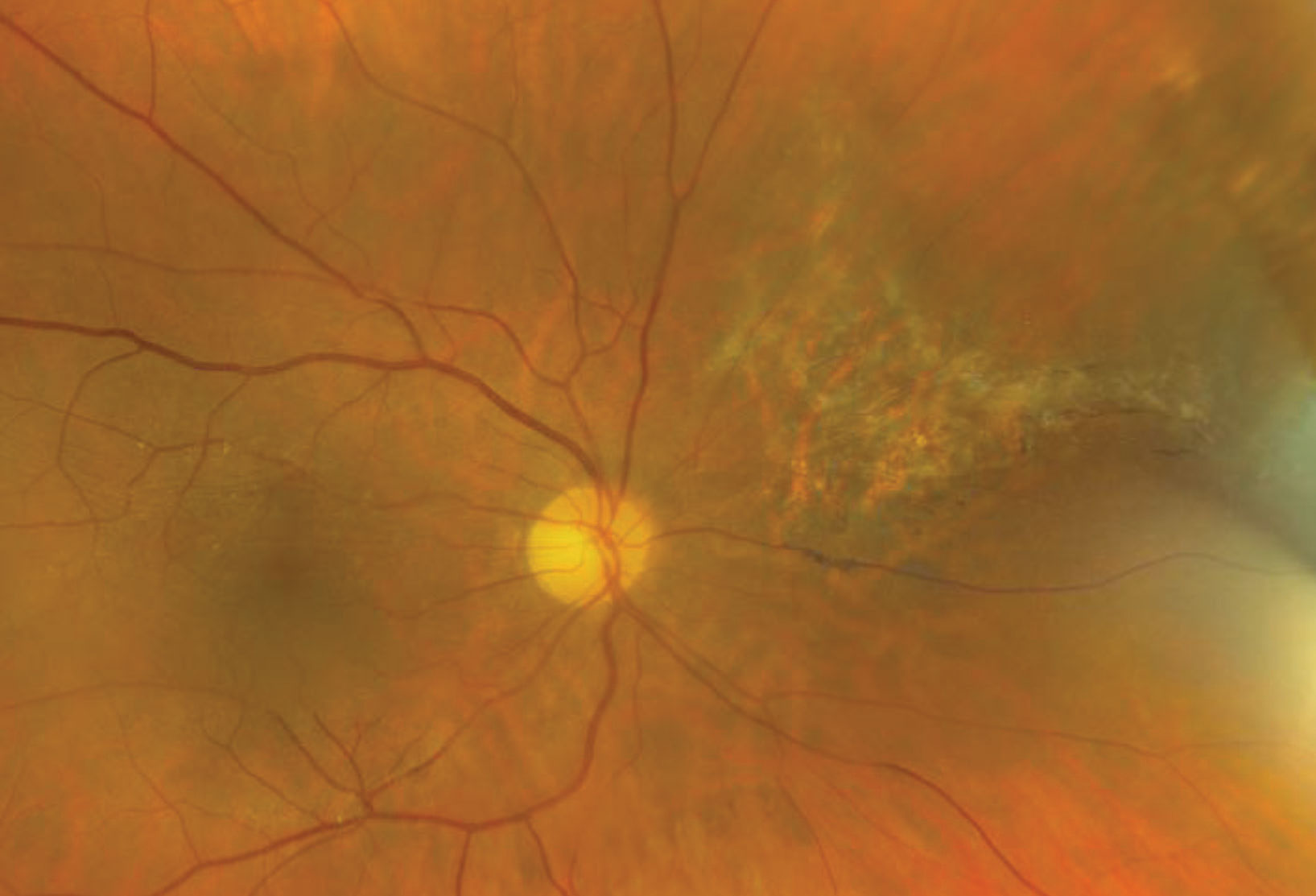
Abb. 3. Hier ist die Netzhaut unserer Patientin fünf Jahre nach der Erstdiagnose zu sehen. Klicken Sie auf das Bild, um es zu vergrößern.
Therapeutische Optionen
Die Behandlung der CMV-Retinitis ist mit dem Aufkommen antiviraler Medikamente wie Ganciclovir, Foscarnet, Valganciclovir und Cidofovir ziemlich standardisiert worden. Zu den Behandlungsmethoden gehören die intravenöse Infusion, die orale Therapie, die intravitreale Injektion und das intraokulare Ganciclovir-Implantat.3 Die spezifische Anti-CMV-Behandlung wird für jeden Patienten auf der Grundlage der Lokalisation und des Schweregrads der Retinitis, des Ausmaßes der zugrundeliegenden Immunsuppression, der begleitenden Medikamente und der Fähigkeit, die Behandlung einzuhalten, individuell angepasst.3 Die Therapie wird mit hohen Dosen für zwei bis drei Wochen oder bis zur Stabilisierung der Retinitis eingeleitet, gefolgt von einer Erhaltungsdosis.3 Die verbesserte Überlebensrate der Patienten mit HAART hat zu einem Paradigmenwechsel geführt, weg von der kurzfristigen Krankheitsunterdrückung in den ersten Tagen der Behandlung hin zum Absetzen der antiviralen Therapie, sobald sich das Immunsystem erholt hat.3
Es ist klar, dass unsere Patientin stark immunsupprimiert ist. Sie kannte ihren CD4-Wert nicht und war erst kürzlich nach einer Lungenentzündung diagnostiziert worden. Sie erhielt sofort eine intravitreale Injektion von Ganciclovir und anschließend mehrere Ganciclovir-Implantate über mehrere Jahre. Schließlich erholte sich ihr Immunsystem soweit, dass sie die antivirale Therapie gegen das CMV absetzen konnte. Sie konnte ihre ausgezeichnete Sehschärfe auf beiden Augen beibehalten, und wir verfolgen sie weiterhin auf jährlicher Basis (Abbildung 3).
1. Jabs DA, Van Natta ML, Kempen J, et al. Characteristics of patients with cytomegalovirus retinitis in the era of highly active antiretroviral therapy. Am J Ophthalmol. 2002;133:48-61.
2. Freeman WR, Chen A, Henderly DE, et al. Prevalence and significant of acquired immunodeficiency syndrome-related retinal microvasculopathy. Am J Ophthalmol. 1989;107(3):229-35.
3. Stewart MW. Optimale Behandlung der Cytomegalovirus-Retinitis bei Patienten mit AIDS. Clin Ophthalmol. 2010:4;285-99.
Retina Quiz Antworten:
1) c; 2) a; 3) c; 4) c.