Ursprüngliche Herausgeberin – Rachael Lowe
Top Contributors – Francky Petit, Rachael Lowe, Kim Jackson, Nick Libotton und Evan Thomas
Definition/Beschreibung
Der Vertebralarterientest (VAT) wird in der Physiotherapie eingesetzt, um den Blutfluss der Vertebralarterie zum Gehirn zu testen und nach Symptomen für eine Insuffizienz der Vertebralarterie oder eine Erkrankung zu suchen.
Das Testmanöver bewirkt eine Verkleinerung des Lumens an der dritten Abteilung der Arteria vertebralis, was zu einem verminderten Blutfluss der intrakraniellen VA der kontralateralen Seite führt. Dies führt zu einer Ischämie aufgrund von Blutverlust in der Pons und der Medulla oblongata des Gehirns. Dies führt zu Schwindel, Übelkeit, Synkopen, Dysarthrie, Dysphagie und Hör- oder Sehstörungen, Paresen oder Lähmungen bei Patienten mit vertebrobasilärer Insuffizienz (VBI).
Klinisch relevante Anatomie
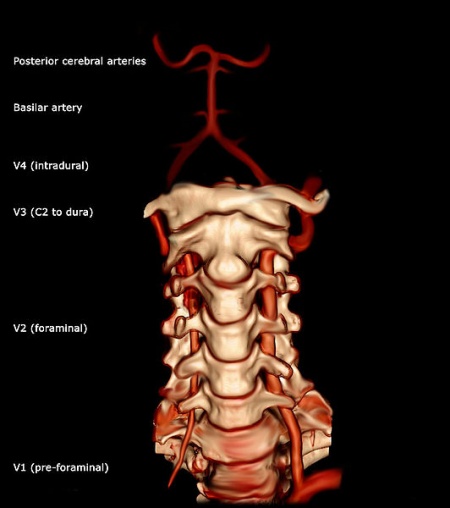
Die Arteria vertebralis ist eine Hauptarterie im Hals. Sie zweigt von der Arteria subclavia ab, wo sie aus dem posterosuperioren Anteil der Arteria subclavia entspringt. Sie steigt durch die Foramina der Querfortsätze des sechsten Halswirbels auf. Dann windet sie sich hinter dem oberen Gelenkfortsatz des Atlas. Sie tritt durch das Foramen magnum in den Schädel ein, wo sie sich mit der gegenüberliegenden Arteria vertebralis zur Arteria basilaris (am unteren Rand des Pons) vereinigt.
Die Arteria vertebralis kann in vier Abschnitte unterteilt werden: Die erste Abteilung verläuft posterokranial zwischen dem Longus colli und dem M. scalenus anterior. Der erste Abschnitt wird auch als „präforaminaler Abschnitt“ bezeichnet. Die zweite Teilung verläuft kranial durch die Foramina in den Querfortsätzen der Halswirbel C2. Die zweite Teilung wird auch als foraminale Teilung bezeichnet. Die dritte Teilung ist definiert als der Teil, der von C2 aufsteigt. Sie entspringt aus dem letztgenannten Foramen auf der medialen Seite des Rectus capitis lateralis und krümmt sich hinter dem oberen Gelenkfortsatz des Atlas. Dann liegt er in der Furche auf der Oberseite des hinteren Atlasbogens und tritt in den Wirbelkanal ein, indem er die hintere Atlantookzipitalmembran unterquert. Der vierte Teil durchstößt die Dura mater und neigt sich nach medial zur Vorderseite der Medulla oblongata.
Zweck
Der Test der Arteria vertebralis wird verwendet, um den Blutfluss der Arteria vertebralis zu prüfen und nach Symptomen einer Insuffizienz der Arteria vertebralis zu suchen.
Eine Verminderung des Blutflusses kann zu einer transitorischen ischämischen Attacke (TIA) führen, einem kritischen Zeichen für einen drohenden Schlaganfall. Wenn die Krankheit nicht schnell diagnostiziert wird, besteht die Gefahr, dass die Chance verpasst wird, eine dauerhafte Behinderung oder sogar den Tod zu verhindern, oder wenn die Halswirbelsäule in eine gefährliche Position gebracht wird, besteht die Gefahr, dass sie eine dauerhafte Behinderung oder sogar den Tod verursacht.
Nach Johnston et al. wird das 90-Tage-Risiko eines Schlaganfalls nach einer transitorischen ischämischen Attacke auf etwa 10 % geschätzt. 50 % dieser Schlaganfälle ereignen sich innerhalb der ersten zwei Tage nach einer TIA. Daher ist es wichtig, eine Person mit einem positiven Testergebnis ins Krankenhaus zu schicken, wo sie weiter untersucht werden kann. Eine TIA wird häufig als Migräne, Krampfanfall, periphere Neuropathie oder Angstzustände fehldiagnostiziert.
Technik
Der aktive Bewegungsumfang der Halswirbelsäule wird in der Regel vor der passiven Beurteilung durchgeführt.
- Legen Sie den Patienten in Rückenlage und führen Sie eine passive Extension und Seitenflexion von Kopf und Hals durch.
- Führen Sie eine passive Rotation des Nackens zur gleichen Seite durch und halten Sie diese für etwa 30 Sekunden.
- Wiederholen Sie den Test mit einer Kopfbewegung zur anderen Seite.
- Der Test gilt als positiv, wenn ein Fallenlassen der Arme, ein Verlust des Gleichgewichts oder eine Pronation der Hände festzustellen ist; ein positives Ergebnis weist auf eine verminderte Blutversorgung des Gehirns hin.
Änderung:
- Den Kopf gegenüber der getesteten Seite maximal drehen und die Position 10 Sekunden lang halten
- 10 Sekunden lang in die neutrale Position zurückkehren
- Den Kopf 10 Sekunden lang strecken
- 10 Sekunden lang in die neutrale Position zurückkehren
- Den Kopf (gegenüber der getesteten Seite) 10 Sekunden lang maximal strecken und drehen
- Zu den positiven Symptomen gehören (Die 5 D’s) Schwindel, Diplopie, Dysarthrie, Dysphagie, Sturzattacken, Übelkeit und Erbrechen, sensorische Veränderungen, Nystagmus, etc.
Nachfolgend ist ein alternativer Wirbelarterientest aufgeführt, der in bestimmten Situationen verwendet werden kann. Zum Beispiel bei der Beurteilung einer Person mit Verdacht auf BPPV.
Evidenz
Der Test wird seit über 30 Jahren allgemein verwendet. Über die Verkleinerung des Lumens wurde von vielen Autoren berichtet, aber viele dieser Studien sind nicht ausreichend, da es an guten Stichproben von Gesunden und VBI-Patienten über ein breites Altersspektrum fehlt. Eine Studie über die Prüfung der Vertebralarterien und die Differentialdiagnose bei Schwindelpatienten kam ebenfalls zu dem Schluss, dass die VAT nicht durchgängig als klinischer Test für VBI validiert wurde.
Es gibt auch viele Unstimmigkeiten in der heutigen Literatur. In der Übersichtsarbeit von Mitchell et al. wurde festgestellt, dass von den zwanzig untersuchten Studien vier Studien den Blutfluss im transversalen Teil der VA (erste Abteilung), elf Studien in der zweiten Abteilung, keine in der dritten Abteilung und fünf in der vierten Abteilung gemessen haben. In 7 der 20 Studien wurde kein Verlust des Blutflusses in der VAI festgestellt. Aufgrund der Inkonsistenz in der Literatur wird es bei der Rotation der Halswirbelsäule falsch positive/negative Ergebnisse des Blutflusses geben. Daher können die kontroversen Ergebnisse in der heutigen Literatur nicht als Richtschnur für eine evidenzbasierte Praxis dienen, außer um die Notwendigkeit einer fundierten Vorsicht und Autorität bei der Voruntersuchung und Behandlung der Patienten zu unterstützen.
Côté et al. sagt, dass der positive prädiktive Wert dieses Tests (der Anteil der Probanden mit einem positiven Test, die korrekt diagnostiziert werden) 0 % beträgt und der negative prädiktive Wert dieses Tests zwischen 63 % und 97 % liegt. Der Test erwies sich als nicht valide genug, um einen verminderten Blutfluss in der VA festzustellen. Daher ist der Wert dieses Tests fraglich.
Klinische Bedeutung
Physiotherapeuten sollten sich der folgenden Punkte in Bezug auf den Einsatz von Provokationstests für VBI bewusst sein:
- Die Tests selbst sind provokativ und bergen daher ein gewisses Risiko. Bei angemessener Auswahl und sorgfältiger Durchführung (einschließlich der Beschränkung auf den Ausgangspunkt der Provokation der Symptome) wird jedoch jedes potenzielle Risiko für den Patienten minimiert. Die Provokation von Symptomen oder Zeichen während des Tests sollte den Physiotherapeuten darauf aufmerksam machen, dass bei der Auswahl der Untersuchungs- und Behandlungsverfahren besondere Sorgfalt geboten ist.
- Die empfohlenen Tests sind die validesten Verfahren zur Bestimmung des Vorhandenseins einer VBI und der Angemessenheit des Kollateralkreislaufs, die bisher in der Literatur beschrieben wurden. Obwohl die Tests in experimentellen Studien gemischte Ergebnisse in Bezug auf Veränderungen des vertebrobasilären arteriellen Blutflusses gezeigt haben, scheint die Rotation in der Endlage die empfindlichste Position der Halswirbelsäule zu sein. Neuere Untersuchungen haben auch Veränderungen des Blutflusses in der simulierten Manipulationsposition festgestellt.
- Es gibt keine einfache klinische Methode zur Prüfung des intrinsischen Zustands der Arteria vertebralis, und Physiotherapeuten sollten sich dessen bewusst sein, wenn sie die Halswirbelsäule untersuchen oder behandeln. Mit den empfohlenen Tests können nicht alle Patienten identifiziert werden, bei denen das Risiko besteht, nach einer Manipulation oder Mobilisierung der Halswirbelsäule ein unerwünschtes Ereignis zu erleiden.
- Zur Beurteilung der zervikalen Positionstoleranz wird ein VAT-Test empfohlen. Fällt der Test positiv aus, sollte der Patient zu weiteren diagnostischen Tests überwiesen werden, um eine VBI auszuschließen.
Wenn ein Patient positiv auf den Vertebralarterientest reagiert, kann er eine vertebrobasiläre Insuffizienz (VBI) haben, aber wenn der Test negativ ist, kann man eine vertebrobasiläre Insuffizienz NICHT ausschließen.
Ressourcen
- Internationaler Rahmen für die Untersuchung der zervikalen Region auf eine mögliche zervikale arterielle Dysfunktion vor einer orthopädischen manuellen Therapieintervention
- Klinische Leitlinien für die Bewertung der vertebrobasilären Insuffizienz bei der Behandlung von Halswirbelsäulenerkrankungen.
Vorträge
 |
Current Best Evidence: VBI und zervikale Manipulation
Diese Präsentation, die von Kahn Nirschi im Rahmen des OMPT Fellowship erstellt wurde, erörtert die derzeit beste Evidenz für vertebrale zervikale Insuffizienz und zervikale Manipulation. Die Präsentation ansehen |
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Jeanette Mitchell; Doppler-Insonation von Veränderungen des Blutflusses der Arteria vertebralis in Verbindung mit der Rotation der Halswirbelsäule: Implications for manual therapists; Physiotherapy Theory and Practice; 2007; 23(6):303-313
- 2.0 2.1 2.2 2.3 2.4 R. Grant; Vertebral Artery Testing – the Australian Association protocol after 6 years; Manual Therapy; 1996; 1; 149-153
- 3.0 3.1 3.2 3.3 3.4 3.5 Jeanette A. Mitchell; Changes in vertebral artery flow following normal rotation of the cervical spine; Journal of Manipulative and Physiological Therapeutics; 347-351, 2002
- 4.0 4.1 Jeanette A. Mitchell; Is cervical spine rotation, as used in the standard vertebrobasilar insufficiency test, associated with a measureable change in intracranial vertebral artery blood flow?; Manual Therapy; 2004; 9 ; 220-227
- 5.0 5.1 5.2 5.3 5.4 5.5 http://education.yahoo.com/reference/gray/subjects/subject/148
- 6.0 6.1 6.2 http://home.comcast.net/~wnor/lesson5.htm
- Albers GW, Caplan LR, Easton JD, Fayad PB, Mohr JP, Saver JL, et al.; Transient ischemic attack-proposal for a new definition.; N Engl J Med. 2002;347:1713-6.
- 8.0 8.1 Hiroaki Naritomi, MD; Fumihiko Sakai, MD; John Stirling Meyer, MD; fckLRPathogenesis of Transient Ischemic Attacks Within the Vertebrobasilar Arterial System; Arch Neurol. 1979;36(3):121-128.
- Johnston CS, Gress DR, Browner WS, Sidney S. Short-term prognosis after emergency department diagnosis of TIA. JAMA. 2000;284:2901-6.
- 10.0 10.1 Magee DJ. Orthopedic physical assessment. Elsevier Health Sciences; 2013
- 11.0 11.1 Alshahrani A, Johnson EG, Cordett TK. Prüfung der Vertebralarterie und Differentialdiagnose bei schwindelnden Patienten. Phys Ther Rehabil. 2014 Jun 5;1(1).
- Cote P, Kreitz BG, Cassidy JD, Thiel H. The validity of the extension-rotation test as a clinical screening procedure before neck manipulation: a secondary analysis. Zeitschrift für Manipulative und Physiologische Therapeutik. 1996;19(3):159-64.
- Rivett D, Shirley D, Magarey M, Refshauge K. Clinical guidelines for assessing vertebrobasilar insufficiency in the management of cervical spine disorders. Australian Physiotherapy Association. 2006.