- Introducción
- Patofisiología
- Factores de riesgo
- Presentación clínica
- Ley de Courvoisier
- Diagnóstico diferencial
- Investigaciones
- Pruebas de laboratorio
- Imagen
- Manejo
- Cirugía
- Procedimiento de Whipple
- Quimioterapia
- Cuidados paliativos
- Pronóstico
- Puntos clave
- Tumores endocrinos del páncreas
- Características clínicas
- Investigación
- Manejo
Introducción
El cáncer de páncreas suele referirse al carcinoma ductal de páncreas, que comprende hasta el 90% de las neoplasias pancreáticas primarias. El número restante puede dividirse en tumores exocrinos (como el carcinoma quístico del páncreas) y tumores endocrinos (derivados de las células de los islotes del páncreas).
Los cánceres de páncreas tienen una alta tasa de mortalidad, siendo la cuarta causa más común de muerte por cáncer en el Reino Unido. Es poco frecuente por debajo de los 40 años, y el 80% de los casos se producen entre los 60 y los 80 años. Rara vez se diagnostica lo suficientemente pronto para un tratamiento curativo.
En este artículo, veremos los factores de riesgo, las investigaciones y el manejo de un paciente con cáncer de páncreas.
Patofisiología
El tipo más común de cáncer de páncreas es el carcinoma ductal (90% de las neoplasias pancreáticas primarias). Otras formas más raras son los tumores quísticos, los tumores de células ampulares y los tumores de células de los islotes, que suelen tener un pronóstico mucho mejor.
A medida que el cáncer se extiende, la invasión directa de las estructuras locales suele afectar al bazo, al colon transverso y a las glándulas suprarrenales. La metástasis linfática suele afectar a los ganglios linfáticos regionales, el hígado, los pulmones y el peritoneo. La metástasis es frecuente en el momento del diagnóstico.
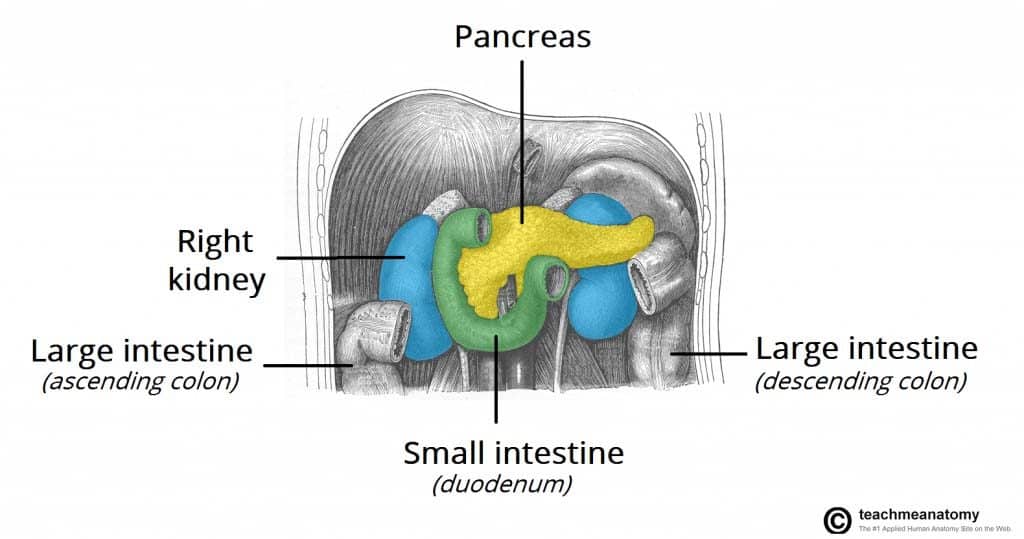 Figura 1 – El cáncer de páncreas puede extenderse directamente a las estructuras circundantes, como el bazo, el colon transverso y las glándulas suprarrenales.
Figura 1 – El cáncer de páncreas puede extenderse directamente a las estructuras circundantes, como el bazo, el colon transverso y las glándulas suprarrenales.Factores de riesgo
Hay pocos factores de riesgo claros para el desarrollo del carcinoma de páncreas. Los que se han identificado son el tabaquismo y la pancreatitis crónica. También puede haber un elemento hereditario, ya que el 7% de los pacientes tienen antecedentes familiares de la enfermedad.
La diabetes mellitus de aparición tardía es un factor de riesgo adicional. Las personas diagnosticadas con diabetes >50 años tienen un riesgo 8 veces mayor de desarrollar un carcinoma de páncreas en los tres años siguientes que la población general.
Presentación clínica
Aproximadamente el 80% de los casos de carcinoma de páncreas son irresecables en el momento del diagnóstico, lo que demuestra la naturaleza tardía y a menudo vaga e inespecífica de su presentación.
Las características clínicas específicas* pueden depender de la localización del tumor:
- Ictericia obstructiva – debida a la compresión del conducto biliar común (presente en el 90% de los casos en el momento del diagnóstico), típicamente indolora
- Pérdida de peso – debida a los efectos metabólicos del cáncer, o secundaria a la disfunción exocrina
- Dolor abdominal (inespecífico) – debido a la invasión del plexo celíaco o secundario a la pancreatitis
Presentaciones menos comunes incluyen la pancreatitis aguda o la tromboflebitis migrans (una tromboflebitis superficial migratoria recurrente, causada por un estado paraneoplásico hipercoagulable).
*Los tumores de la cola del páncreas tienen un curso insidioso y a menudo no son sintomáticos hasta una fase tardía
En la exploración, los pacientes pueden parecer caquécticos, desnutridos e ictéricos. A la palpación, puede sentirse una masa abdominal en la región epigástrica, así como una vesícula biliar agrandada (según la Ley de Courvoisier)
Ley de Courvoisier
La Ley de Courvoisier establece que en presencia de ictericia y una vesícula biliar agrandada/palpable, debe sospecharse fuertemente una malignidad del árbol biliar o del páncreas, ya que es improbable que la causa sean los cálculos biliares.
Este signo puede estar presente si el tumor que obstruye es distal al conducto cístico. En realidad, el agrandamiento de la vesícula biliar está presente en menos del 25% de los pacientes con cáncer de páncreas.
Diagnóstico diferencial
El cáncer de páncreas suele presentarse con características vagas e inespecíficas. Los diagnósticos diferenciales son amplios e incluyen:
- Causas de ictericia obstructiva – enfermedad de cálculos biliares, colangiocarcinoma, estenosis biliar benigna
- Causas de dolor abdominal epigástrico – cálculos biliares, enfermedad de úlcera péptica, carcinoma gástrico, síndrome coronario agudo
Investigaciones
Pruebas de laboratorio
Cualquier sospecha de cáncer de páncreas debe justificar la realización de análisis de sangre iniciales, incluyendo el hemograma (anemia o trombocitopenia) y las pruebas de función renal (aumento de la bilirrubina, la fosfatasa alcalina y la gamma-GT, que muestran un cuadro de ictericia obstructiva).
El CA19-9 es un marcador tumoral con una alta sensibilidad y especificidad para el cáncer de páncreas, aunque su función es evaluar la respuesta al tratamiento más que para el diagnóstico inicial.
Imagen
La imagen inicial para el cáncer de páncreas suele ser una ecografía abdominal, que puede demostrar una masa pancreática o un árbol biliar dilatado (así como posibles metástasis hepáticas y ascitis si la enfermedad está en un estadio muy avanzado).
La imagen por TAC (utilizando un protocolo pancreático, Fig. 2) es la investigación más importante en términos de diagnóstico, pero también la más informativa desde el punto de vista del pronóstico, ya que puede determinar la progresión de la enfermedad. Una vez diagnosticado el cáncer de páncreas, será necesario realizar un TAC de tórax, abdomen y pelvis para su estadificación; en aquellos casos en los que la enfermedad esté localizada en el TAC y vayan a recibir tratamiento oncológico, puede estar justificada la realización de un TEP-TC
Una ecografía endoscópica (EUS) puede utilizarse posteriormente para guiar una biopsia por aspiración con aguja fina con el fin de evaluar histológicamente la lesión, si el diagnóstico aún no está claro. La CPRE también puede utilizarse para acceder a la lesión para realizar una biopsia o una citología, si se encuentra en un lugar adecuado*.
*Un cepillado biliar para realizar una citología si se está utilizando la CPRE para aliviar la obstrucción biliar y no hay un diagnóstico tisular.
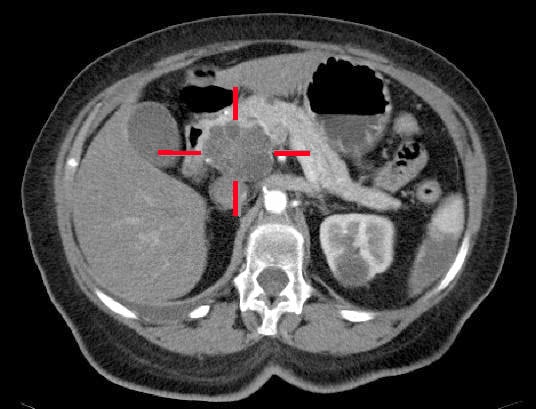 Figura 2 – Un adenocarcinoma localizado en la cabeza del páncreas, identificado en la TC
Figura 2 – Un adenocarcinoma localizado en la cabeza del páncreas, identificado en la TCManejo
Cirugía
La única opción de manejo curativo es actualmente la resección radical:
- Para los pacientes con tumores de la cabeza del páncreas, la cirugía más común con intención curativa es la pancreaticoduodenectomía, también conocida como procedimiento de Whipple
- Se pueden intentar resecciones para preservar el píloro en ciertos casos
- Para los pacientes con tumores del cuerpo o cola del páncreas, a menudo se puede realizar una pancreatectomía distal
Las contraindicaciones absolutas para la cirugía incluyen las metástasis peritoneales, hepáticas y a distancia. Existe una alta morbilidad asociada a estos procedimientos (hasta un 40%) y las complicaciones específicas incluyen la formación de una fístula pancreática, el retraso en el vaciado gástrico y la insuficiencia pancreática.
Una revisión Cochrane encontró que la resección pancreática aumenta la supervivencia y reduce los costes en comparación con los tratamientos paliativos en pacientes con cáncer de páncreas localmente avanzado y afectación venosa, suponiendo que se disponga de suficiente experiencia clínica.
Procedimiento de Whipple
Un procedimiento de Whipple implica la extirpación de la cabeza del páncreas, el antro del estómago, la 1ª y 2ª partes del duodeno, el conducto biliar común y la vesícula biliar.
Todas las vísceras extirpadas en la operación lo son debido a su suministro arterial común (la arteria gastroduodenal), compartido por la cabeza del páncreas y el duodeno.
A continuación, la cola del páncreas y el conducto hepático se unen al yeyuno, permitiendo que la bilis y los jugos pancreáticos drenen hacia el intestino, mientras que el estómago se anastomosa posteriormente con el yeyuno permitiendo el paso de los alimentos.
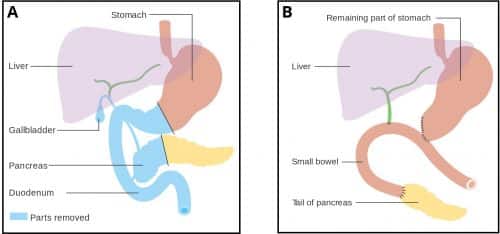 Figura 3 – Pancreaticoduodenectomía (procedimiento de Whipple). A: Antes del procedimiento, B: Después del procedimiento
Figura 3 – Pancreaticoduodenectomía (procedimiento de Whipple). A: Antes del procedimiento, B: Después del procedimiento
Quimioterapia
La quimioterapia adyuvante, generalmente con 5-flourouracilo, se recomienda después de la cirugía ya que se ha demostrado que mejora la supervivencia tras el ensayo ESPAC-1*.
En la enfermedad metastásica se aconseja el uso del régimen FOLFIRINOX (ácido folínico, 5-fluorouracilo, irinotecán y oxaliplatino) en aquellas personas con un buen estado funcional, sin embargo, sólo ha producido mejoras modestas en la supervivencia; la terapia con gemcitabina puede considerarse para las personas con cáncer de páncreas localmente avanzado que no están lo suficientemente bien como para tolerar FOLFIRINOX.
*ESPAC-1 también demostró que los pacientes tratados con quimiorradioterapia adyuvante tenían peores resultados en general que los tratados sólo con quimioterapia adyuvante.
Cuidados paliativos
La mayoría de los pacientes con cáncer de páncreas no son candidatos a la cirugía curativa, sino que requieren la participación de los cuidados paliativos.
La ictericia obstructiva y el prurito asociado pueden aliviarse con la inserción de una endoprótesis biliar, ya sea mediante CPRE o por vía percutánea.
La quimioterapia paliativa, como con un régimen basado en gemcitabina, puede probarse en pacientes con un estado de rendimiento razonable.
La insuficiencia exocrina es frecuente en la enfermedad avanzada o en aquellos que han sufrido una escisión significativa del páncreas, lo que conduce a la malabsorción y a la esteatorrea; esto puede tratarse inicialmente con sustituciones enzimáticas (incluidas las lipasas), como Creon®.
Pronóstico
El cáncer de páncreas tiene una elevada capacidad metastásica incluso en tumores pequeños. El pronóstico en el cáncer de páncreas sigue siendo muy pobre, con una tasa de supervivencia global a 5 años <5%.
Puntos clave
- El cáncer de páncreas se presenta a menudo con una combinación de ictericia obstructiva, dolor abdominal o pérdida de peso
- La mayoría de los casos se detectan inicialmente en la tomografía computarizada, sin embargo requieren un diagnóstico tisular mediante biopsia; El CA19-9 es un marcador tumoral utilizado para controlar la progresión de la enfermedad
- El tratamiento definitivo es la resección quirúrgica, a menudo con quimioterapia adyuvante
- El cáncer de páncreas tiene una tasa de supervivencia a 5 años inferior al 5%
Tumores endocrinos del páncreas
Los tumores endocrinos del páncreas pueden ser funcionales o no funcionales. Los tumores funcionales segregan hormonas de forma activa y sus signos y síntomas están relacionados con ello, mientras que los tumores no funcionales no segregan hormonas activas y las características clínicas están relacionadas exclusivamente con su propagación maligna.
Los tumores endocrinos del páncreas se asocian a menudo con el síndrome de neoplasia endocrina múltiple 1 (NEM1); el NEM1 consiste típicamente en hiperparatiroidismo, tumores pancreáticos endocrinos y tumores hipofisarios (más comúnmente prolactinomas).
Características clínicas
| Tipo de célula | Hormona segregada (nombre del tumor) | Función fisiológica normal | Características del tumor funcional |
| Células G | Gastrina (gastrinoma) | Estimula la liberación de ácido gástrico | Síndrome de Zollinger-Ellison, provocando úlceras pépticas graves, refractarias al tratamiento médico, con diarrea y esteatorrea |
| Células alfa | Glucagón (glucagonoma) | Aumenta la concentración de glucosa en sangre | Hiperglucemia, diabetes mellitus, y eritema migratorio necrolítico |
| Células beta | Insulina (insulinoma) | Disminución de la concentración de glucosa en sangre | Hipoglucemia sintomática, como sudoración o cambio de estado mental, mejorando con el consumo de carbohidratos |
| Célulasδ | Somatostatina (Somatostatinoma) | Inhibe la liberación de GH, TSH y prolactina de la pituitaria anterior, y de gastrina | Diabetes mellitus, esteatorrea, cálculos biliares (debido a la inhibición de la colecistoquinina), pérdida de peso y aclorhidria (debido a la inhibición de la gastrina) |
| Células no insulares | Péptido intestinal vasoactivo (VIPoma) | Secreción de agua y electrolitos en el intestino. Relajación del músculo liso entérico. | Diarrea acuosa profusa y prolongada, hipopotasemia grave y deshidratación (también conocido como síndrome de Verner-Morrison) |
Tabla 1 – Tumores endocrinos del páncreas
Investigación
Todos los casos deben discutirse en una reunión del equipo multidisciplinar donde se puede orientar el manejo. Se pueden enviar ciertos análisis de sangre, dependiendo del subtipo sospechado (Tabla 1)
Los NETs pancreáticos se investigan mejor con una combinación de TAC, RMN y/o Ecografía Endoscópica. El calcio intraarterial con angiografía de sustracción digital también puede utilizarse en la localización y evaluación de los insulinomas y gastrinomas.
Manejo
Los NET pancreáticos pequeños no funcionales y bien diferenciados (<1cm) pueden simplemente observarse. Los tumores más grandes o funcionantes se resecan, con cualquier enfermedad metastásica a distancia también resecada si el tumor es de bajo grado y la metástasis es de bajo volumen.
Los análogos de la somatostatina pueden utilizarse para controlar y mejorar los efectos de la hipersecreción hormonal (incluso en el caso de los somatostatinomas)
.