Caso
Una mujer de 32 años sin antecedentes médicos significativos es evaluada por un dolor torácico agudo en el lado izquierdo desde hace cinco días. El dolor es intermitente y empeora con la inspiración profunda y en posición supina. Niega tener dificultad para respirar. Su temperatura es de 100,8ºF, pero por lo demás sus signos vitales son normales. La exploración física y la radiografía de tórax son normales, pero el electrocardiograma muestra elevaciones difusas del segmento ST. La troponina inicial está ligeramente elevada a 0,35 ng/ml.
¿Podría esta paciente tener una pericarditis aguda? Si es así, ¿cómo debe ser tratada?
Antecedentes
La pericarditis es la enfermedad pericárdica más frecuente con la que se encuentran los hospitalistas. Hasta el 5% de los casos de dolor torácico no atribuibles a un infarto de miocardio (IM) se diagnostican con pericarditis.1 En individuos inmunocompetentes, hasta el 90% de los casos de pericarditis aguda son de etiología viral o idiopática.1,2 El virus de la inmunodeficiencia humana (VIH) y la tuberculosis son culpables habituales en los países en vías de desarrollo y en los huéspedes inmunodeprimidos.3 Otras etiologías específicas de la pericarditis aguda son las enfermedades autoinmunes, las neoplasias, la irradiación torácica, los traumatismos y las alteraciones metabólicas (por ejemplo, la uremia). Una clasificación etiológica de la pericarditis aguda se muestra en la Tabla 2 (p. 16).
 Pulse para ver la versión ampliada
Pulse para ver la versión ampliada
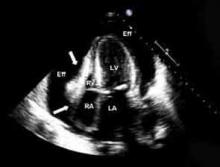
Figura 1. Evidencia ecocardiográfica de colapso diastólico de la aurícula derecha y del ventrículo derecho debido a un gran derrame pericárdico sugestivo de taponamientoA: aurícula derecha; VD: ventrículo derecho; AI: aurícula izquierda; VI: ventrículo izquierdo; Eff: derrame pericárdico que comprime la AR y el VD.
La pericarditis es principalmente un diagnóstico clínico. La mayoría de los pacientes se presentan con dolor torácico.4 Puede oírse o no un roce pericárdico (sensibilidad del 16% al 85%), pero cuando está presente es casi 100% específico de pericarditis.2,5 La elevación difusa del segmento ST en el electrocardiograma (EKG) está presente en el 60% al 90% de los casos, pero puede ser difícil de diferenciar de las elevaciones del segmento ST en el IM agudo.4,6
La pericarditis aguda no complicada suele tratarse con éxito de forma ambulatoria.4 Sin embargo, los pacientes con características de alto riesgo (véase la tabla 1, a la derecha) deben ser hospitalizados para la identificación y el tratamiento de la etiología específica subyacente y para el seguimiento de las complicaciones, como el taponamiento.7
Nuestra paciente tiene características compatibles con la pericarditis. En las siguientes secciones, revisaremos el diagnóstico y el tratamiento de la pericarditis aguda.
 pulse para ver la versión grande
pulse para ver la versión grande
Tabla 1. Características de alto riesgo de la pericarditis aguda y criterios de hospitalización
Revisión de los datos
¿Cómo se diagnostica la pericarditis aguda?
La pericarditis aguda es un diagnóstico clínico apoyado por el electrocardiograma y el ecocardiograma. Para el diagnóstico deben estar presentes al menos dos de los siguientes cuatro criterios: dolor torácico pleurítico, roce pericárdico, elevación difusa del segmento ST en el electrocardiograma y derrame pericárdico.8
Historia. Los pacientes pueden referir fiebre (46% en un pequeño estudio de 69 pacientes) o una historia reciente de infección respiratoria o gastrointestinal (40%).5 La mayoría de los pacientes refieren dolor torácico pleurítico. Normalmente, el dolor mejora al sentarse e inclinarse hacia delante, y empeora al acostarse en posición supina.4 El dolor puede irradiarse a la cresta del músculo trapecio debido a la inervación común del nervio frénico del pericardio y el trapecio.9 Sin embargo, el dolor puede ser mínimo o estar ausente en pacientes con pericarditis urémica, neoplásica, tuberculosa o postirradiación.
 Pulse para ver la versión ampliada
Pulse para ver la versión ampliada
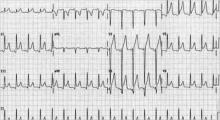
Figura 2. Electrocardiograma en pericarditis aguda que muestra elevaciones difusas del segmento ST
Examen físico. Un roce pericárdico es casi 100% específico para el diagnóstico de pericarditis, pero la sensibilidad puede variar (16% a 85%) dependiendo de la frecuencia de la auscultación y de la etiología subyacente.2,5 Se cree que está causado por la fricción entre las capas parietal y visceral del pericardio inflamado. Un roce pericárdico se describe clásicamente como un sonido superficial, agudo, rasposo o chirriante que se escucha mejor con el diafragma del estetoscopio en el borde inferior izquierdo del esternón con el paciente inclinado hacia delante.
Datos de laboratorio. En todos los pacientes con sospecha de pericarditis aguda debe comprobarse un hemograma completo, un panel metabólico y las enzimas cardíacas. Los valores de troponina están elevados hasta en un tercio de los pacientes, lo que indica lesión del músculo cardíaco o miopericarditis, pero no se ha demostrado que tengan un impacto negativo en la duración de la estancia hospitalaria, el reingreso o las tasas de complicaciones.5,10 Los marcadores de inflamación (por ejemplo, la velocidad de sedimentación globular o la proteína C reactiva) están frecuentemente elevados, pero no apuntan a una etiología subyacente específica. Los cultivos virales de rutina y los títulos de anticuerpos no son útiles.11
La mayoría de los casos de pericarditis se presumen idiopáticos (virales); sin embargo, debe considerarse la búsqueda de una etiología específica en los pacientes que no responden después de una semana de tratamiento. Los anticuerpos antinucleares, los niveles de complemento y el factor reumatoide pueden servir como pruebas de detección de enfermedades autoinmunes. La prueba del derivado proteico purificado o del cuantificador y la prueba del VIH podrían estar indicadas en pacientes con factores de riesgo adecuados. En casos de sospecha de pericarditis tuberculosa o neoplásica, podría estar justificado el análisis del líquido pericárdico y la biopsia.
Electrocardiografía. El electrocardiograma es la prueba más útil para diagnosticar la pericarditis aguda. Los cambios del electrocardiograma en la pericarditis aguda pueden progresar en cuatro etapas:
- Etapa 1: elevaciones difusas del ST con o sin depresiones del PR, inicialmente;
- Etapa 2: normalización de los segmentos ST y PR, típicamente después de varios días;
- Etapa 3: inversiones difusas de las ondas T; y
- Etapa 4: normalización de las ondas T, típicamente después de semanas o meses.
Aunque es poco probable que se den las cuatro fases en un caso determinado, el 80% de los pacientes con pericarditis mostrarán elevaciones difusas del segmento ST y depresión del segmento PR (véase la figura 2, arriba).12
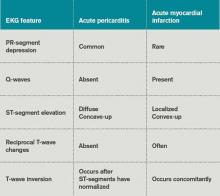
La tabla 3 enumera las características del electrocardiograma útiles para diferenciar la pericarditis aguda del infarto agudo de miocardio.
Radiografía de tórax. Dado que un derrame pericárdico suele acompañar a la pericarditis, debe realizarse una radiografía de tórax (RX) en todos los casos sospechosos. La RX puede mostrar un agrandamiento de la silueta cardíaca si hay más de 250 ml de líquido pericárdico.3 La RX también es útil para diagnosticar una infección pulmonar concomitante, un derrame pleural o una masa mediastínica, todos ellos hallazgos que podrían apuntar a una etiología específica subyacente de la pericarditis y/o el derrame pericárdico.
Ecocardiografía. Debe realizarse un ecocardiograma en todos los pacientes con sospecha de pericarditis para detectar un derrame, una enfermedad miocárdica asociada o una enfermedad paracárdica.13 El ecocardiograma suele ser normal, pero podría mostrar un derrame en el 60%, y un taponamiento (véase la figura 1, p. 15) en el 5% de los casos.4
Tomografía computarizada (TC) y resonancia magnética cardiaca (RMC).La TC o la RMC son las modalidades de imagen de elección cuando el ecocardiograma no es concluyente o en casos de pericarditis complicada por un derrame hemorrágico o localizado, un engrosamiento pericárdico o una masa pericárdica.14 También ayudan a obtener imágenes precisas de las estructuras vecinas, como los pulmones o el mediastino.
Análisis del líquido pericárdico y biopsia pericárdica. En los casos de pericarditis refractaria con derrame, el análisis del líquido pericárdico podría proporcionar pistas sobre la etiología subyacente. Deben enviarse análisis químicos de rutina, recuento de células, tinción de Gram y ácido rápido, cultivo y citología. Además, cuando se sospeche una pericarditis tuberculosa, deben solicitarse la tinción y el cultivo de bacilos acidorresistentes, la adenosina deaminasa y la prueba de interferón-gamma. Una biopsia pericárdica puede mostrar granulomas o células neoplásicas. En general, el análisis del líquido pericárdico y la biopsia revelan un diagnóstico en aproximadamente el 20% de los casos.11
 Pulse para ver la versión grande
Pulse para ver la versión grande
Tabla 2. Causas específicas de pericarditis aguda
¿Cómo se trata la pericarditis aguda?
La mayoría de los casos de pericarditis aguda no complicada son virales y responden bien al tratamiento con AINE más colchicina.2,4 La falta de respuesta a los AINE más colchicina, evidenciada por la persistencia de la fiebre, el dolor torácico pericárdico, el nuevo derrame pericárdico o el empeoramiento de la enfermedad general, en el plazo de una semana de tratamiento, debe hacer que se busque una enfermedad sistémica subyacente. Si se encuentra, el tratamiento debe dirigirse a la enfermedad causante.
La pericarditis bacteriana suele requerir un drenaje quirúrgico además de un tratamiento con los antibióticos adecuados.11 La pericarditis tuberculosa se trata con una terapia multimedicamentosa; cuando hay VIH subyacente, los pacientes deben recibir también una terapia antirretroviral altamente activa. En la pericarditis autoinmune deben considerarse los esteroides y los inmunosupresores, además de los AINE y la colchicina.10 La pericarditis neoplásica puede resolverse con quimioterapia, pero tiene una alta tasa de recurrencia.13 La pericarditis urémica requiere diálisis intensiva.
Las opciones de tratamiento para la pericarditis idiopática o vírica no complicada incluyen:
AINE. Es importante dosificar adecuadamente los AINE al tratar la pericarditis aguda. Las opciones de tratamiento inicial incluyen ibuprofeno (1.600 a 3.200 mg diarios), indometacina (75 a 150 mg diarios) o aspirina (2 a 4 gm diarios) durante una semana.11,15 Se prefiere la aspirina en pacientes con cardiopatía isquémica. En los pacientes con síntomas que persisten durante más de una semana, se puede continuar con los AINE, pero está indicada la investigación de una etiología subyacente. Debe considerarse el tratamiento concomitante con inhibidores de la bomba de protones en pacientes con alto riesgo de úlcera péptica para minimizar los efectos secundarios gástricos.
Colchicina. La colchicina tiene un perfil favorable de riesgo-beneficio como tratamiento adjunto para la pericarditis aguda y recurrente. Los pacientes experimentan un mejor alivio de los síntomas cuando son tratados tanto con colchicina como con un AINE, en comparación con los AINE solos (88% frente a 63%). Las tasas de recurrencia son menores con el tratamiento combinado (11% frente al 32%).16 Se recomienda el tratamiento con colchicina (0,6 mg dos veces al día tras una dosis de carga de hasta 2 mg) durante varios meses o más de un año.13,16,17
Glucocorticoides. Debe evitarse el uso rutinario de glucocorticoides en el tratamiento de la pericarditis aguda, ya que se ha asociado a un mayor riesgo de recurrencia (OR 4,3).16,18 El uso de glucocorticoides debe considerarse en los casos de pericarditis refractaria a los AINE y a la colchicina, en los casos en los que los AINE o la colchicina están contraindicados, y en la pericarditis autoinmune o relacionada con enfermedades del tejido conectivo. La prednisona debe administrarse hasta 1 mg/kg/día durante al menos un mes, en función de la resolución de los síntomas, y luego debe reducirse después de iniciar los AINE o la colchicina.13 Dosis más pequeñas de prednisona, de hasta 0,5 mg/kg/día, podrían ser igual de eficaces, con la ventaja añadida de reducir los efectos secundarios y las recidivas.19
Tratamiento invasivo. La pericardiocentesis y/o la pericardiectomía deben considerarse cuando la pericarditis se complica con un gran derrame o taponamiento, fisiología constrictiva o derrame recurrente.11 La pericardiocentesis es la opción menos invasiva y ayuda a proporcionar un alivio inmediato en casos de taponamiento o grandes derrames sintomáticos. Es la modalidad preferida para obtener líquido pericárdico para el análisis diagnóstico. Sin embargo, los derrames pueden reaparecer y en esos casos se prefiere la ventana pericárdica, ya que proporciona una salida continua de líquido pericárdico. La pericardiectomía se recomienda en los casos de pericarditis constrictiva sintomática que no responden a la terapia médica.15
 haga clic para ver la versión grande
haga clic para ver la versión grande
Tabla 3. Cambios en el electrocardiograma en la pericarditis aguda y el infarto de miocardio
Volver al caso
La presentación del paciente -síndrome seguido de fiebre y dolor torácico pleurítico- es característica de la pericarditis idiopática aguda. No se escuchó ningún roce pericárdico, pero los hallazgos del electrocardiograma fueron típicos. La elevación de la troponina I sugería una miopericarditis subyacente. El ecocardiograma no presentaba ningún signo. Dada la probable etiología viral o idiopática, no se solicitaron más pruebas diagnósticas para explorar la posibilidad de una enfermedad sistémica subyacente.
Se empezó a administrar a la paciente ibuprofeno 600 mg cada ocho horas. Tuvo un alivio significativo de sus síntomas en dos días. Una prueba rutinaria de fiebre fue negativa. Fue dada de alta al día siguiente.
La paciente volvió a ingresar tres meses después con dolor torácico pleurítico recurrente, que no mejoró con la reanudación del tratamiento con AINE. La troponina I inicial era de 0,22 ng/ml, el electrocardiograma no presentaba cambios y un ecocardiograma mostraba un pequeño derrame. Se le empezó a administrar ibuprofeno 800 mg cada ocho horas, así como colchicina 0,6 mg dos veces al día. Sus síntomas se resolvieron al día siguiente y fue dada de alta con recetas de ibuprofeno y colchicina. Se le indicó que volviera a visitar a un médico de atención primaria en una semana.
En la visita clínica, se redujo el ibuprofeno pero se continuó con la colchicina durante otros seis meses. Permaneció asintomática en su seguimiento clínico de seis meses.
Línea de fondo
La pericarditis aguda es un diagnóstico clínico apoyado por los hallazgos del electrocardiograma. La mayoría de los casos son idiopáticos o víricos, y pueden tratarse con éxito con AINE y colchicina. Para los casos que no responden a la terapia inicial, o los casos que presentan características de alto riesgo, debe buscarse una etiología específica.
El Dr. Southern es jefe de la división de medicina hospitalaria del Centro Médico Montefiore en el Bronx, N.Y. El Dr. Galhorta es instructor y los Dres. Martin, Korcak y Stehlihova son profesores adjuntos en el departamento de medicina del Albert Einstein.
- Lange RA, Hillis LD. Clinical practice. Pericarditis aguda. N Engl J Med. 2004;351:2195-2202.
- Zayas R, Anguita M, Torres F, et al. Incidencia de la etiología específica y papel de los métodos para el diagnóstico etiológico específico de la pericarditis aguda primaria. Am J Cardiol. 1995;75:378-382.
- Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727.
- Imazio M, Demichelis B, Parrini I, et al. Day-hospital treatment of acute pericarditis: a management program for outpatient therapy. J Am Coll Cardiol. 2004;43:1042-1046.
- Bonnefoy E, Godon P, Kirkorian G, et al. Troponina I cardíaca sérica y elevación del segmento ST en pacientes con pericarditis aguda. Eur Heart J. 2000;21:832-836.
- Salisbury AC, Olalla-Gomez C, Rihal CS, et al. Frecuencia y predictores de angiografía coronaria urgente en pacientes con pericarditis aguda. Mayo Clin Proc. 2009;84(1):11-15.
- Imazio M, Cecchi E, Demichelis B, et al. Indicadores de mal pronóstico de la pericarditis aguda. Circulation. 2007;115:2739-2744.
- Imazio M, Spodick DH, Brucato A, et al. Diagnostic issues in the clinical management of pericarditis. Int J Clin Pract. 2010;64(10):1384-1392.
- Spodick DH. Pericarditis aguda: conceptos actuales y práctica. JAMA. 2003;289:1150-1153.
- Imazio M, Demichelis B, Cecchi E. Cardiac troponin I in acute pericarditis. J Am Coll Cardiol. 2003;42(12):2144-2148.
- Sagristà Sauleda J, Permanyer Miralda G, Soler Soler J. Diagnóstico y manejo de los síndromes pericárdicos. Rev Esp Cardiol. 2005;58(7):830-841.
- Bruce MA, Spodick DH. Electrocardiograma atípico en la pericarditis aguda: características y prevalencia. J Electrocardiol. 1980;13:61-66.
- Maisch B, Seferovic PM, Ristic AD, et al. Guidelines on the diagnosis and management of pericardial diseases executive summary; the task force on the diagnosis and management of pericardial diseases of the European Society of Cardiology. Eur Heart J. 2004; 25(7):587-610.
- Verhaert D, Gabriel RS, Johnston D, et al. The role of multimodality imaging in the management of pericardial disease. Circ Cardiovasc Imaging. 2010;3:333-343.
- Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928.
- Imazio M, Bobbio M, Cecchi E, et al. Colchicine in addition to conventional therapy for acute pericarditis: results of the colchicine for acute pericarditis (COPE) trial. Circulation. 2005;112(13):2012-2016.
- Adler Y, Finkelstein Y, Guindo J, et al. Tratamiento con colchicina para la pericarditis recurrente: una década de experiencia. Circulation. 1998;97:2183-185.
- Imazio M, Bobbio M, Cecchi E, et al. Colchicine as first-choice therapy for recurrent pericarditis: results of the colchicine for recurrent pericarditis (CORE) trial. Arch Intern Med. 2005;165:1987-1991.
- Imazio M, Brucato A, Cumetti D, et al. Corticosteroides para la pericarditis recurrente: dosis altas frente a dosis bajas: una observación no aleatoria. Circulation. 2008;118:667-771.