Un varón de 50 años es remitido a nuestro servicio de electrofisiología para evaluar sus palpitaciones. La monitorización Holter previa demostró episodios de fibrilación auricular así como una taquicardia auricular. Otras pruebas diagnósticas incluyeron un ecocardiograma 2D que demostró evidencia de una función ventricular izquierda (VI) globalmente deprimida con una fracción de eyección (FE) del 33%. El paciente no presentaba signos ni síntomas de insuficiencia cardiaca y hacía ejercicio con regularidad. Se sometió a un estudio electrofisiológico en una institución externa. Este estudio observó «una actividad auricular desorganizada con una activación más temprana en la aurícula izquierda consistente con fibrilación/flutter auricular». Dada la localización en el lado izquierdo, los médicos tratantes decidieron seguir un tratamiento médico con betabloqueantes y un antiarrítmico de clase Ic. Estaba interesado en la ablación con catéter debido a la intolerancia a los medicamentos, y fue remitido a nuestro centro.
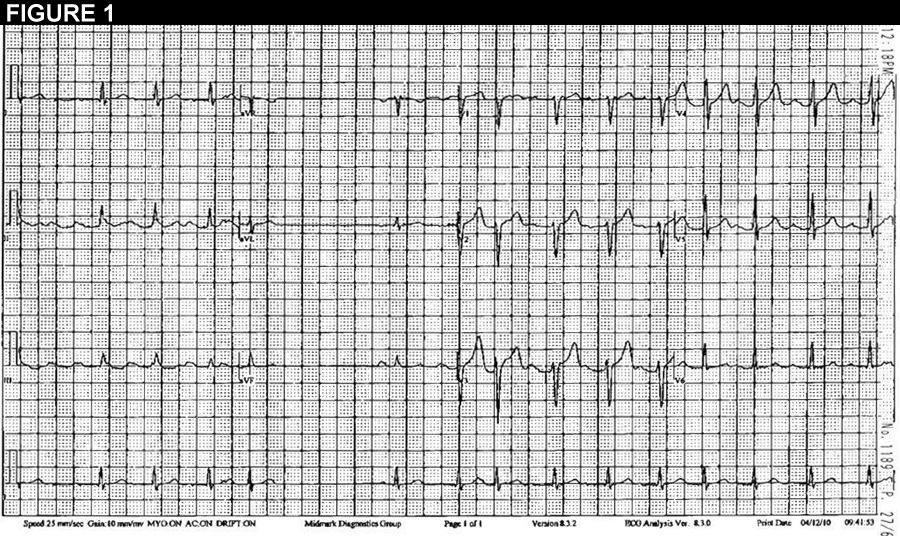
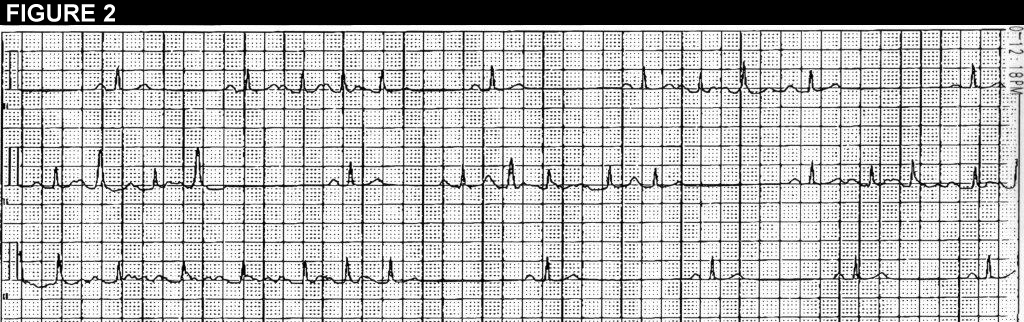
La figura 1 es un ECG de 12 derivaciones que demuestra ráfagas de taquicardia auricular. La figura 2 es una tira continua de un trazado Holter (derivación II).
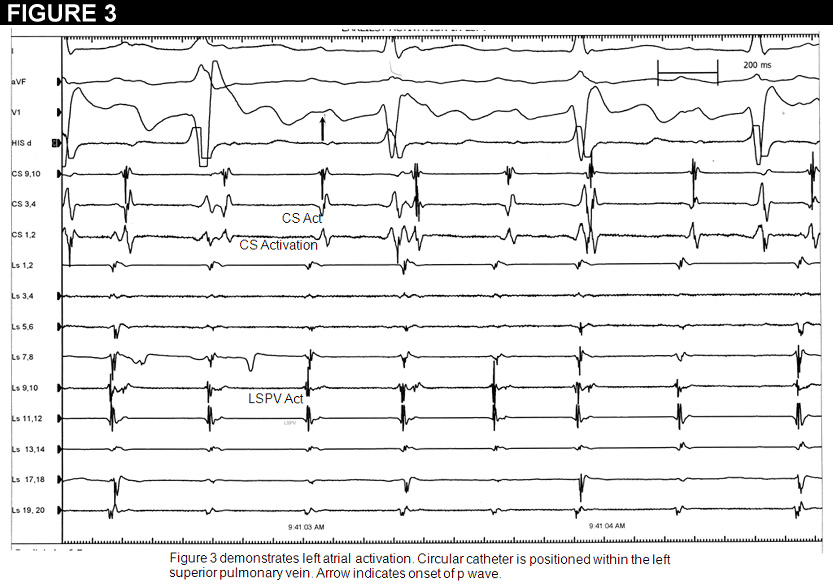
El paciente fue llevado al laboratorio electrofisiológico. Se realizó un mapeo electroanatómico en la aurícula derecha con demostración de los tiempos de activación tardía. A continuación, accedimos a la aurícula izquierda a través de un acceso transeptal doble estándar. A continuación, se colocó el catéter circular en el orificio de cada vena pulmonar. La vena pulmonar superior izquierda demostró los potenciales más tempranos 40 mseg. antes de la onda p de superficie (Figura 3). Decidimos ablacionar en esta región, que estaba anatómicamente en la pared posterior media de la aurícula izquierda en el orificio de la vena pulmonar superior izquierda. A los pocos segundos de la ablación, se produjo el cese completo de la taquicardia. A continuación, iniciamos el isoproternol hasta 10mcg/min sin que se indujera la taquicardia auricular ni la fibrilación auricular. El paciente fue observado durante la noche y dado de alta con 25 mg de metoprolol de acción prolongada. Sigue sin taquicardia tres meses después de la ablación. La repetición de la ecocardiografía demostró la normalización de su FEVI.
A pesar de un ritmo irregular, el paciente de nuestro caso sufre una taquicardia auricular focal. La taquicardia auricular focal como único mecanismo de taquicardia supraventricular es relativamente rara y representa el 10-15% de los casos remitidos para ablación con catéter.(1) Se hipotetiza que la pared posterior de la aurícula izquierda es un territorio rico en factores desencadenantes de la formación de fibrilación auricular.(2) Aunque es relativamente raro, los episodios sostenidos de taquicardia auricular focal pueden dar lugar a una miocardiopatía relacionada con la frecuencia. La taquicardia asociada a las venas pulmonares es una entidad poco frecuente. En una serie retrospectiva, sólo el 3% de todas las taquicardias auriculares de un gran centro de referencia terciario se clasificaron como taquicardias de las venas pulmonares(3). En esta serie, la ablación focal del lugar de activación más temprano en el orificio de la vena o la ablación circunferencial de la vena culpable dieron como resultado una ausencia favorable a largo plazo de taquicardias auriculares recurrentes y fibrilación auricular. Las arritmias de las venas pulmonares se han asociado al desarrollo de fibrilación auricular.(4) En tres grandes series de pacientes sometidos a ablación por taquicardia focal de las venas pulmonares, el desarrollo reportado de fibrilación auricular después de la ablación es bajo.(5,6) Aunque nuestro paciente ha tenido una mejora de su FEVI, y está libre de arritmias, su riesgo futuro de desarrollo de fibrilación auricular es desconocido.