
Una mujer hispana de 57 años se presentó con síntomas de ver manchas púrpuras ocasionales en su visión durante las últimas tres semanas. No estaba segura de si esto se limitaba a un ojo. Aparte de eso, declaró que su visión era buena y que sólo usaba gafas de lectura.
Su historial médico era significativo para la diabetes de tipo 2 y un diagnóstico reciente de VIH. Tomaba medicamentos pero no sabía sus nombres, ni conocía su recuento de CD4 ni su carga viral.
Su mejor agudeza visual corregida era 20/20 OU. Los campos visuales de confrontación eran completos hasta el conteo cuidadoso de los dedos. Las pupilas eran igualmente redondas y reactivas; no se observaba ningún defecto pupilar aferente. El segmento anterior no presentaba ninguna anomalía en ambos ojos. Había rastros de células en el vítreo anterior en el ojo derecho. El ojo izquierdo estaba limpio. Las tensiones por aplanación medían 11 mm Hg OU.
Los nervios ópticos parecían sanos con vasos pequeños y buena coloración del borde y perfusión. Observamos hallazgos retinianos evidentes en ambos ojos (Figuras 1 y 2).
Haga el test de la retina
1. ¿Qué representan los cambios retinianos periféricos en el ojo derecho?
a. Oclusión de la vena retiniana.
b. Coriorretinitis activa.
c. Retinitis activa.
d. Retinitis inactiva.
2. ¿Qué representan las manchas blancas en el polo posterior?
a. Manchas de algodón.
b. Drusas.
c. Exudado.
d. Manchas de Roth.
3. ¿Cuál es el diagnóstico?
a. Toxoplasmosis.
b. Necrosis retiniana aguda.
c. Retinitis por citomegalovirus.
d. Retinopatía diabética proliferativa.
Para las respuestas, véase más abajo.
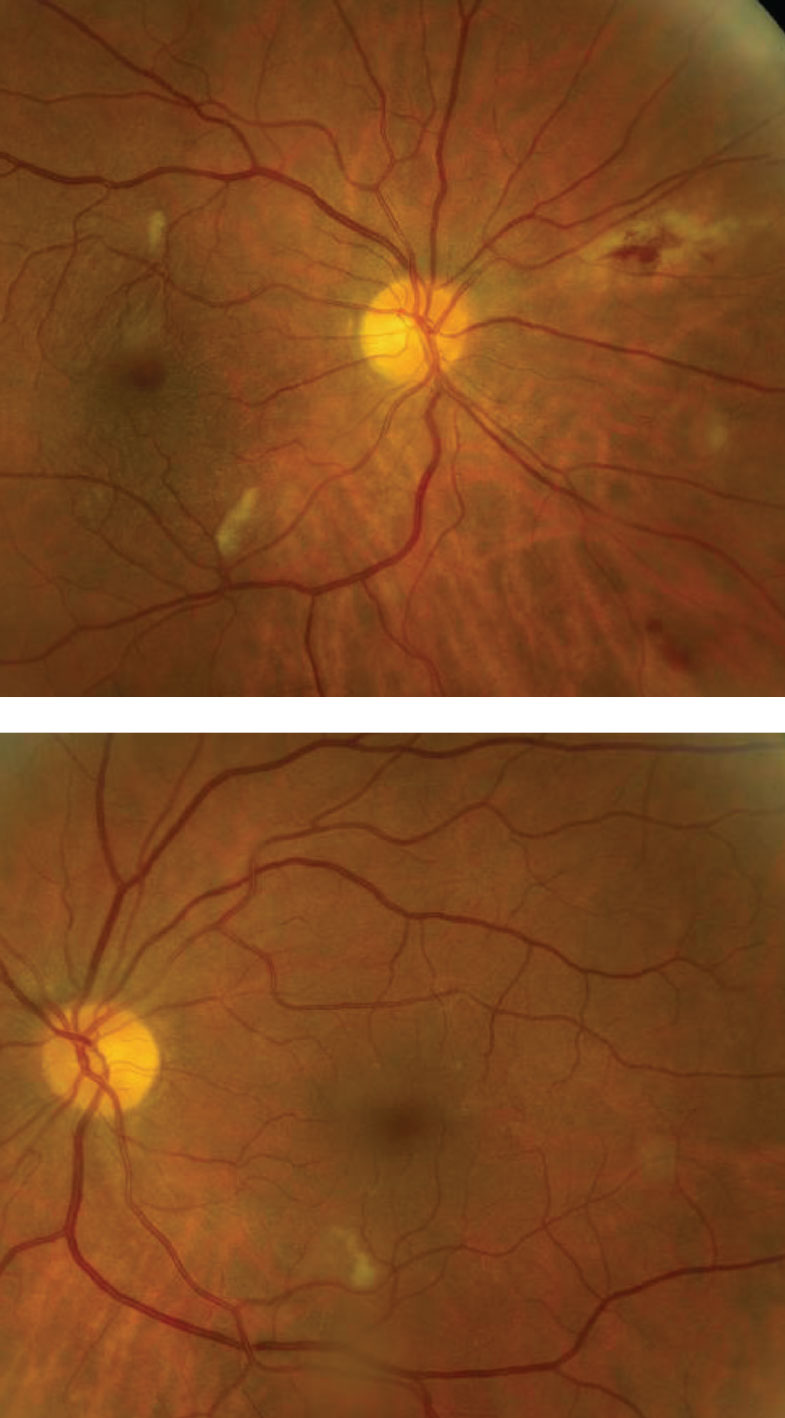
Figs. 1 y 2. Observe los cambios periféricos de la retina a nivel nasal en el ojo derecho (arriba). ¿Puede identificar el hallazgo en los polos posteriores de ambos ojos? Haga clic en la imagen para ampliarla.
Diagnóstico
Los cambios retinianos periféricos nasales en el ojo derecho representan una retinitis activa por citomegalovirus (CMV). El CMV es uno de los virus del herpes que infecta a la mayoría de los adultos.1 Casi todos nosotros hemos estado expuestos al CMV a lo largo de nuestra vida, pero no tendremos síntomas de infección porque nuestro sistema inmunitario es lo suficientemente fuerte como para mantener el virus bajo control.1 Sin embargo, en las personas con un sistema inmunitario debilitado, como nuestro paciente con VIH, el virus puede reactivarse y propagarse a la retina, lo que puede provocar complicaciones que pongan en peligro la visión.1
La retinitis por CMV es la complicación ocular más frecuente que se observa en los pacientes con VIH.1 La retinitis por CMV se desarrolla en pacientes cuyos recuentos de linfocitos T CD4+ (CD4) son inferiores a 50 y, por lo general, incluso mucho más bajos. Con la llegada del tratamiento antirretroviral de gran actividad (TARGA), el CMV prácticamente ha desaparecido, con una drástica disminución del 55% al 95% en el número de casos de retinitis por CMV.1
Discusión
La retinitis por CMV puede presentarse en cualquier parte de la retina.1 Las lesiones del polo posterior tienen un aspecto blanco y hemorrágico característico con necrosis y edema de la retina, mientras que las lesiones periféricas son más indolentes y no hemorrágicas.1 La retinitis activa suele seguir el trayecto de la vasculatura retiniana de forma centrípeta.1 En raras ocasiones, el CMV también puede presentarse como una angiitis de rama escarchada en la que hay una vasculitis retiniana fulminante y periflebitis, lo que da al fondo de ojo una calidad escarchada al exudado perivascular.1
Las células vítreas estarán presentes en el CMV activo, pero no en la medida que se observa, por ejemplo, en los pacientes con toxoplasmosis activa, en los que la vitritis puede ser tan densa que la lesión retiniana activa puede ser difícil de observar, dándole un aspecto de «faros en la niebla».1,2 Por el contrario, los pacientes con CMV no tienen un sistema inmune robusto, por lo que no son capaces de montar una respuesta inmune significativa; por lo tanto, la inflamación vítrea es mínima y la retinitis se puede ver fácilmente.1
¿Qué pasa con las lesiones blancas en el polo posterior de cada ojo; es eso retinitis por CMV también? Afortunadamente no son CMV sino manchas de algodón (CWS), que pueden ser fácilmente confundidas con CMV temprano. Las CWS son más pequeñas que las lesiones de CMV y la inflamación vítrea no estará presente. Las manchas de algodón e incluso las hemorragias de la retina se observan con frecuencia en pacientes gravemente inmunodeprimidos con VIH.2 De hecho, las manchas de algodón y las hemorragias de la retina forman parte del espectro de la retinopatía por VIH.2 Aunque la etiología no se entiende completamente, los investigadores dicen que los pacientes inmunocomprometidos tienen un aumento de la viscosidad del plasma que da lugar a la deposición de inmunocomplejos.2 Se cree que esto ocurre por un efecto citopático directo del virus en el endotelio vascular.2
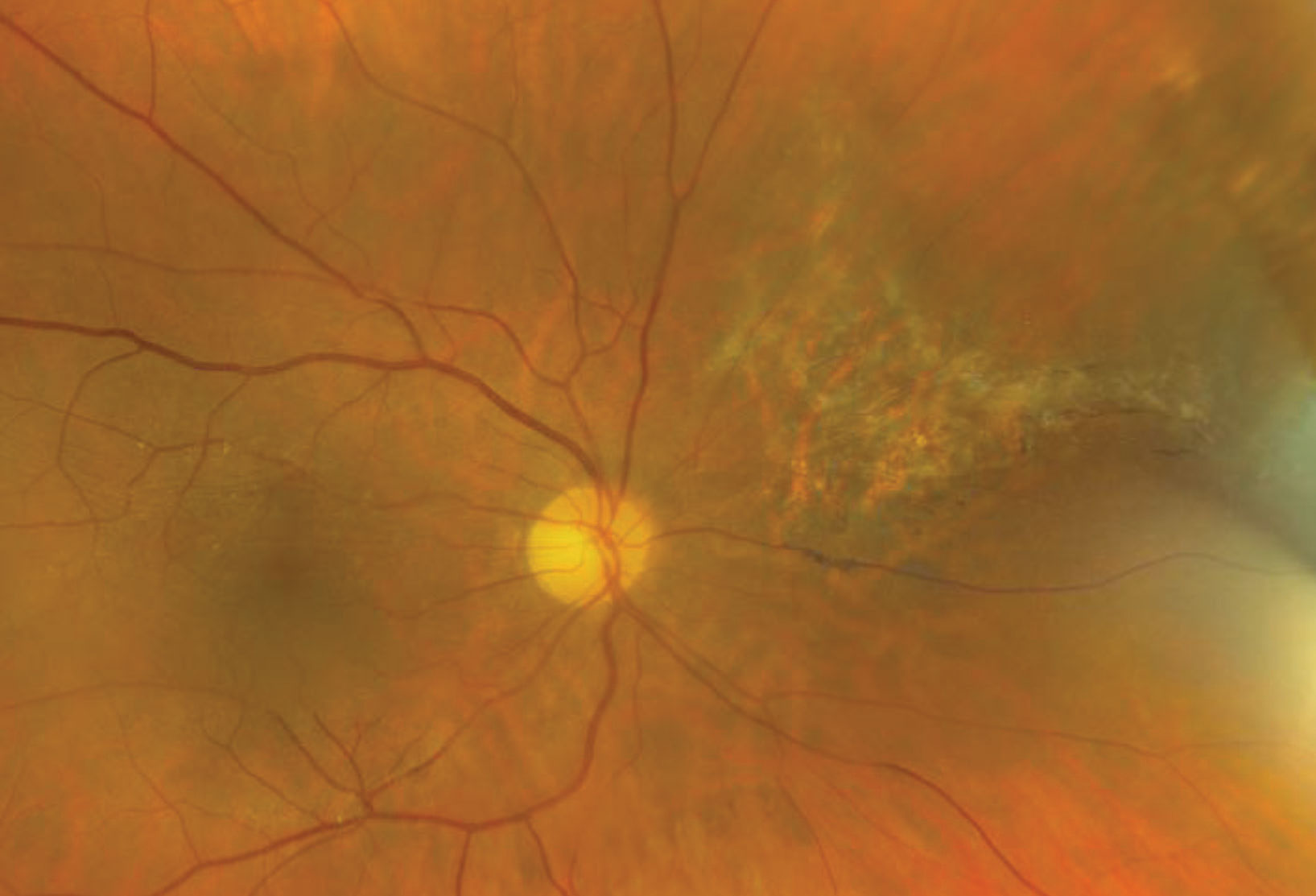
Fig. 3. Aquí está la retina de nuestra paciente cinco años después del diagnóstico inicial. Haga clic en la imagen para ampliarla.
Opciones terapéuticas
El tratamiento de la retinitis por CMV se ha estandarizado bastante con la llegada de los medicamentos antivirales que incluyen ganciclovir, foscarnet, valganciclovir y cidofovir. Los métodos de administración del tratamiento incluyen la infusión intravenosa, la terapia oral, la inyección intravítrea y el implante intraocular de ganciclovir.3 El tratamiento específico contra el CMV se individualiza para cada paciente en función de la localización y la gravedad de la retinitis, el nivel de inmunosupresión subyacente, los medicamentos concomitantes y la capacidad de cumplir el tratamiento.3 La terapia se induce a dosis altas durante dos o tres semanas o hasta que la retinitis se estabiliza, seguida de una dosis de mantenimiento.3 La mejora de la supervivencia de los pacientes con la TARGA ha dado lugar a un cambio de paradigma, pasando de la supresión de la enfermedad a corto plazo en los primeros días de tratamiento a la interrupción actual de la terapia antiviral una vez que se consigue la recuperación inmunitaria.3
Está claro que nuestra paciente está gravemente inmunocomprometida. Desconocía sus CD4 y había sido diagnosticada recientemente tras un episodio de neumonía. Se le puso una inyección intravítrea inmediata de ganciclovir y posteriormente se le hicieron múltiples implantes de ganciclovir durante varios años. Finalmente, su sistema inmunitario se recuperó lo suficiente como para poder suspender el tratamiento antiviral contra el CMV. Pudo mantener una excelente agudeza visual en ambos ojos y seguimos siguiéndola anualmente (Figura 3).
1. Jabs DA, Van Natta ML, Kempen J, et al. Características de los pacientes con retinitis por citomegalovirus en la era del tratamiento antirretroviral de gran actividad. Am J Ophthalmol. 2002;133:48-61.
2. Freeman WR, Chen A, Henderly DE, et al. Prevalence and significant of acquired immunodeficiency syndrome-related retinal microvasculopathy. Am J Ophthalmol. 1989;107(3):229-35.
3. Stewart MW. Manejo óptimo de la retinitis por citomegalovirus en pacientes con SIDA. Clin Ophthalmol. 2010:4;285-99.
Retina Quiz Answers:
1) c; 2) a; 3) c; 4) c.