Inleiding
Papulopustuleuze rosacea (PPR) is een chronische ontstekingsziekte die wordt gekenmerkt door erytheem in het gezicht met papels en/of pustels die zich bij voorkeur in het gezicht bevinden.
Traditioneel wordt het behandeld met orale tetracyclines (vooral doxycycline) en topische antibiotica, zoals metronidazol.1 De laatste jaren is een toenemend aantal behandelingen beschikbaar gekomen, waaronder orale isotretinoïne2 en antiparasitaire geneesmiddelen zoals ivermectine, die plaatselijk3 of oraal kunnen worden toegediend.4 In de klinische praktijk zijn er echter een aanzienlijk aantal uitdagende gevallen die niet op deze conventionele behandelingen reageren. Van azitromycine, een macrolide antibioticum, is aangetoond dat het een veilige, effectieve behandeling is voor PPR.5 Wij hebben een studie opgezet om het gebruik van azitromycine te evalueren voor de behandeling van PPR die niet reageerde op de conventionele behandeling in ons ziekenhuis.6
Materiaal en MethodenOntwerp
We voerden een prospectieve pilotstudie uit bij 16 patiënten met PPR tussen maart 2016 en september 2017.
Inclusie- en exclusiecriteria
We includeerden patiënten met PPR die een conventionele behandeling hadden gekregen met doxycycline 100 mg tabletten om de 24 uur en metronidazol 0.75% topische gel om de 24 uur gedurende 84 dagen en die 1) klinische verslechtering (een toename van het aantal inflammatoire laesies) hadden ervaren als gevolg van deze behandeling of 2) een vroegtijdig recidief hadden ervaren (terugkeer van laesies binnen 8 weken na beëindiging van de behandeling) ondanks een vermindering van het aantal laesies tijdens de behandeling.
Patiënten met een bekende voorgeschiedenis van hartaandoeningen werden uitgesloten.
Alle patiënten werden in detail geïnformeerd over orale azithromycine en alternatieve behandelingen en over de voorwaarden van de studie. Schriftelijke toestemming werd in alle gevallen verkregen. PPR werd gegradeerd volgens 4 niveaus van progressieve klinische ernst7 (tabel 1).
Klinische stadia van papulopustuleuze rosaceaa
| Klinische stadia | Klinische tekenen |
|---|---|
| I | Faciaal erytheem met afwezigheid van papels en pustels |
| II | Faciaal erytheem met 1-12 papels en/of pustels |
| III | Faciaal erytheem met > 20 papels en/of pustels |
| IV | Faciaal erytheem met papels en/of pustels en aanhoudend vast oedeem (ziekte van Morbihan) |
Opgenomen van Fernandez-Obregon.7
De patiënten kregen gedurende 12 weken azithromycine 500mg tabletten toegediend volgens het door Bakar et al.8 voorgestelde behandelingsschema.: 500mg/d gedurende 3 opeenvolgende dagen per week gedurende een maand, gevolgd door 250mg/d (een halve tablet van 500 mg) gedurende 3 opeenvolgende dagen per week gedurende nog een maand, gevolgd door 500mg eenmaal per week gedurende nog een maand (totale behandelingsduur: 12 weken).
Follow-up
Patiënten werden ingepland voor 2 hoofdbezoeken om de effectiviteit op korte termijn van orale azithromycine te controleren en een reeks vervolgbezoeken om de effectiviteit op lange termijn te controleren. Bij het basisbezoek (bezoek 1), nadat de patiënten hun geïnformeerde toestemming voor deelname aan de studie hadden gegeven, werd de ernst van hun PPR geëvalueerd en werden zij gestart met de vastgestelde 12 weken durende orale azithromycine kuur. Het tweede bezoek vond plaats 8 weken na het einde van de behandeling. Bij dit bezoek werd de klinische respons beoordeeld op een driepuntsschaal7 volgens de verbetering ten opzichte van de uitgangswaarde (tabel 2). Ook werden de bijwerkingen genoteerd en hoe de patiënten hun verbetering beoordeelden (licht, matig, of duidelijk). Tabel 3 geeft een overzicht van de demografische gegevens van de patiënten en hun respons op de conventionele behandeling en orale azithromycine. De daaropvolgende bezoeken om de doeltreffendheid van azithromycine op lange termijn te evalueren, vonden om de 12 weken plaats. De resultaten van de evaluatie (recidief van inflammatoire laesies, aantal weken zonder inflammatoire laesies, en respons op herintroductie met oraal azithromycine bij patiënten bij wie een recidief optrad) zijn samengevat in tabel 4.
Niveaus van klinische respons op behandeling met orale Azithromycine bij patiënten met papulopustuleuze rosaceaa
| Level van klinische respons | Clinische tekenen |
|---|---|
| + | Vermindering van erytheem in het gezicht zonder veranderingen in het aantal papels en/of pustels |
| ++ | Aanzienlijke vermindering van gezichtserytheem en aanzienlijke vermindering van het aantal papels en/of pustels |
| +++ | Gering of geen resterend erytheem in het gelaat met volledige verdwijning van papels en pustels |
Opgesteld op basis van Fernandez-Obregon.7
Demografische kenmerken, respons op conventionele behandeling, en veranderingen in klinische stadiëring bij patiënten met papulopustuleuze rosacea die werden behandeld met oraal azithromycine.
| Patiënt | Sekse | Leeftijd, y | Respons op conventionele behandeling | Clinische fase bij week 0 | Clinische respons 8 weken na voltooiing van orale Azitromycinetherapie | Bijwerkingen Effecten van Azitromycine | Alle verbetering volgens patiënt |
|---|---|---|---|---|---|---|---|
| 1 | Vrouw | 47 | Vroegtijdig recidief | II | ++ | Nee | Gemerkt |
| 2 | Vrouw | 54 | Klinische verslechtering | III | +++ | Nee | Gemerkt |
| 3 | Vrouw | 50 | Clinische achteruitgang | III | +++ | Epigastralgie | Gemerkt |
| Vrouw | 45 | Clinische verslechtering | II | ++ | Nee | Gemerkt | |
| 5 | Man | 47 | Early recurrence | III | ++ | Nee | Gemerkt |
| 6 | Vrouw | 43 | Een vroeg recidief | II | ++ | Nee | Gemarkeerd |
| 7 | Man | 37 | Early recurrence | II | +++ | No | Gemerkt |
| 8 | Man | 52 | Vroege herhaling | II | +++ | Nee | Gemerkt |
| 9 | Vrouw | 25 | Vroege herhaling | II | ++ | Diarree | Meerder |
| 10 | Man | 82 | Vroege recidive | III | ++ | Nee | Meerder |
| 11 | Man | 43 | Een vroeg recidief | II | ++ | Nee | Gemerkt |
| 12 | Vrouw | 66 | Klinische verslechtering | III | +++ | Nee | Gemerkt |
| 13 | Vrouw | 37 | Clinische achteruitgang | III | ++ | Nee | Gemarkeerd |
| 14 | Man | 39 | Een vroeg recidief | II | ++ | Nee | Gemerkt |
| 15 | Vrouw | 44 | Vroeg recidief | II | +++ | Nee | Gemerkt |
| 16 | Man | 44 | Clinische verslechtering | IV | +++ | Nee | Gemerkt |
Langetermijn klinische resultaten bij patiënten met papulopustuleuze rosacea na behandeling met oraal azitromycine.
| Patiënt | Herhaling van inflammatoire laesies | Nr. Aantal weken zonder ontstekingsletsels | Respons op herintroductie van oraal Azitromycine |
|---|---|---|---|
| 1 | Nee | 95 | – |
| 2 | Nee | 68 | – |
| 3 | Nee | 40 | – |
| 4 | Ja | 32 | Ja |
| 5 | Ja | 27 | Ja |
| 6 | Nee | 28 | – |
| 7 | Nee | 36 | – |
| 8 | Nee | 20 | – |
| 9 | Nee | 20 | – |
| 10 | Nee | 32 | – |
| 11 | Nee | 30 | – |
| 12 | Nee | 17 | – |
| 13 | Nee | 16 | – |
| 14 | Nee | 28 | – |
| 15 | Nee | 24 | – |
| 16 | Nee | 16 | – |
Resultaten
Zestien patiënten (9 vrouwen en 7 mannen) met een gemiddelde leeftijd van 47 jaar (range, 25-82 jaar) werden opgenomen. Conventionele PPR behandeling had geleid tot klinische verslechtering in 6 gevallen (Fig. 1A en Fig. 2A). De overige 10 patiënten vertoonden aanvankelijk een verbetering, maar de laesies keerden binnen 8 weken na het stoppen van de behandeling terug.

A, Toename van het aantal papels en pustels tijdens de conventionele behandeling. B, Verschijning 8 weken na beëindiging van de behandeling met oraal azitromycine.
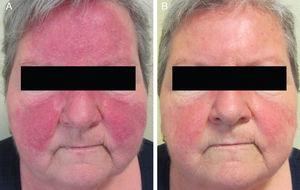
A, Klinische verslechtering na behandeling met orale doxycycline. B, Volledige oplossing van ontstekingslaesies, met slechts residueel erytheem, na behandeling met orale azithromycine.
De individuele niveaus van klinische respons na 8 weken worden getoond in tabel 3. Alle 16 patiënten verbeterden na behandeling met oraal azithromycine. Bij het bezoek aan de basislijn hadden 9 patiënten ziekte in stadium II, 6 patiënten ziekte in stadium III (Fig. 1A en 2A), en 1 patiënt ziekte in stadium IV. Bij het tweede bezoek, 8 weken na het einde van de behandeling, vertoonden 14 patiënten (87,5%) zwak of geen residueel erytheem en volledige opruiming van papels en/of pustels (+++) (Fig. 1B en 2B). De andere 2 patiënten vertoonden een duidelijke vermindering van het erytheem in het gezicht en een aanzienlijke vermindering van het aantal papels en/of pustels (++).
Geen van de patiënten beschreef hun verbetering als mild. Veertien patiënten (87,5%) waren van mening dat zij een duidelijke verbetering hadden ondergaan, terwijl 2 (12,5%) van mening waren dat zij een matige verbetering hadden ondergaan.
Er werden geen nieuwe ontstekingsletsels (papels of pustels) waargenomen bij het follow-up bezoek 8 weken na het beëindigen van de behandeling bij 14 patiënten (87,5%). De herintroductie van oraal azithromycine bij de 2 patiënten die wel een recidief ondervonden, loste de laesies in beide gevallen op (tabel 4).
Twee patiënten (12,5%) meldden nadelige gastro-intestinale effecten, maar deze leidden niet tot het staken van de behandeling.
Discussie
Azithromycine is een macrolide-antibioticum dat sinds de jaren 1980 in gebruik is. Het is een veelgebruikt antibioticum dat gewoonlijk wordt gebruikt om een reeks infecties te behandelen, waaronder bronchitis, longontsteking, otitis en seksueel overdraagbare infecties.
Demodex folliculorum,9Chlamydia pneumoniae,10Helicobacter pylori,11 en overgroei van darmbacteriën zijn allemaal betrokken bij de etiologie en pathogenese van rosacea.12 Omgevingsstress kan ook aanleiding geven tot de overproductie van reactieve zuurstofspecies, waardoor de ontstekingscascade wordt geactiveerd.13,14 Azitromycine lijkt naast antibiotische eigenschappen ook ontstekingsremmende eigenschappen te hebben,15 aangezien het de vorming van reactieve zuurstofspecies blokkeert, wat het nut ervan verklaart bij de behandeling van PPR.16,17
Hoewel de aanbeveling om azithromycine te gebruiken bij de behandeling van PPR gebaseerd is op bewijs van niveau B, vergeleken met niveau A voor doxycycline,1,18 is azithromycine in deze setting even effectief gebleken als doxycycline,5 en als zodanig kan het een nuttige optie zijn voor patiënten die bijwerkingen ervaren of die niet reageren op conventionele behandeling.19 Het is ook belangrijk op te merken dat er een aanzienlijk aantal patiënten is bij wie klinische verslechtering optreedt tijdens de conventionele behandeling,6 mogelijk als gevolg van verworven resistentie tegen tetracycline.20 Alle patiënten in onze studie hadden een conventionele behandeling gekregen voordat ze met azithromycine werden behandeld; 37,5% had een verslechtering van hun PPR ervaren tijdens de behandeling, terwijl de resterende 62,5% een vroeg recidief had ervaren (verschijnen van nieuwe ontstekingslaesies in de 8 weken na het stoppen van de behandeling). Azitromycine is een zeer effectieve behandeling voor PPR gebleken in geïsoleerde casestudies6,21,22 en series.7,8,23,24 In onze serie had 87,5% van de patiënten 8 weken na het stoppen met azitromycine nog slechts zwak of geen erytheem in het gezicht en waren hun papels en pustels volledig verdwenen. Bij de overige 12,5% was er een duidelijke vermindering van de roodheid in het gezicht en een aanzienlijke vermindering van het aantal papels en/of pustels. Onze serie omvatte een 44-jarige man die al 10 jaar aanhoudend vast gezichtsoedeem (ziekte van Morbihan) had, dat was behandeld met orale doxycycline,25 orale isotretinoïne,26 en orale ivermectine.4 De rest van zijn geschiedenis was onopvallend. Zijn manifestaties waren verergerd met alle 3 behandelingen, maar het gebruik van orale azithromycine leidde tot de volledige verdwijning van de wenkbrauwzwelling en de ontstekingslaesies. Slechts 2 patiënten (12,5%) ondervonden recidief van de inflammatoire laesies (papels en/of pustels) in de lange termijn follow-up en zij reageerden beiden op de herintroductie van orale azithromycine.
Het is belangrijk om eraan te herinneren dat tetracyclines gecontra-indiceerd zijn bij zwangere vrouwen. Azitromycine is een categorie B zwangerschapsmedicijn volgens de Amerikaanse Food and Drug Administration en het heeft bevredigende klinische resultaten, zonder bijwerkingen, bereikt bij zwangere vrouwen met PPR.27
Azitromycine biedt farmacokinetische voordelen ten opzichte van conventionele behandelingen voor de behandeling van rosacea, waaronder snelle opname door cellen en aanhoudende weefselconcentraties.28 Deze voordelen verminderen de toedieningsfrequentie en verhogen daardoor de kans op therapietrouw.6 Azitromycine heeft ook een lager percentage bijwerkingen dan tetracyclines,29 hoewel een lage dosis doxycycline (40mg/24u) een vergelijkbare effectiviteit heeft als een standaard dosis doxycycline (100mg/24u), naast minder bijwerkingen.18 Het is belangrijk om bekend te zijn met het pro-aritmogene potentieel van azitromycine, aangezien het geneesmiddel in verband is gebracht met QT-intervalverlenging. In 1 studie werd het gebruik van azithromycine voor de behandeling van andere infecties dan PPR gedurende 5 opeenvolgende dagen bij patiënten met een hoog cardiovasculair basisrisico geassocieerd met een kleine toename van cardiovasculaire sterfgevallen.30 In vergelijking met amoxicilline werd geschat dat therapie met azitromycine gedurende 5 dagen 47 extra cardiovasculaire sterfgevallen veroorzaakte voor elke miljoen behandelingskuren; het overeenkomstige cijfer voor patiënten met een hoog risico op cardiovasculaire aandoeningen was 245.30 Een recente meta-analyse van observationele studies vond niet dat antibiotische therapie met azitromycine gedurende 5 dagen geassocieerd was met een verhoogd risico op overlijden in de jongere populatie (hazard ratio , 0.95; 95% CI, 0,66-1,09), hoewel een verhoogd risico werd waargenomen in de oudere populatie (HR, 1,64; 95% CI, 1,23-2,19).31 Het lijkt daarom raadzaam om andere behandelingen dan azithromycine te gebruiken bij oudere patiënten met PPR of bij patiënten met bekende hartaandoeningen, aangezien zij gevoeliger kunnen zijn voor de aritmogene effecten van het geneesmiddel. Geen van de patiënten in onze studie had een bekende hartaandoening (tabel 3). Twee van hen waren ouder dan 65 jaar en geen van beiden ontwikkelde nadelige cardiovasculaire effecten. De enige bijwerkingen die in de groep werden gerapporteerd waren gastro-intestinale klachten (epigastralgie en diarree bij 2 patiënten). In beide gevallen waren de effecten mild, verdwenen ze spontaan en leidden ze niet tot het staken van de behandeling.
Er zijn een aantal zeer interessante studies die het mogelijke verband analyseren tussen langdurige behandeling met macroliden en bacteriële resistentie op het gebied van pulmonologie, waar azithromycine, dankzij zijn ontstekingsremmende, immunomodulerende en antibacteriële eigenschappen, in verband werd gebracht met een verminderde exacerbatiefrequentie, een kleiner sputumvolume en een verbeterde longfunctie.32 Hoewel wij het door Bakar et al.8 voorgestelde behandelingsschema hebben gebruikt (500mg/d 3 dagen per week gedurende een maand, gevolgd door 250mg/d 3 dagen per week gedurende een maand, en tenslotte 500mg/d eenmaal per week gedurende een maand (totaal 3 maanden), zijn langere schema’s beschreven voor azithromycine bij patiënten met bronchiëctasieën (250 of 500mg/d 3 of 7 maal per week gedurende 6-12 maanden).32 Macrolide-resistente commensale bacteriën die binnen de gemeenschap kunnen worden overgedragen (bijv, oropharyngeale streptokokken) zijn gedetecteerd bij patiënten met bronchiëctasieën. Bij patiënten die gedurende 5 tot 12 maanden met azithromycine zijn behandeld, is een hoger percentage macrolide-resistente Streptococcus pneumoniae aangetroffen, hoewel er in dergelijke gevallen geen risico van overdracht binnen de gemeenschap lijkt te bestaan. Ten slotte zijn er meldingen van resistentie tegen azithromycine in geïsoleerde S pneumoniae-stammen na een behandeling van 6 maanden. Meer studies zijn nodig om de tot nu toe onduidelijke klinische betekenis van verhoogde bacteriële resistentie bij langdurige therapie met azithromycine te begrijpen.32
Onze studie heeft enkele beperkingen, waaronder het feit dat we vooraf geen steekproefgrootte berekenden, geen vergelijkende groep gebruikten, of microbiologische of histologische studies van de ontstekingslaesies uitvoerden.
Conclusies
Hoewel er meer gerandomiseerde gecontroleerde studies nodig zijn om oraal azithromycine en doxycycline te vergelijken, is aangetoond dat azithromycine een effectieve korte- en langetermijnbehandeling is voor PPR. Bovendien heeft het een goed veiligheidsprofiel en kan daarom worden beschouwd als een alternatief voor de behandeling van refractaire PPR.
Conflicts of Interest
De auteurs verklaren dat zij geen belangenconflicten hebben.