Alma Rystedt1, Kerstin Brismar2, Sten-Magnus Aquilonius3, Hans Naver4, Carl Swartling1,5*
1Cinica de Hidrose, Estocolmo, Suécia
2Departamento de Medicina e Cirurgia Molecular, Instituto Karolinska, Estocolmo, Suécia
3Departamento de Neurociência, Neurologia, Universidade de Uppsala, Hospital Universitário de Uppsala, Uppsala, Suécia
4Departamento de Medicina Interna, Neurologia, Hospital Nyköping, Nyköping, Suécia
5Departamento de Ciências Médicas, Dermatologia e Venereologia, Universidade de Uppsala, Uppsala, Suécia
- Abstract
- Hiperidrose – sintoma ou desordem?
- A função e patologia do suor
- Heridrose primária
- Hiperidrose Secundária
- Hiperidrose geral secundária
- Hiperidrose regional/asimétrica secundária
- Case Description. Hiper-hidrose Compensatória Pós-Sympathectomia
- Sweats noturnos
- Suéter (Gustatory) Sweating
- Avaliação do Paciente
- Visão geral do tratamento
- Topical Treatment
- Toxina botulínica tipo A (BTX A)
- Botulinum Toxin tipo B (BTX B)
- Iontoforese
- Microondas termólise
- Medicamentos sistêmicos
- Simpatectomia torácica endoscópica (ETS)
- Conclusão
Abstract
Hyperhidrosis é uma incapacidade social, emocional e ocupacional que afecta cerca de 3% da população. Os doentes com hiperidrose sofrem um impacto extremamente negativo na sua qualidade de vida ao mesmo tempo que são gravemente afectados pela psoríase. A maioria dos doentes tem a forma genética primária de hiperidrose. A hiperidrose secundária pode frequentemente ser omitida com base em dados anamnésticos, mas por vezes devem ser realizados mais exames.
Tratamento tópico (por exemplo, cloreto de alumínio) é a primeira escolha para a hiperidrose localizada. Toxina botulínica, iontoforese, termólise por microondas (miraDry®), e/ou medicamentos sistêmicos são indicados se o tratamento tópico for insuficiente ou não for aplicável. A simpatectomia torácica endoscópica (ETS) já não é realizada na Suécia devido ao grave perfil de efeitos secundários. Nos países onde a ETS ainda é realizada, os pacientes devem ser cuidadosamente selecionados e instruídos para compreender plenamente a possibilidade de eficácia limitada e os riscos de complicações, incluindo, mas não se limitando a, suor compensatório. Este tratamento deve ser a última opção.
Examinação- e recomendações de tratamento baseadas em diretrizes e literatura internacional são apresentadas nesta revisão.
Hiperidrose – sintoma ou desordem?
A questão é importante, pois destaca a visão que o paciente, as pessoas ao redor e o prestador de cuidados têm sobre a condição. Junto com outras reações somáticas fisiologicamente inadequadas e preocupantes, como taquicardia, palpitações ou distúrbios do trato gastrointestinal, a gravidade do sintoma pode variar, mas se um indivíduo tem sintomas incapacitantes, a condição é chamada de distúrbio do qual a SII (síndrome do intestino irritável) é um exemplo. Nesta revisão, destacamos a hiperidrose como o transtorno “silencioso”, um transtorno generalizado que não é discutido em cursos para médicos e prestadores de cuidados e sobre o qual existe um baixo nível de conhecimento dentro da profissão como consequência. Este artigo de visão geral destacará o diagnóstico, os pacientes e as opções de tratamento.
A função e patologia do suor
A sudorese é o efeito mais importante na termorregulação e é controlada através do hipotálamo1. O suor nas palmas das mãos e plantas dos pés ajuda a proporcionar uma boa aderência, o que tem sido importante para os seres humanos durante a evolução e ter uma humidade normal da palma é importante para nós quando fazemos actividades muito diferentes, tais como artesanato, manuseamento de papel e desporto. A transpiração palmo-plantar, por vezes chamada “emocional”, é controlada através do córtex, do sistema límbico e dos nervos simpáticos (luta e voo) (Figura 1)1
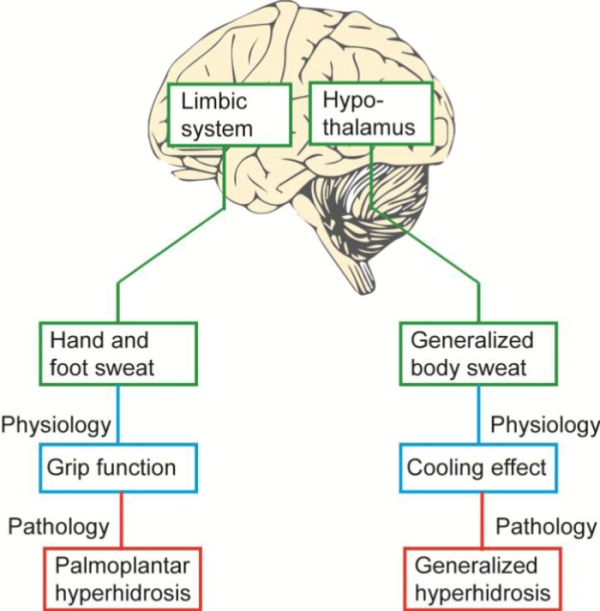
Figure 1: Transpiramos em parte para arrefecer o nosso corpo e em parte para obter uma boa função de aderência. Estas funções são controladas a partir de diferentes partes da parte “velha” do cérebro: função de preensão a partir do córtex e do sistema límbico, termorregulação a partir dos núcleos no hipotálamo. Como o hipotálamo também é um núcleo do sistema límbico, fatores como estresse também costumam tirar suor de todo o corpo, e o calor/exerção pode piorar o suor das mãos e dos pés. O que pode ser fisiológico pode se transformar em patológico em 2,8%, que são geneticamente predispostos. A figura é reimpressa com permissão de Läkartidningen2.
Reflexos que são desencadeados pela pressão na palma da mão/palmilha do pé podem desencadear a transpiração palmo-plantar.
As glândulas sudoríparas écrinas com receptores colinérgicos muscarínicos recebem sinais de fibras simpáticas com acetilcolina como substância sinalizadora. Os co-transmissores CGRP e VIP são potentes vasodilatadores e levam a uma maior permeabilidade vascular, que é importante quando se está a produzir suor. Após o NaCl ter sido reabsorvido para o ducto de suor, o suor écrino transforma-se numa solução salina hipoosmolar. A presença de fibrose cística significa que esta capacidade de reabsorção está ausente, levando ao suor extra-salgado, que é bastante observado pelos pais das crianças com a doença.
A axilas e virilhas têm três tipos de glândulas sudoríparas: a écrina, a apócrina e a apoeccrina híbrida (Figura 2).
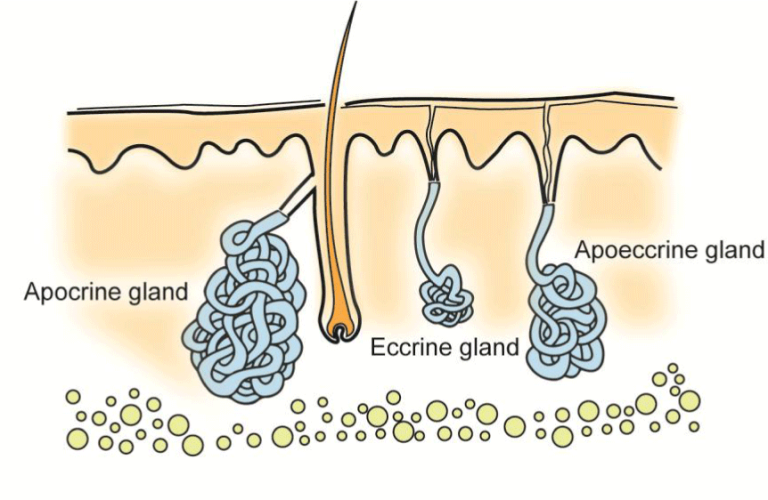
Figure 2: As axilas e virilhas têm 3 tipos diferentes de glândulas sudoríparas que se distinguem histologicamente e funcionalmente. As glândulas écrinas fazem a ampla sudação que consiste em uma solução salina. O suor apócrino constitui uma pequena quantidade de líquido oleoso que contém feromonas e, quando decompõe as bactérias da pele, dá origem ao odor típico do suor. A glândula apócrina é um híbrido que é semelhante em função do écrino e que pode produzir grandes quantidades de suor na forma de uma solução salina. A figura é reimpressa com permissão de Läkartidningen2.
As glândulas sudoríparas eccrina e apeccrina produzem a solução salina, “o suor normal”. As glândulas apócrinas têm algumas características de secreção de glândulas mamárias, pois o suor é rico em energia. O suor consiste numa pequena quantidade, de consistência oleosa. O suor apócrino é principalmente inodoro, mas o cheiro característico do suor ocorre quando decompõe as bactérias da pele nas axilas e virilhas. Um odor pronunciado de suor com o seu impacto na qualidade de vida de um indivíduo é chamado de bromidrose. O suor apócrino contém feromonas cujos sinais odoríferos também podem ser significativos no que diz respeito à atração sexual em humanos3,
Hyperhidrosis é caracterizado por uma resposta anormal ao calor, esforço e estresse com suor pronunciado em geral ou focalmente. Isto pode ser visto como uma extensão da resposta fisiológica onde a hiper-hidrose geral envolve “o termostato”, o hipotálamo e a hiper-hidrose córtex focal e simétrica e o sistema límbico. Pacientes com hiperidrose apresentam aumento de atividade no sistema nervoso simpático (sudomotor) na excitação (dor, gritos, carícias)4,
Heridrose primária
Um grande estudo americano mostra que 2,8 % da população sofre de hiperidrose5. A maioria tem a forma primária que é hereditária, provavelmente herdada de forma autossômica com penetração incompleta6. Ela pode ser dividida em hiper-hidrose focal e primária geral. O focal é bilateralmente simétrico: mãos, pés, axilas ou virilhas. A hiper-hidrose focal da face/cabeça ocorre, mas muitas vezes faz parte da forma geral. A sudorese generalizada geralmente envolve tanto a cabeça como o tronco e, em casos graves, também as extremidades e virilhas/glúteos. A hiper-hidrose focal e geral combinada ocorre. Outras combinações comuns de hiper-hidrose focal são mãos e pés, mãos, pés e axilas, e virilhas e axilas. Apenas 25% dos pacientes da Hidrosis Clinic, Estocolmo, Suécia, sofrem de hiperidrose de uma área e 50% de duas ou três áreas, enquanto 25% transpiram anormalmente de quatro ou mais áreas (dados não publicados de 2010). Estes números estão em paridade com as estatísticas da clínica de hidrose do Hospital Universitário de Uppsala, Uppsala, Suécia.
Hiperidrose das mãos e pés geralmente começa durante a primeira infância, mas a hiper-hidrose axilar muitas vezes começa na adolescência. Muitas pessoas que têm hiper-hidrose geral começam após os 50 anos de idade. Para muitas mulheres, se começa tarde na vida, chama-se hiperidrose pós-menopausa, mesmo que faltem outros sintomas climatéricos e a substituição dos estrogénios seja ineficaz7,
As pacientes com hiperidrose geral dizem que o calor/exerção é o factor mais deteriorado, e o stress é o segundo mais deteriorado. O inverso aplica-se à hiperidrose focal das mãos e pés onde o stress é o mais deteriorado e o calor/exerção é o segundo mais deteriorado. O fato do “termostato”, o hipotálamo, ser parte do sistema límbico pode explicar porque os fatores deteriorantes de calor/exerção e estresse covariam com a hiperidrose geral e focal. O prognóstico da hiper-hidrose não é conhecido. Para alguns, os problemas passam, mas para muitos eles permanecem por toda a vida. O distúrbio também pode mudar de caráter; por exemplo, pode começar como hiper-hidrose axilar na adolescência, seguida por um intervalo livre de problemas e, posteriormente, hiper-hidrose geral nos anos 60. Ver tabela 1 para o diagnóstico de hiper-hidrose focal primária.
Suggests secondary hyperhidrosis
anamnese curta
sintomas de outra doença que pode dar origem a hiper-hidrose secundária
regional or asymmetrical sweating
Suggests primary hyperhidrosis
long anamnesis
early onset
heredity
focal, transpiração simétrica bilateral
sweating stops at night
Tabela 1: Na maioria dos casos, é fácil excluir ou diagnosticar a hiper-hidrose secundária sem a recolha de amostras e a realização de exames. A tabela é reimpressa com permissão da Läkartidningen2.
Hyperhidrosis tem um impacto extremamente negativo na qualidade de vida. O Índice de Qualidade de Vida em Dermatologia (DLQI) pode ser usado para objetivar isto, para avaliar os resultados do tratamento e comparar os resultados com outras doenças de pele que são pesquisadas usando o mesmo questionário. Vemos que os doentes com hiperidrose podem ter uma qualidade de vida fortemente reduzida ao nível dos doentes com psoríase mais grave que são inquiridos utilizando o mesmo questionário (Figura 3). Nas clínicas especializadas em hidrose de Estocolmo e Uppsala os resultados do DLQI são iguais aos destes estudos publicados.
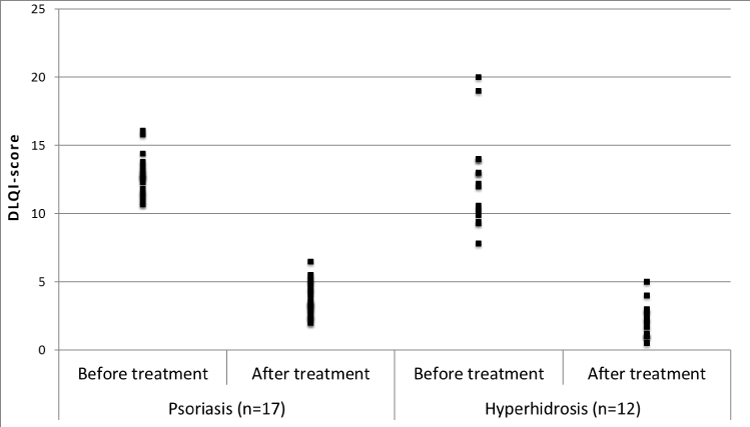
Figure 3: Compilação do Índice de Qualidade de Vida Dermatológica (DLQI) em estudos de psoríase (n = 17) antes e depois do tratamento com medicamentos biológicos e hiperidrose (n = 12) antes e depois do tratamento com toxina botulínica. O DLQI é uma medida da qualidade de vida em que pontos acima de 10 são considerados como significando um efeito muito grande na qualidade de vida8. A compilação inclui artigos do PubMed, disponíveis em texto integral na Biblioteca da Universidade de Uppsala. Os valores médios de DLQI foram apresentados em todos os estudos sobre psoríase, enquanto que os valores médios ou valores medianos foram apresentados nos estudos sobre hiperidrose. A figura é reimpressa com permissão da Ugeskrift para Læger9.
As histórias de pacientes podem ilustrar as dificuldades experimentadas com hiperidrose em diferentes lugares (Tabela 2).
Armpites
22 anos de idade
“Eu não posso ter a roupa que eu quiser”. Sempre tenho que planejar o que vou vestir. Normalmente é preto, com salto solto. Levo comigo saltadores extra da mesma cor para poder mudar de roupa no trabalho. Às vezes coloco ligaduras sob as axilas para evitar manchas. Os meus padrões de movimento são afectados. Tenho medo de levantar os meus braços. Não levantei a mão na escola!”
Mãos
> menino de 12 anos
“Quando foi a primeira vez que reparaste que as tuas mãos estavam a suar?”
“Foi no berçário e íamos andar aos pares. Meu amigo não queria segurar minha mão.”
“O que mais te incomoda agora?”
“Tudo em que toco fica molhado ou o fato de minha caneta escorregar na mão.”
“Há algo que você evita fazer porque suas mãos suam?”
“Se há uma dança ou algo na escola que eu não vou.”
“Tu ou os teus pais falaram com a escola sobre os teus problemas?”
“Não, eu não quero ir.”
Feet
34year-old
“Os meus sapatos são destruídos num mês e depois têm de ser deitados fora porque cheiram mal. Eu não gosto de ir para casa das pessoas no momento sem ter meias extras. É embaraçoso fazer marcas no chão de parquet e não quero tirar os sapatos no trabalho por causa do mau cheiro, mas ao mesmo tempo transpiro mais quando os meus pés estão fechados. É um apanhado 22. Uma vez os meus pés estavam perto de congelar porque continuei a suar apesar de estar frio lá fora”
Groins/Glutes
>22 anos de idade
“Eu uso jeans escuro porque tenho medo de molhar a roupa interior e as calças. Recuso-me a sentar-me em cadeiras de plástico porque há um grande risco de ficarem nódoas. Não quero conhecer um homem porque sinto que fazer sexo seria inconcebível”
Torso
Homem de 60 anos
“Eu transpiro por todo o meu corpo mas o pior absoluto é o suor das minhas costas e do meu peito. Estar constantemente molhado e pegajoso é desgrenhado. No verão eu posso molhar um casaco se eu não planejar cuidadosamente. De manhã tenho um banho o mais frio possível para evitar suar depois. Depois vou para o trabalho de carro e saio sempre a tempo para poder suar depois e mudar de camisola. O problema é quando há reuniões espontâneas ou você tem que se apressar. É quando eu não consigo mais planejar”
Face/Head
mulher de 75 anos
“Eu tinha 51 anos quando comecei a menopausa, mas minhas dificuldades começaram há 4-5 anos. Correu literalmente da minha testa para o meu rosto com o mínimo de esforço. E o meu cabelo parecia que eu tinha acabado de sair do chuveiro. Fui ao meu ginecologista e recebi hormônios que tenho tomado até agora, embora eles não ajudem. Não posso ir às compras, aspirar ou dar um passeio sem correr. No verão, tudo o que tenho que fazer é ficar quieta para que comece. A minha vida não tem esperança”
homem de 45 anos
“As pessoas pensam que estou incerto e nervoso quando o meu rosto transpira, mas eu não me sinto incerto – muito pelo contrário. Minha mãe e minha avó tiveram as mesmas dificuldades com o suor da cabeça. Já fui tratada com vários psicotrópicos e fui para terapia, mas não funcionou. Agora fui promovida a chefe de departamento, mas declinei porque eu estaria muito mais no centro das atenções. É simplesmente horrível!”
Tabela 2: Típicos relatos de pacientes de quem visita a Clínica Hidrosis, Estocolmo. Com instrumentos validados como o DLQI para medir a qualidade de vida, o sofrimento dos pacientes pode ser objectivado, os tratamentos podem ser avaliados e os resultados podem ser relacionados com outras doenças (ver Figura 3). A tabela é reimpressa com permissão de Läkartidningen2.
Hiperidrose Secundária
Hiperidrose Secundária pode envolver várias especialidades (Tabela 3). Uma pequena quantidade de dados de anamnese geralmente é suficiente para diferenciar entre hiperidrose primária e secundária (Tabela 1), mas às vezes a anamnese e o status no diagnóstico são insuficientes e é quando se torna relevante a coleta de amostras e a realização de outros exames.
Dermatologia
Nevus excrina
Hidrose focal unilateral idiopática
Vascular deformities
Pretibial myxoedema
Gynecology
Postmenopausal hyperhidrosis
Iatrogenic
Medicines:
– metadona ou outros opiáceos
– colinérgicos como a galantamina
– SSRIs
– com vários medicamentos
Infecção
Brucelose
HIV
Crônica malaria
TBC
Endocarditis
With several infectious diseases
Surgery
Compensatory hiperidrose após simpatectomia
Medicina
Diabetes (hiperidrose devido a neuropatia ou hipoglicemia)
Doenças endócrinas:
• acromegaly
• pheochromocytoma
• hyperthyroidism
• hypogonadism
• insulinoma
Heart failure
Obesity
Neurology
Central or peripheral lesion
Harlequin syndrome
Horner’s syndrome
Compensatory hyperhidrosis
Ross syndrome
Parkinson’s
Polyneuropathies
Oncology
Carcinoid
Lymphoma
With several malignancies
Orthopedics
Hyperhidrosis from amputation stump
Psychiatry
Anxiety disorder
Psychotropic drugs
Social phobia
Ear, nariz e garganta
Síndrome de Frey
Quadro 3: A hiper-hidrose secundária envolve diagnósticos de várias especialidades. Na tabela seguem exemplos de causas de hiper-hidrose secundária que são importantes de se conhecer ao avaliar pacientes com hiper-hidrose. A tabela é reimpressa com permissão de Läkartidningen2.
Hiperidrose geral secundária
Com hiperidrose geral pode ser difícil esclarecer se é primária ou secundária. Uma anamnese longa sem sinais de outra doença sugere fortemente que não é uma doença endócrina, infecciosa ou maligna.
Se houver uma anamnese curta você pergunta se há sintomas B, se a medicação foi iniciada recentemente, se há sinais de doença endócrina ou se a menopausa já começou. Se não houver sinais de doença mas houver uma anamnese curta, recomenda-se um rastreio menor com SR, CRP, estado sanguíneo, testes de fígado e tiróide, IGF 1 (acromegalia), metanefrinas no plasma (feocromocitoma) e uma radiografia pulmonar. Se houver outros sintomas B além do suor na anamnese, exames adicionais e mais específicos são realizados.
Em homens, baixos níveis de testosterona podem levar a hiperidrose geral, mas outros sintomas como perda de libido ou problemas de ereção podem fornecer orientação diagnóstica10.
Abesidade raramente é a razão para a hiperidrose geral, mas pode ser um fator deteriorante.
Medicamentos transversais podem causar aumento da sudorese como um efeito colateral e SSRIs e opióides são os mais comumente relatados. Dos opióides, a metadona é particularmente problemática.
Polineuropatias onde os nervos sudomotores são danificados causam menos transpiração das extremidades e transpiração compensatória da cabeça e tronco. Esta sudorese compensatória pode ser mal interpretada como hiper-hidrose geral primária. A polineuropatia pode ser conhecida como sendo diabética, mas também pode ser descoberta durante um exame e deve ser investigada e tratada se possível.
Suar durante o dia e à noite é um sub-sintoma da menopausa em muitas mulheres. Enquanto outros sintomas climatéricos desaparecem, a sudorese continua em uma proporção significativa de mulheres. Até 10% de todas as mulheres sofrem de hiper-hidrose pós-menopausa 10 anos após a menopausa11,
>
Suar com transtorno de ansiedade ou fobia social pode ser explicado pela súbita e poderosa ativação dos nervos simpáticos. Vinte anos de experiência de pacientes com hiperidrose nos ensinaram que a hiperidrose raramente é devida principalmente ao distúrbio de ansiedade; por outro lado, a hiperidrose pode levar à ansiedade, palpitações e comportamento de fuga. O distúrbio psiquiátrico para pacientes com DSM IV-diagnosticado de ansiedade generalizada (SAD) e hiperidrose axilar melhorou após a eliminação do suor de suas axilas com toxina botulínica12. Isso significa que pacientes com sintomas de ansiedade e hiperidrose devem, naturalmente, receber ajuda precoce com seu distúrbio somático.
Hiperidrose regional/asimétrica secundária
Suorreia regional ou assimétrica é uma forte indicação de hiperidrose secundária e um diagnóstico subjacente deve ser procurado. A perda de sudorese de uma área do corpo pode causar aumento da sudorese de outra. Esta hiperidrose “compensatória” foi destacada nos meios de comunicação social suecos nos anos 90, quando se debateu a simpatectomise mais comum para a hiperidrose. As mãos dos pacientes que foram submetidos à operação certamente ficaram secas, mas a maioria em vez disso suou abaixo dos mamilos. Muitos desses pacientes com danos iatrogênicos podem agora receber ajuda com toxina botulínica, às vezes combinada com anticolinérgicos (ver descrição do caso).
Síndrome de Horner com perda de sudorese de um lado da face pode causar hiperidrose compensatória do lado contralateral. Com a hiperidrose regional, é importante examinar o lado contralateral em relação aos sintomas deficitários!
A sudorese assimétrica incomum é vista com hiperidrose focal unilateral idiopática. Ataques de sudorese profusa ocorrem a partir de uma área delimitada, geralmente na testa ou no lado superior de um pulso. O paciente percebe isto como muito problemático. Não há nada a notar do resultado de um exame neurológico, mas o DAP de uma biópsia de pele pode mostrar uma imagem que é compatível com eccrine nevus13.
Case Description. Hiper-hidrose Compensatória Pós-Sympathectomia
“homem de 66 anos que teve suores compensatórios durante muitos anos após uma simpatectomia nos anos 70. Após um pequeno esforço, como caminhar para apanhar o autocarro ou aspirar, o suor escorre do tronco abaixo dos mamilos. Às vezes o suor vem enquanto ele está sentado imóvel sem nenhuma razão real. Nunca teve um tronco ou axilas realmente secas desde a operação nos anos 70. Foi à Clínica de Hidrose, Estocolmo”.
Recebeu injecções de toxina botulínica nas axilas e no tronco. Na primeira consulta de retorno 3 semanas após as injeções, o paciente mostrou uma clara melhora. O DLQI caiu de 23 para 11. Foi iniciado em anticolinérgicos e, numa consulta de retorno, uma semana depois, o paciente estava completamente seco! O DLQI tinha caído ainda mais para 1. O paciente agora era capaz de se exercitar sem suar o tronco. A descrição do caso é reimpressa com permissão de Läkartidningen2.

Image 1: Na primeira consulta na Clínica de Hidrose, Estocolmo, o saltador do paciente estava molhado abaixo da área denervada. Normalmente, os gânglios torácicos 2/3 (e 4) eram simpatizantes. Isto significa seco acima e molhado abaixo dos mamilos.

Image 2: Após tratamento com toxina botulínica e anticolinérgicos, o tronco do paciente estava completamente seco, mesmo após esforço.
Sweats noturnos
Muitos pacientes descrevem o suor noturno como bastante angustiante. A roupa de cama molhada perturba o sono da noite. O suor noturno pode estar associado à menopausa, infecção, malignidade ou doença endócrina. Ao mesmo tempo, não é raro que o suor noturno ocorra sem uma causa subjacente grave14. A flutuação da profundidade do sono devido à apneia do sono, dores, pernas inquietas, etc., parecem afectar a termorregulação. A causa da apneia do sono com suores nocturnos deve ser investigada15. Na nossa experiência, alguns pacientes que têm suores nocturnos ao lado de dores ou pesadelos com sono superficial e fragmentado como consequência têm frequentemente um bom efeito a partir de 10-30 mg de amitriptilina à noite. Os anticolinérgicos com meia-vida longa, como 2 mg de tolterodina durante a noite, também podem ter valor.
Suéter (Gustatory) Sweating
Em volta da boca e nariz há um resíduo evolutivo de fibras parassimpáticas que inervam as glândulas sudoríparas. O reflexo fisiológico gustativo envolve fibras sensoriais da língua (trigêmeo) que estão ligadas ao gânglio pterigopalatino e fibras parassimpáticas que inervam as glândulas sudoríparas oronasais. Todos sabem que o seu rosto transpira quando consome alimentos muito condimentados.
A hiperidrose gustativa patológica é devida à denervação simpática das glândulas sudoríparas na bochecha com reinervação das fibras parassimpáticas que normalmente inervam as glândulas oronasais salivares e/ou glândulas sudoríparas. Esta hiperidrose gustativa é observada após a cirurgia das glândulas salivares e é então chamada de síndrome de Frey ou após as simpatectomias. Danos aos nervos sudomotores simpáticos também podem ser devidos a doenças como neuropatia diabética ou processos expansivos intratorácicos com hiper-hidrose gustativa como consequência.
Avaliação do Paciente
Diagnosticar condições subjacentes à hiper-hidrose secundária. Se a anamnese indicar hiper-hidrose primária, não é necessário colher amostras (tabela 1).
Existe uma ligação com o início de um medicamento? Existe uma ligação com uma operação? Simpatectomia com hiper-hidrose compensatória ou cirurgia da glândula salivar com subseqüente sudorese alimentar (gustativa) da face (síndrome de Frey)?
Se houver um sintoma B, faça uma investigação dirigida especificamente para malignidade e infecção. Se houver denervação, a sudorese compensatória deve ser suspeita. Se houver sudorese assimétrica, uma causa neurológica deve ser sempre suspeitada. Examinar o lado hiperidrótico e o contralateral onde não é raro que seja anidrótico (por exemplo, com síndrome de Horner).
Entender as necessidades do paciente. Olhe para todos os locais pelos quais o paciente está perturbado e então priorize os locais que mais perturbam o paciente. O suor noturno pode ser um grande problema para alguns e também deve ser questionado. Quando as prioridades do paciente tiverem sido destacadas, estabeleça um plano de tratamento; que áreas podem ser tratadas com toxina botulínica? Se houver áreas restantes que não possam ser tratadas com toxina botulínica, os anticolinérgicos podem ser iniciados. Se houver suores noturnos, estes também devem ser tratados, se possível.
Os benefícios e desvantagens de várias terapias devem ser indicados antes do tratamento.
Visão geral do tratamento
Dependente da localização da hiper-hidrose, há várias opções de tratamento. O tratamento deve ser adaptado individualmente em relação às contra-indicações e falhas terapêuticas, etc. A disponibilidade de medicamentos pode variar de país para país devido à falta de aprovação das autoridades. Várias opções de tratamento são descritas abaixo e a Tabela 4 apresenta recomendações baseadas nas diretrizes clínicas da Sociedade Internacional de Hiperidrose16, recomendações do Grupo de Trabalho Multi-Specialidades do Reconhecimento, Diagnóstico e Tratamento da Hiperidrose Focal Primária17 e Tratamento da Toxina Botulínica dos Transtornos Autonômicos: Hiperidrose Focal e Sialorreia18,
Topical Treatment
Topical treatment, e.g. aluminium chloride (AlCl), should be tried on all localised hyperhidrosis16,17. No entanto, a aplicação pode ser difícil no couro cabeludo por causa da pele peluda. O AlCl reage com proteínas no tubo de suor e forma um obstáculo mecânico que impede a transpiração. A solução é aplicada sobre a pele completamente seca uma vez por semana ou mais, de preferência quando vai para a cama e sai para o trabalho durante a noite. Alguns pacientes têm problemas para usar a solução devido à irritação da pele.
Toxina botulínica tipo A (BTX A)
Injeções intradérmicas locais com BTX A constituem um tratamento muito eficaz. Foram realizados grandes estudos multicêntricos randomizados sobre a indicação de hiper-hidrose axilar19,20 e vários estudos também demonstraram um bom efeito para outros locais21-29. O BTX A causa denervação química local ao prevenir a liberação de acetilcolina. A duração do efeito difere entre os indivíduos e o tratamento geralmente precisa ser repetido 1-4 vezes por ano. Os efeitos secundários mais frequentemente relatados são o ressecamento da pele e uma ligeira fraqueza muscular. Qualquer efeito colateral é geralmente local, transitório e leve.
Botulinum Toxin tipo B (BTX B)
O mecanismo de ação do BTX B é similar ao do BTX A, mas o efeito nos neurônios motores α sobre os músculos parece ser muito menor, pois doses 50-100 vezes maiores são necessárias para tratar a distonia cervical. Entretanto, novas pesquisas mostram que o BTX B pode ser diluído a uma baixa concentração em maior quantidade e que o efeito inibidor do suor de 1 U BTX A corresponde a 1-2 U BTX B30,31,
Estes resultados de pesquisa geraram possibilidades de administrar tratamento a grandes áreas ou áreas onde há um grande risco de efeitos colaterais musculares locais, como nas palmas das mãos ou na face32,33. Os pacientes com hiperidrose craniofacial33, hiperidrose geral ou hiperidrose pós-menopausa onde o estrogênio por via oral é inadequado ou ineficaz podem receber tratamento com doses relativamente pequenas de BTX B. As mãos de crianças, músicos ou outros onde a fraqueza muscular local não é aceitável também podem ser tratados com BTX B com um pequeno risco de efeitos colaterais34. Em grupo, a duração do efeito pode ser um pouco menor após o tratamento com BTX B em comparação com BTX A, mas não para todos os indivíduos.
Iontoforese
Iontoforese pode ser uma alternativa no tratamento da hiper-hidrose palmar/plantar. Os íons são transportados para os dutos de suor usando uma corrente fraca e causam um obstáculo na seção mais externa do duto de suor. Inicialmente, o tratamento é administrado 3-4 vezes por semana durante 20-30 minutos em cada ocasião. O intervalo é então prolongado e adaptado individualmente com 1-4 tratamentos normalmente necessários por mês. O tratamento é demorado para o paciente.
Microondas termólise
Nos últimos anos, um método não invasivo que causa a destruição local das glândulas sudoríparas através de microondas (miraDry®) tem sido desenvolvido com resultados satisfatórios e permanentes35. Outros métodos invasivos ou minimamente invasivos estão disponíveis para hiper-hidrose axilar isolada se miraDry® estiver contra-indicado.
Medicamentos sistêmicos
Diferentes tipos de medicamentos anticolinérgicos orais podem funcionar bem para hiper-hidrose multifocal e, juntamente com o BTX, levar a efeitos aditivos. A monoterapia geralmente tem um efeito inadequado. Devido ao impacto sistêmico, o risco de efeitos colaterais é maior em comparação com o tratamento local. A boca seca é muito comumente relatada, além disso, ocorre retenção urinária, olhos secos e distúrbios de acomodação. Indicações de um risco aumentado de demência onde há maior uso cumulativo de medicamentos anticolinérgicos levou a uma demanda por uma maior consciência dos riscos potenciais do uso de anticolinérgicos e para reduzir seu uso ao longo do tempo (36). Em pequenos estudos, preparações perorais como bloqueadores dos canais de cálcio ou inibidores da anidrase carbónica (efeito directo nas glândulas sudoríparas canais de cálcio ou anidrase carbónica) e clonidina provaram ter um efeito e podem ser experimentados.
Simpatectomia torácica endoscópica (ETS)
Devido à frequência de efeitos secundários graves e irreversíveis, a ETS já não é realizada na Suécia. O perfil dos efeitos secundários é desfavorável com efeitos secundários agudos e crónicos. O mais comum dos efeitos colaterais relatados é a sudorese compensatória (incidência de 80-95 % foi relatada em vários estudos) e pode constituir uma incapacidade vitalícia, que para muitos é uma desordem significativamente maior do que aquela que justificou a operação (ver descrição do caso)37,38.
Em países onde a ETS ainda é realizada, os pacientes devem ser cuidadosamente selecionados e educados para compreender plenamente a possibilidade de eficácia limitada e os riscos de complicações, incluindo, mas não se limitando, à sudorese compensatória16. Este tratamento deve ser a última opção16,17.
| Opção | Hidrose axilar | Hidrose palmar | Hidrose plantar | Hidrose plantar | Craniofacial hiper-hidrose | Hidrose gustativa | Torso (hiper-hidrose compensatória) |
|---|---|---|---|---|---|---|---|
| 1º | Topical treatment (e.g. AlCl) |
Tratamento óptico (e.g. AlCl)/Iontoforese |
Tratamento tópico (e.g. AlCl)/Iontoforese |
Tratamento tópico (e.g. AlCl)† |
Tratamento tópico (e.g. AlCl) |
Tratamento tópico (e.g. AlCl) /Toxina botulínica |
Toxina botulínica |
| 2nd | Toxina botulínica / Termólise de microondas | Toxina botulínica | Toxina botulínica | Toxina botulínica | Toxina botulínica / Tratamento tópico (e.g. AlCl) |
Medicamentos sistêmicos (ex. anticolinérgicos) | |
| 3ª | Ablação da glândula sudorípara local | Medicamentos sistémicos (ex. anticolinérgicos) | Medicamentos sistémicos (ex. anticolinérgicos) | Medicamentos sistémicos (por exemplo, anticolinérgicos) | Medicamentos sistémicos (por exemplo, anticolinérgicos) | ||
| 4th | Medicamentos sistémicos (por exemplo, anticolinérgicos) | (ETS)* | (ETS)* | ||||
| >5º | (ETS)* |
Tabela 4: Recomendações de tratamento baseadas nas diretrizes clínicas da Sociedade Internacional de Hiperidrose16, recomendações do Grupo de Trabalho Multi-Specialidades do Reconhecimento, Diagnóstico e Tratamento da Hiperidrose Focal Primária17 e Tratamento das Toxinas Botulínicas dos Transtornos Autonômicos: Hiper-hidrose Focal e Sialorreia.18.
† A aplicação no couro cabeludo pode ser difícil por causa da pele peluda.
* Nos países onde a Simpatectomia Torácica Endoscópica (ETS) ainda é realizada, os pacientes devem ser cuidadosamente selecionados e educados para compreender plenamente a possibilidade de eficácia limitada e os riscos de complicações, incluindo, mas não se limitando à sudorese compensatória16.
Conclusão
Hiperidrose é um distúrbio generalizado que é geralmente idiopático, mas pode ser secundário a doenças envolvendo várias especialidades. Os exames mostram que há um forte impacto negativo na qualidade de vida dos pacientes com hiper-hidrose. Com os métodos de tratamento atuais, a terapia adaptada individualmente pode levar a resultados muito bons.
- Schlereth T, Dieterich M, Birklein F. Hiperidrose – causas e tratamento do aumento da sudorese. Deutsches Arzteblatt international. 2009 Jan;106(3):32-7.
- Swartling C, Brismar K, Aquilonius SM, Naver H, Rystedt A, Rosell K. . Lakartidningen. 2011 Nov 23-29;108(47):2428-32.
- Grammer K, Fink B, Neave N. Feromonas humanas e atração sexual. Revista europeia de obstetrícia, ginecologia e biologia reprodutiva. 2005 Fev 1;118(2):135-42.
- Iwase S, Ikeda T, Kitazawa H, Hakusui S, Sugenoya J, Mano T. Resposta alterada no fluxo simpático cutâneo a estímulos mentais e térmicos na hiper-hidrose palmo-plantar primária. Diário do sistema nervoso autônomo. 1997 Jun 6;64(2-3):65-73.
- Strutton DR, Kowalski JW, Glaser DA, Stang PE. US prevalence of hyperhidrosis and impact on individuals with axillary hyperhidrosis: results from a national survey. Journal of the American Academy of Dermatology. 2004 Ago;51(2):241-8.
- Kaufmann H, Saadia D, Polin C, Hague S, Singleton A, Singleton A. Hiper-hidrose primária – evidência para herança autossômica dominante. Clin Auton Res. 2003 Abr;13(2):96-8.
- Kim WO, Kil HK, Yoon KB, Yoo JH. Tratamento da hiper-hidrose generalizada com oxibutinina em pacientes na pós-menopausa. Acta dermato-venereologica. 2010 maio;90(3):291-3.
- Hongbo Y, Thomas CL, Harrison MA, Salek MS, Finlay AY. Traduzindo a ciência da qualidade de vida em prática: O que significam os índices de qualidade de vida da dermatologia? The Journal of investigative dermatology. 2005 Out;125(4):659-64.
- Swartling C, Rystedt A, Brismar K, Naver H, Norman P, Dizdarevic A. . Ugeskrift para laeger. 2016 Fev 8;178(6):V04150291.
- Vermeulen A. Diagnóstico de deficiência parcial de androgênio no macho idoso. Annales d’endocrinologie. 2003 Abr;64(2):109-14.
- Berg G, Gottwall T, Hammar M, Lindgren R. Sintomas climatéricos entre mulheres de 60-62 anos em Linkoping, Suécia, em 1986. Maturitas. 1988 Oct;10(3):193-9.
- Connor KM, Cook JL, Davidson JR. Botulinum toxin treatment of social anxiety disorder with hyperhidrosis: a placebo-controlled double-blind trial. The Journal of clinical psychiatry. 2006 Jan;67(1):30-6.
- Kreyden OP, Schmid-Grendelmeier P, Burg G. Idiopathic Localized unilateral hyperhidrosis: case report of successful treatment with botulinum toxin type A and review of the literature. Arquivos de dermatologia. 2001 Dez;137(12):1622-5.
- Mold JW, Roberts M, Aboshady HM. Prevalência e preditores de suores noturnos, diurnos e afrontamentos em pacientes mais velhos de cuidados primários: um estudo OKPRN. Anais da medicina familiar. 2004 Set-Oct;2(5):391-7.
- Kiely JL, Murphy M, McNicholas WT. Eficácia subjetiva da terapia com CPAP nasal na síndrome da apneia obstrutiva do sono: um estudo prospectivo controlado. Eur Respir J. 1999 Maio;13(5):1086-90.
- International Hyperhidrosis Society. Algoritmos de hiper-hidrose. http://www.sweathelp.org/treatments-hcp/clinical-guidelines.html .
- Hornberger J, Grimes K, Naumann M, Glaser DA, Lowe NJ, Naver H, et al. Reconhecimento, diagnóstico e tratamento da hiper-hidrose focal primária. Journal of the American Academy of Dermatology. 2004 Ago;51(2):274-86.
- Hosp C, Naumann MK, Hamm H. Botulinum Toxin Treatment of Autonomic Disorders: Hiperidrose Focal e Sialorréia. Seminários em neurologia. 2016 Fev;36(1):20-8.
- Heckmann M, Ceballos-Baumann AO, Plewig G. Botulinum toxin A para hiper-hidrose axilar (sudorese excessiva). A revista New England Journal of Medicine. 2001 Fev 15;344(7):488-93.
- Naumann M, Lowe NJ. Toxina botulínica tipo A no tratamento da hiper-hidrose axilar primária bilateral: ensaio aleatório, grupo paralelo, duplo-cego, placebo controlado. BMJ (Pesquisa clínica ed. 2001 set 15;323(7313):596-9.
- Schnider P, Binder M, Auff E, Kittler H, Berger T, Wolff K. Estudo duplo-cego da toxina botulínica A para o tratamento da hiper-hidrose focal das palmas das mãos. A revista britânica de dermatologia. 1997 Apr;136(4):548-52.
- Lowe NJ, Yamauchi PS, Lask GP, Patnaik R, Iyer S. Eficácia e segurança da toxina botulínica tipo a no tratamento da hiperidrose palmar: um estudo duplo-cego, randomizado, controlado por placebo. Dermatol Surg. 2002 Set;28(9):822-7.
- Campanati A, Bernardini ML, Gesuita R, Offidani A. Hiper-hidrose idiopática focal plantar e toxina botulínica: um estudo piloto. Eur J Dermatol. 2007 Jan-Fev;17(1):52-4.
- Vadoud-Seyedi J. Tratamento da hiper-hidrose plantar com toxina botulínica tipo A. Revista internacional de dermatologia. 2004 Dez;43(12):969-71.
- Hexsel DM, Dal’forno T, Hexsel CL. Inguinal, ou Hexsel’s hyperhidrosis. Clínicas em dermatologia. 2004 Jan-Fev;22(1):53-9.
- Kim WO, Kil HK, Yoon KB, Noh KU. Toxina botulínica: um tratamento para a hiperidrose compensatória no tronco. Dermatol Surg. 2009 Maio;35(5):833-8; discussão 8.
- Ferraro G, Altieri A, Grella E, D’Andrea F. Toxina botulínica: 28 pacientes afectados pela síndrome de Frey tratados com injecções intradérmicas. Cirurgia plástica e reconstrutiva. 2005 Jan;115(1):344-5
- Kinkelin I, Hund M, Naumann M, Hamm H. Tratamento eficaz da hiper-hidrose frontal com toxina botulínica A. A revista britânica de dermatologia. 2000 Out;143(4):824-7.
- Naver H, Swartling C, Aquilonius SM. Tratamento da hiper-hidrose focal com toxina botulínica tipo A. Breve visão geral da metodologia e 2 anos de experiência. Eur J Neurol. 1999;6 (suppl 4):S117-20.
- Rystedt A, Swartling C, Naver H. Efeito antrópico das injecções intradérmicas de toxina botulínica: uma comparação de diferentes produtos e concentrações. Acta dermato-venereologica. 2008;88(3):229-33.
- Rystedt A, Karlqvist M, Bertilsson M, Naver H, Swartling C. Efeito da concentração de toxina botulínica na redução da sudorese: um estudo aleatório, duplo-cego. Acta dermato-venereologica. 2013 Nov;93(6):674-8.
- Swartling C, Farnstrand C, Abt G, Stalberg E, Naver H. Efeitos secundários das injecções intradérmicas de toxina botulínica A no tratamento da hiper-hidrose palmar: um estudo neurofisiológico. Eur J Neurol. 2001 Set;8(5):451-6.
- Karlqvist M, Rosell K, Rystedt A, Hymnelius K, Swartling C. Toxina botulínica B no tratamento da hiper-hidrose craniofacial. J Eur Acad Dermatol Venereol. 2013 Out 3.
- Rosell K, Hymnelius K, Swartling C. A toxina botulínica tipo a e B melhora a qualidade de vida em doentes com hiperidrose axilar e palmar. Acta dermato-venereologica. 2013 Maio 2;93(3):335-9.
- Hong HC, Lupin M, O’Shaughnessy KF. Avaliação clínica de um dispositivo de microondas para tratamento da hiper-hidrose axilar. Dermatol Surg. 2012 Maio;38(5):728-35. PubMed PMID: 22452511.
- Gray SL, Anderson ML, Dublin S, Hanlon JT, Hubbard R, Walker R, et al. Uso cumulativo de anticolinérgicos fortes e demência incidente: um estudo de coorte prospectivo. JAMA medicina interna. 2015 Mar;175(3):401-7. PubMed PMID: 25621434.
- Furlan AD, Mailis A, Papagapiou M. Estamos a pagar um preço elevado pela simpatectomia cirúrgica? Uma revisão sistemática da literatura sobre complicações tardias. A revista da dor : revista oficial da Sociedade Americana da Dor. 2000 Winter;1(4):245-57.
- Walles T, Somuncuoglu G, Steger V, Veit S, Friedel G. Long-term efficiency of endoscopic thoracic sympathicotomy: survey 10 years after surgery. Cirurgia cardiovascular e torácica interativa. 2009 Jan;8(1):54-7