- O que é psoríase?
- Quem tem psoríase?
- O que causa a psoríase?
- Quais são as características clínicas da psoríase?
- Como é classificada a psoríase?
- Tipos de psoríase
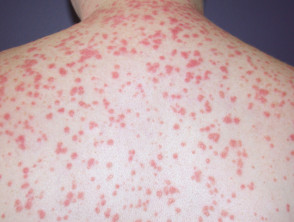
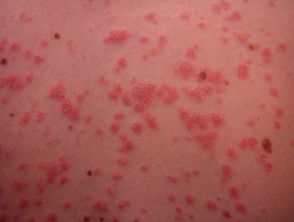
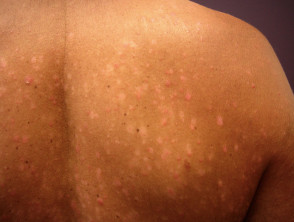
- S psoríase gutata
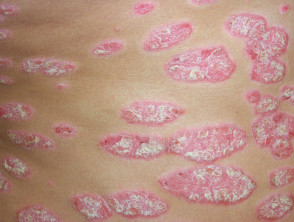
- S psoríase em placas crônicas
- S psoríase flexural
- Scalp psoríase
- Sebopsoríase
- Palmoplantar psoríase
- Psoríase das unhas
- S psoríase eritrodérmica
- Como as características clínicas variam nos diferentes tipos de pele?
- S psoríase flaque na pele de cor
- Factores que agravam a psoríase
- Condições de saúde associadas à psoríase
- Como é diagnosticada a psoríase?
- Avaliação da psoríase
- Tratamento da psoríase
- Conselho geral
- Tipo terapia
- Fototerapia
- Terapia sistêmica
- Biológicos
O que é psoríase?
Psoríase é uma condição inflamatória crónica da pele caracterizada por placas claramente definidas, vermelhas e escamosas (pele espessada). É classificada em vários subtipos.
Quem tem psoríase?
Psoríase afecta 2-4% dos homens e das mulheres. Pode começar em qualquer idade, incluindo a infância, com picos de início aos 15-25 anos e 50-60 anos. Tende a persistir ao longo da vida, flutuando em extensão e severidade. É particularmente comum nos caucasianos, mas pode afectar pessoas de qualquer raça. Cerca de um terço dos doentes com psoríase têm familiares com psoríase.
O que causa a psoríase?
Psoríase é multifactorial. É classificada como uma doença inflamatória imunomediada (IMID).
Factores genéticos são importantes. O perfil genético de um indivíduo influencia seu tipo de psoríase e sua resposta ao tratamento.
Estudos de associação de todo o gênero relatam que o complexo de histocompatibilidade HLA-C*06:02 (anteriormente conhecido como HLA-Cw6) está associado à psoríase inicial e à psoríase gutata. Este importante complexo de histocompatibilidade não está associado com artrite, distrofia das unhas ou psoríase tardia.
Teorias sobre as causas da psoríase precisam explicar porque a pele está vermelha, inflamada e espessada. É evidente que fatores imunológicos e citocinas inflamatórias (proteínas mensageiras), como IL1β e TNFα, são responsáveis pelas características clínicas da psoríase. As teorias atuais estão explorando a via TH17 e liberação da citocina IL17A.
Quais são as características clínicas da psoríase?
Psoríase geralmente se apresenta com placas vermelhas, escamosas, simetricamente distribuídas, com bordas bem definidas. A escala é tipicamente branca prateada, exceto nas dobras cutâneas, onde as placas freqüentemente parecem brilhantes e podem ter uma superfície descamada úmida. Os locais mais comuns são couro cabeludo, cotovelos e joelhos, mas qualquer parte da pele pode estar envolvida. As placas são geralmente muito persistentes sem tratamento.
Algodão é na maioria das vezes suave, mas pode ser grave em alguns pacientes, levando ao coçamento e liquenificação (pele com pele espessa e com marcas de pele aumentadas). Podem ocorrer rachaduras ou fissuras dolorosas na pele.
Quando as placas psoriáticas se clarificam, podem deixar marcas marrons ou pálidas que podem ser esperadas para desaparecer durante vários meses.
Como é classificada a psoríase?
Determinadas características da psoríase podem ser categorizadas para ajudar a determinar as investigações apropriadas e as vias de tratamento. A sobreposição pode ocorrer.
- Idade inicial < 35 anos (75%) vs idade final de início > 50 anos
- Psoríase gutata aguda vs psoríase crônica em placas
- Psoríase localizada, por exemplo, couro cabeludo, psoríase palmo-plantar vs psoríase generalizada
- Placas pequenas < 3 cm vs placas grandes > 3 cm
- Placas finas vs placas espessas
- Envolvimento das unhas vs sem envolvimento das unhas
Tipos de psoríase
Tipos de psoríase.
Pós-psoríase gutata aguda estreptocócica
- Pequenas placas largamente espalhadas
- A maioria das vezes resolve após vários meses
S psoríase gutata
Psoríase em placas
- Idade tardia de aparecimento
- Plaques < 3 cm
Psoríase em placas
- Persistente e tratanteresistente
- Plaques > 3 cm
- Afecta quase sempre os cotovelos, joelhos e região lombar
- Varia de suave a muito extensa
S psoríase em placas crônicas
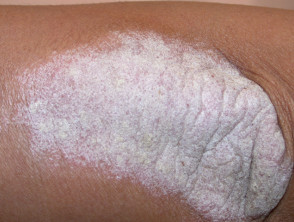
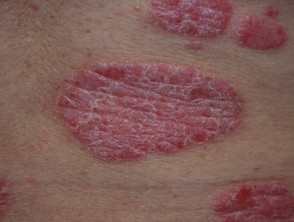
Psoríase instável em placas
- A rápida extensão de placas existentes ou novas
- Fenómeno Koebner: novas placas nos locais de lesão cutânea
- Induzido por infecção, stress, drogas ou retirada de drogas
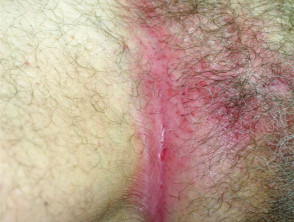
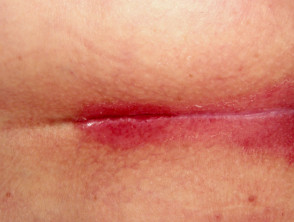
S psoríase flexural
- Afecta dobras corporais e genitais
- Suave, bempatches definidos
- Colonizado por leveduras de candida
S psoríase flexural
Scalp psoríase
- Amaciar o primeiro ou único local de psoríase
Scalp psoríase
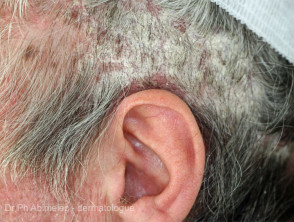
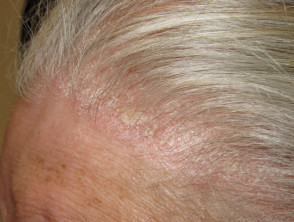
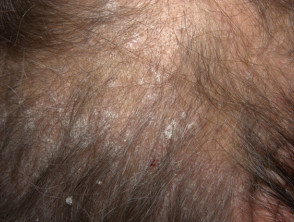
Sebopsoríase
- Seboríase e psoríase seborreica
- Afecta o couro cabeludo, cara, orelhas e tórax
- Colonizado por malassezia
Sebopsoríase
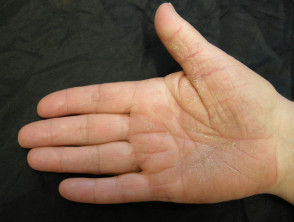
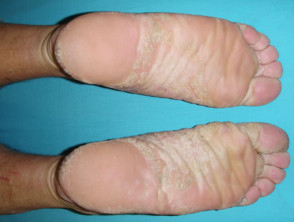
Palmoplantar psoríase
- Palms e/ou solas
- Keratoderma
- Fissuras pálidas
Palmoplantar psoríase
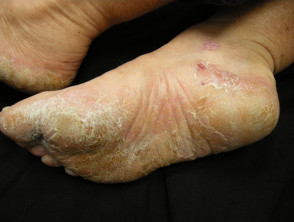
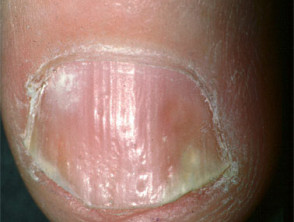
Psoríase das unhas
- Pitting, onicólise, amarelecimento e sulcos
- Associado a artrite inflamatória
Psoríase das unhas
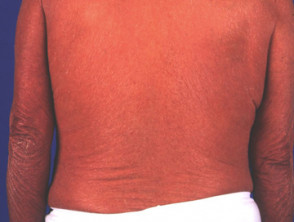
Eritrodérmica psoríase (rara)
- Pode ou não ser precedida por outra forma de psoríase
- Formas aguda e crônica
- Pode resultar em doença sistêmica com desregulação da temperatura, desequilíbrio eletrolítico, insuficiência cardíaca
S psoríase eritrodérmica
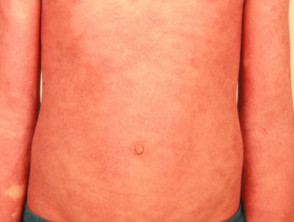
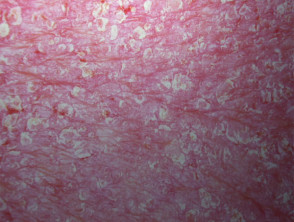
Pustulose generalizada e pustulose palmo-plantar localizada não são mais classificadas dentro do espectro da psoríase.
Como as características clínicas variam nos diferentes tipos de pele?
S psoríase flaque é a forma mais comum de psoríase em todos os grupos raciais. Os não caucasianos tendem a ter um envolvimento cutâneo mais extenso do que os caucasianos. As populações asiáticas são relatadas como tendo a maior percentagem de envolvimento da superfície corporal. Na pele de cor, as placas são tipicamente mais espessas, com uma escala prateada mais pronunciada e comichão. A pincelada das manchas precoces pode ser mais difícil de apreciar resultando em uma baixa avaliação do PASI. As placas espessas podem aparecer de cor violeta ou escura. A psoríase em placas normalmente resolve deixar hiperpigmentação ou hipopigmentação na pele de cor, o que tem um impacto adicional na qualidade de vida mesmo após a eliminação da doença.
Outros tipos de psoríase apresentam taxas variáveis em diferentes tipos de pele. A psoríase palmo-plantar é relatada como a mais comum na população indiana. Os não caucasianos são mais propensos a apresentar psoríase pustulosa e eritrodérmica do que os caucasianos, enquanto que a psoríase flexural ocorre a uma taxa mais baixa na pele de cor.
S psoríase flaque na pele de cor


Factores que agravam a psoríase
- Tonelites estreptocócicas e outras infecções
- Lesões como cortes, abrasões, queimadura solar (psoríase koebnerizada)
- Exposição ao sol em 10% (a exposição solar é mais frequentemente benéfica)
- Obesidade
- Fumar
- Álcool excessivo
- evento stressante
- Medicamentos como o lítio, beta-bloqueadores, antimaláricos, anti-inflamatórios não esteróides e outros
- Stopagem de esteróides orais ou corticosteróides tópicos fortes.
Condições de saúde associadas à psoríase
Patientes com psoríase são mais propensos que outras pessoas a terem outras condições de saúde listadas aqui.
- Artrose inflamatória “artrite psoriática” e espondiloartropatia (em até 40% dos pacientes com psoríase crônica em placas)
- Doença inflamatória intestinal (doença de Crohn e colite ulcerativa)
- Uveíte (inflamação do olho)
- Doença celíaca
- Síndrome metabólica: obesidade, hipertensão, hiperlipidemia, gota, doença cardiovascular, diabetes tipo 2
- Pustulose palmo-plantar localizada, pustulose generalizada e pustulose exantematosa generalizada aguda
Como é diagnosticada a psoríase?
Psoríase é diagnosticada pelas suas características clínicas. Se necessário, o diagnóstico é apoiado por resultados típicos de biópsia de pele.
Avaliação da psoríase
Avaliação médica envolve uma história cuidadosa, exame, questionamento sobre o efeito da psoríase na vida diária, e avaliação de fatores comorbídios.
As ferramentas validadas usadas para avaliar a psoríase incluem:
- Psoriasis Area and Severity Index (PASI)
- Self-Administered Psoriasis Area and Severity Index (SAPASI)
- Physicianss/Patients Global Assessment (PGA)
- Body Surface Area (BSA)
- Psoriasis Log-Índice de Área e Severidade (PLASI)
- Índice de Psoríase Simplificada
- Índice de Dermatologia da Qualidade de Vida (DLQI)
- SKINDEX-16
A gravidade da psoríase é classificada como leve em 60% dos pacientes, moderada em 30% e severa em 10%.
Avaliação de comorbidades pode incluir:
- Psoriatic Arthritis Screening Evaluation (PASE) ou Psoriasis Epidemiology Screening Tool (PEST)
- Blood Mass Index (BMI, ie height, weight, waist circumference)
- Blood pressure (BP) and electrocardiogram (ECG)
- Blood sugar and glycosylated haemoglobin
- Lipid profile, ácido úrico
Tratamento da psoríase
Conselho geral
Os doentes com psoríase devem assegurar-se de que estão bem informados sobre a sua condição cutânea e o seu tratamento. Há benefícios de não fumar, evitando o excesso de álcool e mantendo um peso ideal.
Tipo terapia
Psiquiatria com psoríase leve é geralmente tratada apenas com agentes tópicos. O tratamento escolhido pode depender do local, extensão e gravidade da psoríase.
- Emolientes
- Preparações de alcatrão de carvão
- Ditranol
- Ácido salicílico
- Vitamina D análoga (calcipotriol)
- Corticóides tópicos
- Calcipotriol/betametasona dipropionato de bifametasona/uma pomada/gel ou espuma
- Um inibidor de calcineurina (tacrolimus, pimecrolimus)
Fototerapia
Os centros de quase psoríase oferecem fototerapia com radiação ultravioleta (UV), frequentemente em combinação com agentes tópicos ou sistémicos. Tipos de fototerapia incluem
- Banda UVB
- Banda UVB
- Fototerapia (PUVA)
- Fototerapia direcionada
Terapia sistêmica
Moderar para psoríase grave garante tratamento com um agente sistêmico e/ou fototerapia. Os tratamentos mais comuns são:
- Metotrexate
- Ciclosporin
- Acitretin
Outros medicamentos ocasionalmente utilizados para a psoríase incluem:
- Micofenolato
- Apremilastanho
- Hidroxiureia
- Azatioprina
- 6-mercaptopurina
Os corticosteróides sistémicos são melhor evitados devido ao risco de uma grave crise de abstinência de psoríase e efeitos adversos.
Biológicos
Biológicos ou terapias direcionadas são reservados para psoríase grave resistente ao tratamento convencional, principalmente por causa das despesas, pois os efeitos colaterais se comparam favoravelmente com outros agentes sistêmicos. Estes incluem:
- Inibidores do factor de necrose tumoral (anti-TNFα) infliximab, adalimumab e etanercept
- A interleucina (IL)-12/23 antagonista ustekinumab
- IL-17 antagonistas como secukinumab
- Ixekizumab
- Brodalumab
- Guselkumab
- Tildrakizumab
- Risankizumab.
Muitos outros anticorpos monoclonais estão sob investigação no tratamento da psoríase.
Os agentes orais que trabalham através das vias da proteína cinase também estão sob investigação. Vários inibidores de JAK (Janus kinase) estão sob investigação para psoríase, incluindo o tofacitinibe e o inibidor de TYK2 (tirosina quinase 2) BMS-986165; ambos estão em fase III de testes para psoríase.