- Co je to lupénka?
- Kdo lupénkou onemocní?
- Co způsobuje lupénku?
- Jaké jsou klinické příznaky lupénky?
- Jak se lupénka klasifikuje?
- Typy psoriázy
- Guttová psoriáza
- Chronická plaková psoriáza
- Flexurální lupénka
- Lupénka skalpu
- Sebopsoriáza
- Palmoplantární psoriáza
- Lupénka nehtů
- Erytrodermická psoriáza
- Jak se liší klinické příznaky u různých typů kůže?“
- Plastická psoriáza u barevné kůže
- Faktory, které zhoršují psoriázu
- Zdravotní stavy spojené s lupénkou
- Jak se diagnostikuje lupénka?
- Posouzení psoriázy
- Léčba lupénky
- Všeobecné rady
- Topická léčba
- Fototerapie
- Systémová léčba
- Biologika
Co je to lupénka?
Lupénka je chronické zánětlivé onemocnění kůže charakterizované jasně ohraničenými, červenými a šupinatými ložisky (ztluštělou kůží). Dělí se na několik podtypů.
Kdo lupénkou onemocní?
Lupénkou trpí 2-4 % mužů a žen. Může začít v jakémkoli věku včetně dětství, s vrcholy nástupu ve věku 15-25 let a 50-60 let. Má tendenci přetrvávat po celý život, kolísá v rozsahu a závažnosti. Vyskytuje se zejména u bělochů, ale může postihnout osoby jakékoli rasy. Přibližně třetina pacientů s lupénkou má rodinné příslušníky s lupénkou.
Co způsobuje lupénku?
Lupénka je multifaktoriální. Je klasifikována jako imunitně zprostředkované zánětlivé onemocnění (IMID).
Důležité jsou genetické faktory. Genetický profil jedince ovlivňuje typ psoriázy a její odpověď na léčbu.
Genome-wide association studies uvádí, že histokompatibilní komplex HLA-C*06:02 (dříve známý jako HLA-Cw6) je spojen s časnou psoriázou a guttatovou psoriázou. Tento hlavní histokompatibilitní komplex není spojen s artritidou, dystrofií nehtů ani s pozdní psoriázou.
Teorie o příčinách psoriázy musí vysvětlit, proč je kůže červená, zanícená a ztluštělá. Je zřejmé, že za klinické příznaky psoriázy jsou zodpovědné imunitní faktory a zánětlivé cytokiny (messenger proteiny), jako jsou IL1β a TNFα. Současné teorie zkoumají dráhu TH17 a uvolňování cytokinu IL17A.
Jaké jsou klinické příznaky lupénky?
Lupénka se obvykle projevuje symetricky rozloženými, červenými, šupinatými plaky s dobře ohraničenými okraji. Šupiny jsou obvykle stříbřitě bílé, s výjimkou kožních záhybů, kde plaky často vypadají leskle a mohou mít vlhký olupující se povrch. Nejčastějšími místy výskytu jsou pokožka hlavy, lokty a kolena, ale postižena může být jakákoli část kůže. Plaky jsou bez léčby obvykle velmi trvalé.
Svědivost je většinou mírná, ale u některých pacientů může být závažná, což vede ke škrábání a lichenifikaci (ztluštělá kožovitá kůže se zvýšenou kožní kresbou). Mohou se objevit bolestivé kožní trhliny nebo praskliny.
Když psoriatické plaky zmizí, mohou zanechat hnědé nebo světlé stopy, u kterých lze očekávat, že během několika měsíců zmizí.
Jak se lupénka klasifikuje?
Některé znaky lupénky lze kategorizovat, což pomáhá určit vhodná vyšetření a způsoby léčby. Může docházet k překrývání.
- Věk začátku onemocnění < 35 let (75 %) vs. pozdní věk začátku onemocnění > 50 let
- Akutní např. guttatová psoriáza vs. chronická plaková psoriáza
- Lokalizovaná např. na hlavě, palmoplantární psoriáza vs generalizovaná psoriáza
- Malé plaky < 3 cm vs velké plaky > 3 cm
- Tenké plaky vs tlusté plaky
- Postižení nehtů vs bez postižení nehtů
Typy psoriázy
Typický obraz psoriázy.
Postupy při onemocnění lupénkou.streptokoková akutní guttová psoriáza
- Rozsáhlé malé plaky
- Často ustupuje po několika měsících
Guttová psoriáza
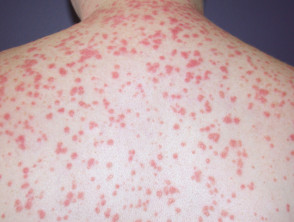
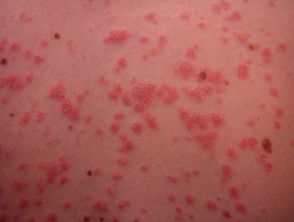
.
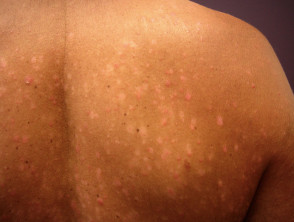
Malá plaková psoriáza
- Často pozdní věk nástupu
- Plaky < 3 cm
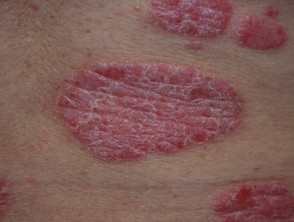
Chronická plaková psoriáza
- Přetrvávající a léčená.rezistentní
- Plaky > 3 cm
- Nejčastěji postihuje lokty, kolena a dolní část zad
- Od mírné až po velmi rozsáhlou
Chronická plaková psoriáza
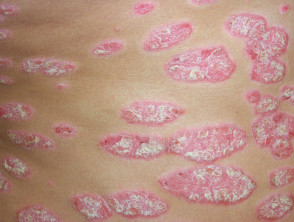
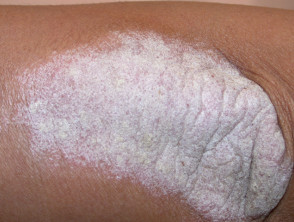 .
. 
Nestabilní plaková psoriáza
- Rychlé rozšiřování stávajících nebo nových plaků
- Koebnerův fenomén: nové plaky v místech poranění kůže
- Vyvolané infekcí, stresem, léky nebo vysazením léků
Flexurální psoriáza
- Postihuje záhyby těla a genitálie
- Hladká, dobřeohraničené skvrny
- Kolonizované kandidovými kvasinkami
Flexurální lupénka
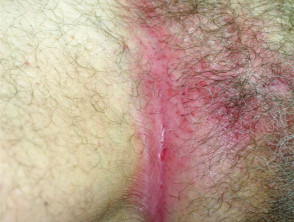
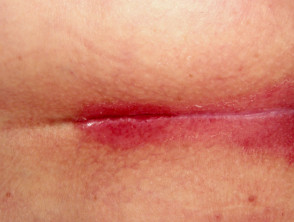
Lupénka kůže hlavy
- Často první nebo jediné ložisko lupénky
Lupénka skalpu
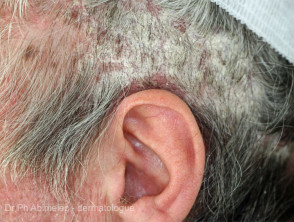
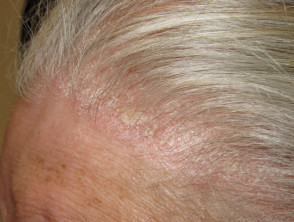
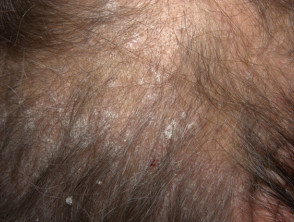
Lupénka hlavy
- Překrývání seboroické dermatitidy a lupénky
- Postihuje pokožku hlavy, obličej, uši a hrudník
- Kolonizovaná malassezií
Sebopsoriáza
Palmoplantární psoriáza
- Dlaně a/nebo chodidla
- Keratodermie
- Bolestivé rozpraskání
Palmoplantární psoriáza
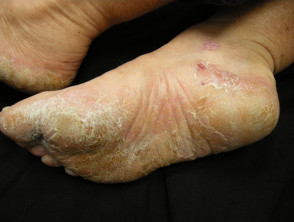
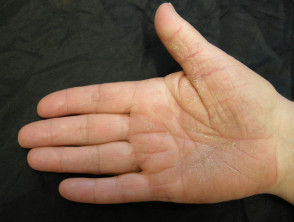
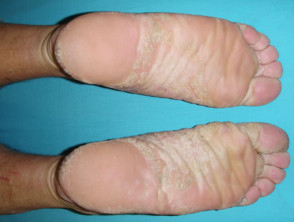
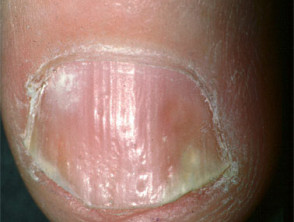
Lupénka nehtů
- Pitting, onycholýza, žloutnutí a rýhování
- Souvisí se zánětlivou artritidou
Lupénka nehtů
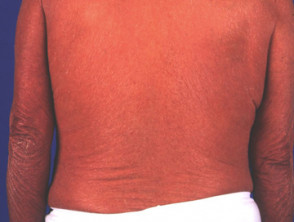
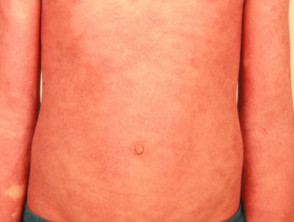
Erythrodermická psoriáza (vzácná)
- Může, ale nemusí předcházet jiná forma psoriázy
- Akutní a chronická forma
- Může vyústit v systémové onemocnění s poruchou regulace teploty, elektrolytovou nerovnováhou, srdečním selháním
Erytrodermická psoriáza
Generalizovaná pustulóza a lokalizovaná palmoplantární pustulóza již nejsou zařazeny do spektra psoriázy.
Jak se liší klinické příznaky u různých typů kůže?“
Plasmová psoriáza je nejčastější formou psoriázy u všech rasových skupin. U nekavkazských obyvatel bývá postižení kůže rozsáhlejší než u bělochů. Uvádí se, že asijská populace má nejvyšší procento postižení povrchu těla. U barevné kůže jsou typické silnější plaky s výraznějšími stříbrnými šupinami a svěděním. Růžovost časných ložisek může být obtížněji ocenitelná, což vede k nízkému hodnocení PASI. Silné plaky mohou mít fialovou nebo tmavou barvu. Plaková psoriáza běžně ustupuje a zanechává hyperpigmentaci nebo hypopigmentaci v barevné kůži, což dále ovlivňuje kvalitu života i po odeznění onemocnění.
Další typy psoriázy vykazují u různých typů kůže různou míru. Palmoplantární psoriáza je údajně nejčastější u indické populace. U nekavkazských obyvatel se častěji než u bělochů vyskytuje pustulózní a erytrodermická psoriáza, zatímco flexurální psoriáza se údajně vyskytuje v nižší míře u barevné kůže.
Plastická psoriáza u barevné kůže


Faktory, které zhoršují psoriázu
- Streptokoková tonzilitida a jiné infekce
- Poškození, jako jsou řezné rány, odřeniny, spálení sluncem (koebnerizovaná psoriáza)
- Slunění v 10 % (pobyt na slunci je častěji prospěšný)
- Obezita
- Kouření
- Přemíra alkoholu
- Stresová událost
- Léky, např. lithium, beta-blokátory, antimalarika, nesteroidní protizánětlivé léky a další
- Přerušení podávání perorálních steroidů nebo silných lokálních kortikosteroidů.
Zdravotní stavy spojené s lupénkou
Pacienti s lupénkou mají častěji než ostatní lidé další zdravotní stavy uvedené zde.
- Zánětlivá artritida „psoriatická artritida“ a spondyloartropatie (až u 40 % pacientů s časnou chronickou plakovou psoriázou)
- Zánětlivé onemocnění střev (Crohnova choroba a ulcerózní kolitida)
- Uveitida (zánět oka)
- Celiakie
- Metabolický syndrom: obezita, hypertenze, hyperlipidémie, dna, kardiovaskulární onemocnění, diabetes 2. typu
- Lokální palmoplantární pustulóza, generalizovaná pustulóza a akutní generalizovaná exantematózní pustulóza
Jak se diagnostikuje lupénka?
Poriasa se diagnostikuje podle klinických příznaků. V případě potřeby je diagnóza podpořena typickým nálezem kožní biopsie.
Posouzení psoriázy
Medicínské posouzení zahrnuje pečlivou anamnézu, vyšetření, dotaz na vliv psoriázy na každodenní život a zhodnocení komorbidních faktorů.
Mezi ověřené nástroje používané k hodnocení psoriázy patří např:
- Index plochy a závažnosti lupénky (PASI)
- Samostatný index plochy a závažnosti lupénky (SAPASI)
- Globální hodnocení lékařů/pacientů (PGA)
- Plocha tělesného povrchu (BSA)
- Poriasis Log-based Area and Severity Index (PLASI)
- Simplified Psoriasis Index
- Dermatologický index kvality života (DLQI)
- SKINDEX-16
Závažnost psoriázy je u 60 % pacientů klasifikována jako mírná, středně těžká u 30 % a těžká u 10 %.
Zhodnocení komorbidit může zahrnovat:
- Vyhodnocení screeningu psoriázy (PASE) nebo nástroje pro epidemiologický screening psoriázy (PEST)
- Index tělesné hmotnosti (BMI, tj. výška, hmotnost, obvod pasu)
- Krevní tlak (TK) a elektrokardiogram (EKG)
- Krevní cukr a glykosylovaný hemoglobin
- Lipidový profil, kyselina močová
Léčba lupénky
Všeobecné rady
Pacienti s lupénkou by měli být dobře informováni o svém kožním onemocnění a jeho léčbě. Přínosem je nekouření, vyhýbání se nadměrnému pití alkoholu a udržování optimální hmotnosti.
Topická léčba
Mírná psoriáza se obvykle léčí pouze lokálními přípravky. Která léčba bude zvolena, může záviset na místě těla, rozsahu a závažnosti lupénky.
- Emollienty
- Přípravky z dehtu
- Dithranol
- Kyselina salicylová
- Analog D (kalcipotriol)
- Topické kortikosteroidy
- Kombinace kalcipotriol/betamethason-dipropionát mast/gel nebo pěna
- Inhibitor kalcineurinu (takrolimus, pimekrolimus)
.
Fototerapie
Většina center pro léčbu psoriázy nabízí fototerapii ultrafialovým (UV) zářením, často v kombinaci s lokálními nebo systémovými přípravky. Mezi typy fototerapie patří
- Úzkopásmové UVB
- Širokopásmové UVB
- Fotochemoterapie (PUVA)
- Cílená fototerapie
Systémová léčba
Středně těžká až těžká psoriáza opravňuje k léčbě systémovým přípravkem a/nebo fototerapií. Mezi nejčastější léčebné postupy patří:
- Metotrexát
- Ciklosporin
- Acitretin
Mezi další léky příležitostně používané při psoriáze patří např:
- Mikofenolát
- Apremilast
- Hydroxyurea
- Azathioprin
- 6-merkaptopurin
Systémovým kortikosteroidům je lepší se vyhnout kvůli riziku závažného vzplanutí lupénky z vysazení a nežádoucím účinkům.
Biologika
Biologika nebo cílená léčba jsou vyhrazeny pro konvenční léčbu rezistentní těžké psoriázy, především kvůli nákladům, protože nežádoucí účinky jsou ve srovnání s jinými systémovými přípravky příznivé. Patří mezi ně např:
- Inhibitory tumor nekrotizujícího faktoru (anti-TNFα) infliximab, adalimumab a etanercept
- Antagonista interleukinu (IL)-12/23 ustekinumab
- IL-17 antagonisté, jako je secukinumab
- Ixekizumab
- Brodalumab
- Guselkumab
- Tildrakizumab
- Risankizumab.
V léčbě psoriázy se zkoumá řada dalších monoklonálních protilátek.
Zkoumají se také orální látky působící prostřednictvím proteinkinázových drah. V léčbě psoriázy se zkouší několik inhibitorů JAK (Janusovy kinázy), včetně tofacitinibu a inhibitoru TYK2 (tyrozinkinázy 2) BMS-986165; oba jsou ve fázi III zkoušek léčby psoriázy.