
Jane, 42 let, přichází s bolestí pravého kolena, kterou má již asi šest měsíců. Popírá jakýkoli úraz. Jane popisuje bolest jako „neurčitou a špatně lokalizovanou“, ale zhoršující se při aktivitě. Uvádí, že před devíti měsíci zahájila program chůze/běhu, když jí bylo řečeno, že má nadváhu (BMI, 29). Od té doby zhubla 10 kg a doufá, že díky dalšímu cvičení zhubne ještě více. Z dalšího přehledu vyplývá, že Jane pociťuje stále větší bolest při výstupu a sestupu ze schodů a že bolest se také zhoršuje, když se po delším sezení postaví.
Pokud by Jane byla vaší pacientkou, co byste zahrnuli do fyzikálního vyšetření a jak byste ji diagnostikovali a léčili?
Bolest kolene je častým projevem v primární péči. Zatímco traumatickou bolestí kolene se lékařská literatura zabývá často, o chronické netraumatické neartritické bolesti kolene, jako je bolest Jane, se píše málo. Zatímco tedy testy fyzikálního vyšetření často vedou ke správné diagnóze traumatické bolesti kolene, informací o použití těchto testů k určení etiologie chronické bolesti kolene je málo.
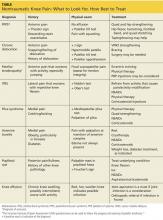
Tento přehled byl vypracován s cílem zaplnit tuto mezeru. Následující stránky obsahují obecné pokyny k diagnostice a léčbě chronické netraumatické bolesti kolene. Jednotlivé stavy jsou prezentovány anatomicky – přední, boční, mediální nebo zadní – s uvedením běžné etiologie, nálezů z anamnézy a fyzikálního vyšetření a možností diagnózy a léčby u každého z nich (viz tabulka na straně 28).1-31
BOLESTI PŘEDNÍHO KOLENA
Patellofemorální bolestivý syndrom (PFPS)
Jedná se o nejčastější příčinu bolesti předního kolena, PFPS je komplexní entita, jejíž etiologie není dobře popsána.2 Šlacha kvadricepsu, mediální a laterální retinakula, iliotibiální pás (ITB), vastus medialis a lateralis a úpon patelární šlachy na přední tibiální tuberkulus hrají roli při správném sledování patelofemorálního kloubu; nerovnováha kterékoli z těchto sil vede k abnormálnímu sledování pately přes femorální kondyly a následné bolesti. PFPS může být také sekundární příčinou přetížení kloubu, kdy nadměrná fyzická aktivita (např. běh, výpady nebo dřepy) přetěžuje patelofemorální kloub a způsobuje bolest.
Rizikové faktory PFPS zahrnují nerovnováhu síly v kvadricepsových, hamstringových a kyčelních svalových skupinách a zvýšený trénink, např. běh na delší vzdálenosti.4,32 Nedávný přehled neprokázal žádnou souvislost mezi zvýšeným úhlem kvadricepsů (Q)- a PFPS, takže tento faktor již není považován za hlavní rizikový faktor.5
Diagnostika. PFPS je diagnóza vyloučení a je založena především na anamnéze a fyzikálním vyšetření. Klasickou indikací PFPS je přední bolest kolene, která se zhoršuje při dlouhém sezení („divadelní příznak“) nebo při sestupu ze schodů.1 Pacienti si mohou stěžovat na ztuhlost kolene nebo „vzdouvání“, kterému sekunduje ostrá bolest kolene a pocit praskání nebo krepitu v kloubu. Otok není častým nálezem.2
Nedávná metaanalýza odhalila omezené důkazy pro použití jakýchkoli specifických testů fyzikálního vyšetření k diagnostice PFPS. Bolest při dřepu a bolest při testu náklonu čéšky však nejvíce odpovídaly diagnóze PFPS. (Test náklonu čéšky spočívá ve zvednutí laterálního okraje čéšky směrem nahoru, zatímco pacient leží na zádech s nataženým kolenem; bolest při < 20° zvednutí naznačuje těsné laterální retinakulum). Naopak nepřítomnost bolesti při dřepu nebo nepřítomnost bolesti laterálního retinakula ji pomáhá vyloučit.2 U pacienta s anamnézou nestability by mělo být provedeno fyzikální vyšetření zkřížených a postranních vazů. Pro stanovení diagnózy není nutná radiografie, ale může být zvážena, pokud vyšetření odhalí výpotek, pacient je starší 50 let nebo po osmi až 12 týdnech léčby nedojde ke zlepšení.33
Léčba. Nejúčinnější a silně podporovanou léčbou PFPS je šestitýdenní fyzioterapeutický program zaměřený na posilování čtyřhlavého svalu stehenního a kyčelních svalů a protahování čtyřhlavého svalu stehenního, ITB, hamstringů a flexorů kyčelního kloubu.4,5 Informace o použití NSAID jsou omezené, ale lze je zvážit pro krátkodobou léčbu.2
Patelární tejpování a ortéza se ukázaly jako slibné jako doplňková léčba PFPS, ačkoli údaje o obou nejsou přesvědčivé. Prospektivních randomizovaných studií patelární ortézy je málo a Cochraneův přehled z roku 2012 nalezl omezené důkazy o její účinnosti.34 Metaanalýza z roku 2014 však odhalila mírné důkazy podporující patelární tejpování v počáteční fázi, které pomáhá snižovat bolest,6 a nedávný přehled naznačuje, že může být užitečné jak v krátkodobém, tak v dlouhodobém horizontu.7
Tejpování nebo ortéza mohou být užitečné v kombinaci s přizpůsobeným programem fyzikální terapie. Důkazy pro léčbu, jako je biofeedback, chiropraktická manipulace a ortézy, jsou omezené a měly by se používat pouze jako doplňková terapie.4
Když Jane vyšetříte, nenajdete žádný otok postiženého kolena. Provedete náklonový test, který vyvolá bolest. Určitou bolest způsobuje i dřepování. Diagnostikujete PFPS a vystavíte doporučení na šestitýdenní fyzioterapii.
Patellofemorální nestabilita (PFI)
PFI nastává, když se čéška zcela uvolní z trochleární rýhy.11 Etiologie PFI souvisí také se složitostí patelofemorálního kloubu. I zde je stability kloubu dosaženo kombinací měkkotkáňových a kostních zábran. Při plné extenzi a časné flexi kolene jsou však mechanismy stability omezené, což vede ke zvýšené nestabilitě. Mezi další související faktory patří Q-úhel, laterální tah od napnutého ITB a protichůdné síly od vastus lateralis a vastus medialis obliquus (VMO).8-10
Rizikové faktory PFI. Nejčastějšími predispozičními faktory pro PFI jsou dysplazie trochley, patella alta a lateralizace tuberozity tibie nebo pately.10,11 Starší pacienti, převážně ženy, mají zvýšené riziko PFI.9 Pacienti mají obvykle v anamnéze subluxaci nebo vykloubení pately v mládí, přičemž přibližně u 17 % pacientů, u nichž došlo k prvnímu vykloubení, dochází k recidivě.9 Častá je také rodinná anamnéza PFI.10
Diagnostika. U pacientů s PFI se často objevuje nespecifická bolest přední části kolene, která je sekundární k opakovanému vykloubení.13 Mezi pozoruhodné nálezy při vyšetření patří
– Pozitivní J znak (zaznamená se, pokud se patella náhle posune mediálně při časné flexi kolene nebo laterálně při plné extenzi)
– Snížená síla a flexibilita kvadricepsu (konkrétně VMO) a hamstringů
– Hypermobilita pately, která by neměla být větší než čtvrtina až polovina průměru pately oboustranně
– Bolest při testu náklonu pately
– Pozitivní test zadržení pately.10 (U ležícího pacienta s kolenem ohnutým do 20° položte palce na mediální patelu a zatlačte laterálně; pacient narovná nohu s bolestí nebo „zadržením“ před vykloubením pately.“
Ve všech případech by měla být nařízena plošná rentgenografie k posouzení kostního traumatu/deformace a k usnadnění úvahy o operaci. MRI může poskytnout další informace při podezření na významné poškození měkkých tkání nebo při nezlepšení stavu pacienta konzervativní terapií.8,11
Léčba. Nedávný Cochraneův přehled ukázal, že konzervativní léčba (posilování VMO, ortéza a proprioceptivní terapie) zabraňuje budoucím vykloubením účinněji než chirurgický zákrok.11 Operace je však indikována, pokud jsou na zobrazovacích metodách jasně prokázány zjevné predisponující anatomické podmínky (osteochondrální zlomenina, intraartikulární deformita nebo velké natržení mediálního stabilizátoru měkkých tkání).8,11
Patelární tendinopatie
Patelární tendinopatie, která se často nazývá „skokanské koleno“, protože je spojena se skokanskými sporty s vysokou intenzitou (např. volejbal a basketbal), je inzertní tendinopatie s bolestí nejčastěji v proximální části patelární šlachy.10 Předpokládá se, že patologie tohoto poranění, ačkoli není dostatečně objasněna, je důsledkem zhoršené hojivé reakce na mikrotrhliny.12,14
Diagnostika. Pacienti s patelární tendinopatií obvykle trpí přední suprapatelární bolestí zhoršující se při aktivitě. Klasicky se bolest může vyskytovat v některé ze čtyř fází12
1. Bolest izolovaná po aktivitě
2. Bolest, která se objevuje během aktivity, ale nebrání aktivitě
3. Bolest, která se objevuje během aktivity i po ní a brání v soutěži
4. Úplné přerušení šlachy.
Vyšetření by mělo zahrnovat posouzení patelární šlachy z hlediska lokálního ztluštění, nodularity, krepitu a fokální suprapatelární citlivosti. Funkce svalové šlachy by měla být zhodnocena posouzením pohyblivosti kolene a síly kvadricepsů pomocí zvedání rovné nohy, dřepu s poklesem nebo dřepu na jedné noze.12 Ke kvantifikaci příznaků a ke sledování pokroku pacienta v průběhu terapie lze použít dotazník Victorian Institute of Sport Assessment (VISA).31 Neexistují žádné ověřené speciální testy nebo radiologické studie, které by pomohly při diagnostice patelární tendinopatie,14 ale v případě nejednoznačných nálezů lze pro další hodnocení použít magnetickou rezonanci.35
Léčba. Pro léčbu patelární tendinopatie je k dispozici široká škála možností, od excentrického tréninku (např. tři série po 15 opakováních prováděných dvakrát denně po dobu 12 týdnů) a fyzikální terapie až po injekce plazmy bohaté na trombocyty (PRP), sklerotizační injekce a chirurgický zákrok.13-15 Ačkoli žádné konkrétní údaje neprokázaly superioritu žádné z terapií, odborná shoda doporučuje jako počáteční terapii excentrické cvičení prováděné po dobu 12 týdnů.14,15
Zajímavé je také zjištění, že nedávno publikovaná studie ukázala, že tři týdenní injekce PRP pomohly 75 % pacientů – z nichž všichni nereagovali na čtyřměsíční excentrickou terapii – vrátit se do 90 dnů na předsymptomatickou úroveň aktivity.16 Kortikosteroidní injekce by se neměly používat k léčbě patelární tendinopatie kvůli riziku ruptury šlachy.15 U pacientů, kteří nereagují po třech až šesti měsících konzervativní terapie, by se mělo zvážit doporučení ortopeda k chirurgickému zákroku.14
Další: Bolest bočního kolene >>