Introduction
Papulopustulaarinen ruusufinni (Papulopustulaarinen ruusufinni, PPR) on krooninen tulehduksellinen sairaus, jolle on ominaista kasvojen punoitus, johon liittyy papuloita ja/tai märkärakkuloita, jotka sijaitsevat etupäässä kasvoilla.
Traditionaalisesti sitä on hoidettu suun kautta otettavilla tetrasykliineillä (pääasiassa doksisykliinillä) ja paikallisilla antibiooteilla, kuten metronidatsolilla.1 Viime vuosina on tullut saataville yhä enemmän hoitomuotoja, kuten suun kautta annettava isotretinoiini2 ja ivermektiinin kaltaiset loislääkkeet, joita voidaan antaa paikallisesti3 tai suun kautta.4 Kliinisessä käytännössä on kuitenkin huomattava määrä haastavia tapauksia, jotka eivät reagoi näihin perinteisiin hoitoihin. Makrolidiantibiootti atsitromysiini on osoittautunut turvalliseksi ja tehokkaaksi PPR:n hoidoksi.5 Suunnittelimme tutkimuksen arvioidaksemme atsitromysiinin käyttöä PPR:n hoidossa, joka ei vastannut tavanomaiseen hoitoon sairaalassamme.6.
Materiaali ja menetelmätSuunnittelu
Toteutimme prospektiivisen pilottitutkimuksen, johon osallistui 16 PPR-potilasta maaliskuun 2016 ja syyskuun 2017 välisenä aikana.
Sisällyttämis- ja poissulkemiskriteerit
Lukuun otimme mukaan PPR-potilaat, jotka olivat saaneet tavanomaista hoitoa, jossa annettiin doksisykliiniä 100 mg:n tabletteina vuorokauden välein ja metronidatsolia 0.75 %:n ajankohtaista geeliä 24 tunnin välein 84 päivän ajan ja jotka olivat 1) kokeneet kliinisen tilan heikkenemisen (tulehdusleesioiden määrän lisääntyminen) tämän hoidon seurauksena tai 2) kokeneet varhaisen uusiutumisen (leesioiden paluu 8 viikon kuluessa hoidon päättymisestä) siitä huolimatta, että leesioiden määrä oli vähentynyt hoidon aikana.
Potilaat, joilla oli tiedossa sydänsairaus, suljettiin pois.
Kaikki potilaat informoitiin yksityiskohtaisesti suun kautta otettavasta atsitromysiinistä ja vaihtoehtoisista hoidoista sekä tutkimuksen ehdoista. Kaikissa tapauksissa saatiin kirjallinen suostumus. PPR luokiteltiin neljän etenevän kliinisen vaikeusasteen mukaan7 (taulukko 1).
Papulopustulaarisen ruusufinnin kliiniset vaiheet
| Kliininen vaihe | Kliiniset oireet |
|---|---|
| I | Kasvojen eryteema, jossa ei ole papuluksia ja pustuleita |
| II | Kasvojen eryteema, jossa on 1-12… papuluksia ja/tai märkärakkuloita |
| III | Kasvojen eryteema, jossa > 20 papulusta ja/tai märkärakkulaa |
| IV | Kasvojen eryteema. eryteema, jossa on papuluksia ja/tai pustuleita ja pysyvää kiinteää turvotusta (Morbihanin tauti) |
Sovitettu Fernandez-Obregon.7
Potilaille annettiin atsitromysiiniä 500 mg tabletteina 12 viikon ajan Bakarin ym. ehdottaman hoito-ohjelman mukaisesti.8: 500 mg/d kolmena peräkkäisenä päivänä viikossa kuukauden ajan, jonka jälkeen 250 mg/d (puolikas 500 mg:n tabletti) kolmena peräkkäisenä päivänä viikossa toisen kuukauden ajan, jonka jälkeen 500 mg kerran viikossa toisen kuukauden ajan (hoidon kokonaiskesto: 12 viikkoa).
Seuranta
Potilaille varattiin kaksi pääkäyntiä suun kautta otetun atsitromysiinin lyhytaikaisen tehon tarkistamiseksi ja sarja myöhempiä käyntejä pitkäaikaisen tehon tarkistamiseksi. Peruskäynnillä (käynti 1), kun potilaat olivat antaneet tietoon perustuvan suostumuksensa tutkimukseen osallistumisesta, arvioitiin heidän PPR:nsä vaikeusaste ja heille aloitettiin vakiintunut 12 viikkoa kestävä oraalinen atsitromysiinikuuri. Toinen käynti tehtiin 8 viikkoa hoidon päättymisen jälkeen. Tällä käynnillä kliininen vaste arvioitiin kolmiportaisella asteikolla7 sen mukaan, miten se oli parantunut lähtötilanteesta (taulukko 2). Lisäksi kirjattiin haittavaikutukset ja se, miten potilaat arvioivat paranemisensa (lievä, kohtalainen tai voimakas). Taulukossa 3 esitetään yhteenveto potilaiden demografisista tiedoista ja vasteesta tavanomaiseen hoitoon ja suun kautta otettavaan atsitromysiiniin. Seuraavat käynnit atsitromysiinin pitkäaikaisen tehon arvioimiseksi pidettiin 12 viikon välein. Arvioinnin tulokset (tulehdusleesioiden uusiutuminen, niiden viikkojen lukumäärä, jolloin ei ollut tulehdusleesioita, ja vaste suun kautta otettavan atsitromysiinin uudelleenkäytölle potilailla, joilla esiintyi uusiutumista) on koottu taulukkoon 4.
Kliinisen vasteen taso suun kautta annettavaan atsitromysiinihoitoon potilailla, joilla on papulopustulaarinen ruusufinni
| Kliinisen vasteen taso | Kliiniset oireet |
|---|---|
| + | Kasvoärsytyksen väheneminen ilman muutoksia papulien ja/tai pustuleita |
| ++ | Kasvojen eryteeman merkittävä väheneminen ja papuloiden ja/tai pustuleiden määrän merkittävä väheneminen |
| +++ | Heikko tai ei lainkaan jäljellä oleva kasvojen eryteema ja papulusten ja pustuloiden täydellinen häviäminen |
Sovitettu lähteestä Fernandez-Obregon.7
Demografiset ominaisuudet, vaste tavanomaiseen hoitoon ja muutokset kliinisessä vaiheistuksessa potilailla, joilla oli papulopustulaarinen ruusufinni ja joita hoidettiin suun kautta otettavalla atsitromysiinillä.
| Potilas | Sukupuoli | Aika, y | Vaste tavanomaiseen hoitoon | Kliininen vaihe viikolla 0 | Kliininen vaste 8 viikkoa oraalisen atsitromysiinihoidon päättymisen jälkeen | Haittavaikutukset Atsitromysiinin vaikutukset | Kokonaisparannus potilaan mukaan | |
|---|---|---|---|---|---|---|---|---|
| 1 | Nainen | 47 | Varhainen uusiminen | II | +++ | Ei | Ei | Merkitty |
| 2 | Nainen | 54 | Kliinisen tilan huononeminen | III | +++ | Ei | Merkitty | |
| 3 | Nainen | 50 | Kliininen heikkeneminen | III | +++ | + | Epigastralgia | Merkitty |
| 4 | Nainen | 45 | Kliininen heikkeneminen | II | +++ | Ei | Merkitty | |
| 5 | Mies | 47 | Varhainen uusiutuminen | III | +++ | Ei | Merkitty | Merkitty |
| 6 | Nainen | 43 | Varhainen uusiutuminen | II | +++ | Ei | Merkitty | |
| 7 | Mies | 37 | Varhainen uusiutuminen | II | +++ | Ei | Merkitty | |
| 8 | Mies | 52 | Varhainen uusiutuminen | II | +++ | Ei | Merkitty | |
| 9 | Nainen | 25 | Varhainen uusiutuminen. | II | ++ | Ripuli | Keskivaikea | |
| 10 | Mies | 82 | Varhainen uusiutuminen | III | ++ | Ei | Keskivaikea | |
| 11 | Mies | 43 | Varhainen uusiutuminen | II | +++ | Ei | Ei | Merkitty |
| 12 | Nainen | 66 | Kliininen paheneminen | III | +++ | Ei | Merkitty | |
| 13 | Nainen | 37 | Kliininen heikkeneminen | III | +++ | Ei | Merkitty | |
| 14 | Mies | 39 | Varhainen uusiutuminen | II | +++ | Ei | Merkitty | |
| 15 | Nainen | 44 | Varhainen uusiutuminen | II | +++ | Ei | Merkitty | |
| 16 | Mies | 44 | Kliin. heikkeneminen | IV | +++ | Ei | Merkitty |
Pitkän aikavälin kliiniset tulokset papulopustulaarista ruusufinniittiä sairastavilla potilailla oraalisen atsitromysiinihoidon jälkeen.
| Potilas | Tulehduksellisten leesioiden uusiutuminen | Nro. Viikkoja ilman tulehdusvaurioita | Vaste suun kautta annettavan atsitromysiinin uudelleen käyttöönotosta |
|---|---|---|---|
| 1 | Ei | 95 | – |
| 2 | Ei | 68 | – |
| 3 | Ei | 40 | – |
| 4 | Kyllä | 32 | Kyllä |
| 5 | Kyllä | 27 | Kyllä |
| 6 | Ei | 28 | – |
| 7 | Ei | 36 | – |
| 8 | Ei | 20 | – |
| 9 | Ei | 20 | – |
| 10 | Ei | 32 | – |
| 11 | Ei | 30 | – |
| 12 | Ei | 17 | – |
| 13 | Ei | 16 | – |
| 14 | Ei | 28 | – |
| 15 | Ei | 24 | – |
| 16 | Ei | 16 | – |
Tulokset
Seitsemäntoista potilasta (yhdeksän naista ja seitsemän miestä), joiden keski-ikä oli 47 vuotta (alue, 25-82 vuotta). Perinteinen PPR-hoito oli johtanut kliinisen tilan heikkenemiseen kuudessa tapauksessa (kuvat 1A ja 2A). Loput 10 potilasta olivat aluksi parantuneet, mutta vauriot palasivat 8 viikon kuluessa hoidon lopettamisesta.

A, Papuloiden ja märkärakkuloiden määrän lisääntyminen tavanomaisen hoidon aikana. B, Ulkonäkö 8 viikkoa oraalisen atsitromysiinihoidon lopettamisen jälkeen.
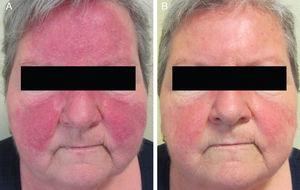
A, Kliinisen tilan heikkeneminen oraalisen doksisykliinihoidon jälkeen. B, Tulehdusleesioiden täydellinen häviäminen, vain jäljellä oleva eryteema, suun kautta annettavan atsitromysiinihoidon jälkeen.
Kliinisen vasteen yksilölliset tasot kahdeksan viikon kohdalla on esitetty taulukossa 3. Kaikki 16 potilasta paranivat oraalisen atsitromysiinihoidon jälkeen. Lähtötilanteessa 9 potilaalla oli taudin vaihe II, 6 potilaalla taudin vaihe III (kuvat 1A ja 2A) ja yhdellä potilaalla taudin vaihe IV. Toisella tutkimuskäynnillä, kahdeksan viikkoa hoidon päättymisen jälkeen, 14 potilaalla (87,5 %) oli heikosti tai ei lainkaan jäljellä olevaa eryteemaa ja papuloiden ja/tai märkärakkuloiden täydellinen häviäminen (+++) (kuvat 1B ja 2B). Muilla kahdella potilaalla kasvojen eryteema väheni selvästi ja papulusten ja/tai pustuloiden määrä väheni merkittävästi (++).
Kukaan potilaista ei kuvaillut paranemistaan lieväksi. Neljätoista potilasta (87,5 %) katsoi, että heidän tilanteensa oli parantunut selvästi, kun taas 2 potilasta (12,5 %) katsoi, että heidän tilanteensa oli parantunut kohtalaisesti.
Kahdeksan viikon kuluttua hoidon päättymisestä tehdyssä seurantakäynnissä 14 potilaalla (87,5 %) ei havaittu yhtään uutta tulehduksellista leesiota (papuluksia tai pustuleita). Suun kautta otettavan atsitromysiinin uudelleen käyttöönotto niillä kahdella potilaalla, joilla esiintyi uusiutumista, poisti leesiot molemmissa tapauksissa (taulukko 4).
Kahdella potilaalla (12,5 %) raportoitiin ruoansulatuskanavan haittavaikutuksia, mutta ne eivät johtaneet hoidon keskeyttämiseen.
Keskustelu
Atsitromysiini on makrolidiantibiootti, joka on ollut käytössä 1980-luvulta lähtien. Se on laajalti käytetty antibiootti, jota käytetään tyypillisesti erilaisten infektioiden, kuten keuhkoputkentulehduksen, keuhkokuumeen, korvatulehduksen ja sukupuoliteitse tarttuvien infektioiden hoitoon.
Demodex folliculorum,9Chlamydia pneumoniae,10Helicobacter pylori,11 ja suolistobakteerien ylikasvun on todettu vaikuttavan ruusufinniaksen etiologiaan ja patogeneesiin.12 Ympäristöstressi voi myös aiheuttaa reaktiivisten happilajien ylituotantoa, jolloin tulehduskaskadi aktivoituu.13,14 Atsitromysiinillä näyttäisi olevan antibioottiominaisuuksien lisäksi tulehdusta ehkäiseviä ominaisuuksia,15 sillä se estää reaktiivisten happilajien muodostumista, mikä selittää sen käyttökelpoisuuden PPR:n hoidossa.16,17
Vaikka suositus atsitromysiinin käytöstä PPR:n hoidossa perustuu B-tason näyttöön verrattuna doksisykliinin A-tason näyttöön,1,18 atsitromysiini on osoittautunut yhtä tehokkaaksi kuin doksisykliini tässä tilanteessa,5 ja voi siten olla hyödyllinen vaihtoehto potilaille, joilla on haittavaikutuksia tai jotka eivät reagoi perinteiseen hoitoon.19 On myös tärkeää huomata, että huomattava määrä potilaita kokee kliinisen tilan heikkenemistä tavanomaisen hoidon aikana6 , mikä saattaa johtua hankitusta tetrasykliiniresistenssistä.20 Kaikki tutkimuksemme potilaat olivat saaneet tavanomaista hoitoa ennen atsitromysiinihoitoa. 37,5 %:lla PPR-oireyhtymä oli pahentunut hoidon aikana, kun taas lopuilla 62,5 %:lla oli ilmennyt varhaisvaiheessa uusiutuminen (uusien tulehdusleesioiden ilmaantuminen kahdeksan viikkoa hoidon lopettamisen jälkeen). Atsitromysiini on todettu erittäin tehokkaaksi PPR:n hoidoksi yksittäisissä tapaustutkimuksissa6,21,22 ja sarjoissa.7,8,23,24 Sarjassamme kahdeksan viikkoa atsitromysiinin lopettamisen jälkeen 87,5 %:lla potilaista oli vain heikko tai ei lainkaan eryteemaa kasvoissa, ja heidän papuluksensa ja märkärakkulansa olivat hävinneet kokonaan. Lopuilla 12,5 %:lla kasvojen punoitus väheni selvästi ja papulusten ja/tai pustuloiden määrä väheni merkittävästi. Sarjassamme oli 44-vuotias mies, jolla oli ollut 10 vuoden ajan jatkuva kiinteä kasvojen turvotus (Morbihanin tauti), jota oli hoidettu suun kautta otettavalla doksisykliinillä,25 suun kautta otettavalla isotretinoiinilla,26 ja suun kautta otettavalla ivermektiinillä.4 Muu anamneesi oli merkityksetön. Hänen oireensa olivat pahentuneet kaikilla kolmella hoidolla, mutta suun kautta otettavan atsitromysiinin käyttö johti kulmakarvojen turvotuksen ja tulehdusvaurioiden täydelliseen häviämiseen. Vain kahdella potilaalla (12,5 %) tulehdukselliset leesiot (papulat ja/tai märkärakkulat) uusiutuivat pitkäaikaisseurannassa, ja he molemmat vastasivat suun kautta otettavan atsitromysiinin uudelleen käyttöön.
On tärkeää muistaa, että tetrasykliinit ovat vasta-aiheisia raskaana oleville naisille. Atsitromysiini on Yhdysvaltain elintarvike- ja lääkeviraston mukaan B-luokan raskauslääke, ja sillä on saavutettu tyydyttäviä kliinisiä tuloksia ilman haittavaikutuksia raskaana olevilla PPR:ää sairastavilla naisilla.27
Atsitromysiinillä on farmakokineettisiä etuja tavanomaisiin hoitomuotoihin verrattuna rosacean hoidossa, mukaan lukien nopea imeytyminen soluihin ja pysyvät kudospitoisuudet.28 Nämä edut vähentävät antotiheyttä ja siten lisäävät mahdollisuuksia hoitoon sitoutumiseen.6 Atsitromysiinillä on myös vähemmän haittavaikutuksia kuin tetrasykliineillä,29 joskin matala-annoksisella doksisykliinillä (40 mg/24h) on samanlainen teho kuin vakioannoksisella doksisykliinillä (100 mg/24h) sen lisäksi, että sillä on vähemmän haittavaikutuksia.18 Atsitromysiinin rytmihäiriöitä aiheuttavaan potentiaaliin on tärkeää perehtyä, sillä lääke on yhdistetty QT-intervallin pidentymiseen. Yhdessä tutkimuksessa atsitromysiinin käyttö muiden infektioiden kuin PPR:n hoitoon viiden peräkkäisen päivän ajan potilailla, joilla oli lähtötilanteessa suuri kardiovaskulaarinen riski, liittyi pieneen kardiovaskulaaristen kuolemantapausten lisääntymiseen.30 Verrattuna amoksisilliiniin atsitromysiinihoito yli 5 vuorokauden pituisen hoidon arvioitiin aiheuttavan 47 sydän- ja verisuonitautikuoleman lisäkuolemaa miljoonaa hoitojaksoa kohti; vastaava luku potilailla, joilla oli korkea sydän- ja verisuonitautiriski, oli 245.30 Tuoreessa havainnointitutkimusten meta-analyysissä ei havaittu, että atsitromysiinihoito yli 5 vuorokauden pituisella antibioottihoidolla liittyisi suurentuneeseen kuolemanriskiin nuoremmassa väestönosassa (hasardisuhde , ,0 %.95; 95 % CI, 0,66-1,09), vaikka iäkkäämmässä väestössä havaittiin suurentunut riski (HR, 1,64; 95 % CI, 1,23-2,19).31 Sen vuoksi näyttäisi siltä, että iäkkäillä potilailla, joilla on PPR, tai potilailla, joilla on tiedossa oleva sydänsairaus, olisi suositeltavaa käyttää muita hoitomuotoja kuin atsitromysiiniä, koska he saattavat olla herkempiä lääkkeen rytmihäiriöitä aiheuttaville vaikutuksille. Yhdelläkään tutkimuksemme potilaista ei ollut tunnettua sydänsairautta (taulukko 3). Kaksi potilasta oli yli 65-vuotiaita, eikä kummallekaan heistä kehittynyt kardiovaskulaarisia haittavaikutuksia. Ainoat ryhmässä raportoidut haittavaikutukset olivat ruoansulatuskanavan vaivoja (epigastralgia ja ripuli kahdella potilaalla ). Molemmissa tapauksissa vaikutukset olivat lieviä, hävisivät spontaanisti eivätkä johtaneet hoidon keskeyttämiseen.
Pitkäkestoisen makrolidihoidon ja bakteeriresistenssin välistä mahdollista yhteyttä on analysoitu useissa erittäin mielenkiintoisissa tutkimuksissa keuhkosairauksien alalla, jossa atsitromysiiniin on yhdistetty tulehdusta ehkäisevien, immunomoduloivien ja antibakteeristen ominaisuuksiensa ansiosta lievittyneeseen pahenemisvaiheiden esiintymistiheyden vähenemiseen, pienentyneeseen ysköksen tilavuuteen ja parantuneeseen keuhkojen toimintaan.32 Vaikka käytimme Bakarin ym.8 ehdottamaa hoito-ohjelmaa (500 mg/d 3 päivänä viikossa kuukauden ajan, jonka jälkeen 250 mg/d 3 päivänä viikossa kuukauden ajan ja lopuksi 500 mg/d kerran viikossa kuukauden ajan (yhteensä 3 kuukautta), atsitromysiinille on kuvattu pidempiä hoito-ohjelmia keuhkoputkien keuhkoputkentulehduspotilaille (250 tai 500 mg/d 3 tai 7 kertaa viikossa 6-12 kuukauden ajan).32 Makrolidiresistentit kommenssiainesta peräisin olevat bakteerit, jotka voivat levitä yhteisön sisällä (esim, orofaryngeaaliset streptokokit) on havaittu potilailla, joilla on bronkiektasia. Atsitromysiinillä 5-12 kuukauden ajan hoidetuilla potilailla on todettu olevan enemmän makrolidiresistenttejä Streptococcus pneumoniae -bakteereja, vaikka tällaisissa tapauksissa ei näytä olevan kotimaista tartuntariskiä. Lisäksi on raportoitu atsitromysiiniresistenssiä eristetyissä S pneumoniae -kannoissa 6 kuukauden hoidon jälkeen. Tarvitaan lisää tutkimuksia, jotta ymmärrettäisiin atsitromysiinin pitkäaikaishoidossa lisääntyneen bakteeriresistenssin toistaiseksi epäselvä kliininen merkitys.32
Tutkimuksessamme on joitakin rajoituksia, muun muassa se, ettemme laskeneet otoskokoa etukäteen, käyttäneet vertailuryhmää emmekä tehneet mikrobiologisia tai histologisia tutkimuksia tulehdusvaurioista.
Johtopäätökset
Vaikka tarvitaan lisää satunnaistettuja, kontrolloituja tutkimuksia, joissa verrataan suun kautta otettavaa atsitromysiiniä ja doksisykliiniä toisiinsa, atsitromysiinin on kuitenkin osoitettu olevan tehokas lyhytaikainen ja pitkäaikainen hoitomuoto PMR-hoitoon. Lisäksi sillä on hyvä turvallisuusprofiili, joten sitä voidaan pitää vaihtoehtona tulenkestävän PPR:n hoidossa.
Interintäristiriidat
Tekijät ilmoittavat, ettei heillä ole eturistiriitoja.
Tekijät ilmoittavat, ettei heillä ole eturistiriitoja.