Cas
Une femme de 32 ans sans antécédents médicaux significatifs est évaluée pour une douleur thoracique aiguë du côté gauche depuis cinq jours. Sa douleur est intermittente, pire avec une inspiration profonde et en position couchée. Elle nie tout essoufflement. Sa température est de 100,8ºF, mais ses autres signes vitaux sont normaux. L’examen physique et la radiographie pulmonaire sont sans particularité, mais l’électrocardiogramme montre des élévations diffuses du segment ST. La troponine initiale est légèrement élevée à 0,35 ng/ml.
Cette patiente pourrait-elle avoir une péricardite aiguë ? Si oui, comment doit-elle être prise en charge ?
Contexte
La péricardite est la maladie péricardique la plus fréquemment rencontrée par les hospitaliers. Jusqu’à 5 % des cas de douleurs thoraciques non attribuables à un infarctus du myocarde (IM) sont diagnostiqués avec une péricardite.1 Chez les personnes immunocompétentes, jusqu’à 90 % des cas de péricardite aiguë sont d’étiologie virale ou idiopathique1,2. Le virus de l’immunodéficience humaine (VIH) et la tuberculose sont des coupables courants dans les pays en développement et chez les hôtes immunodéprimés.3 Les autres étiologies spécifiques de la péricardite aiguë comprennent les maladies auto-immunes, les néoplasmes, l’irradiation thoracique, les traumatismes et les perturbations métaboliques (par exemple, l’urémie). Une classification étiologique de la péricardite aiguë est présentée dans le tableau 2 (p. 16).
 click for large version
click for large version
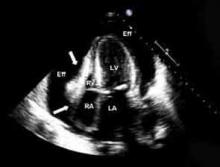
Figure 1. Preuve échocardiographique de l’effondrement diastolique de l’oreillette droite et du ventricule droit dû à un grand épanchement péricardique suggérant une tamponnadeRA : oreillette droite ; VR : ventricule droit ; LA : oreillette gauche ; VG : ventricule gauche ; Eff : épanchement péricardique comprimant l’AR et le VR.
La péricardite est principalement un diagnostic clinique. La plupart des patients se présentent avec une douleur thoracique.4 Un frottement péricardique peut être entendu ou non (sensibilité de 16 % à 85 %), mais lorsqu’il est présent, il est spécifique à près de 100 % de la péricardite.2,5 Une élévation diffuse du segment ST sur l’électrocardiogramme (ECG) est présente dans 60 % à 90 % des cas, mais elle peut être difficile à différencier des élévations du segment ST dans l’IM aigu.4,6
La péricardite aiguë non compliquée est souvent traitée avec succès en ambulatoire.4 Cependant, les patients présentant des caractéristiques à haut risque (voir tableau 1, à droite) doivent être hospitalisés pour l’identification et le traitement de l’étiologie sous-jacente spécifique et pour la surveillance des complications, telles que la tamponnade.7
Notre patient présente des caractéristiques compatibles avec une péricardite. Dans les sections suivantes, nous allons passer en revue le diagnostic et le traitement de la péricardite aiguë.
 click for large version
click for large version
Tableau 1. Caractéristiques à haut risque de la péricardite aiguë et critères d’hospitalisation
Examen des données
Comment diagnostique-t-on la péricardite aiguë ?
La péricardite aiguë est un diagnostic clinique étayé par un ECG et une échocardiographie. Au moins deux des quatre critères suivants doivent être présents pour le diagnostic : douleur thoracique pleurétique, frottement péricardique, élévation diffuse du segment ST à l’ECG et épanchement péricardique.8
Histoire. Les patients peuvent signaler de la fièvre (46 % dans une petite étude portant sur 69 patients) ou des antécédents récents d’infection respiratoire ou gastro-intestinale (40 %).5 La plupart des patients signalent une douleur thoracique pleurétique. En général, la douleur s’atténue en position assise et en se penchant vers l’avant, et s’aggrave en position couchée sur le dos4. La douleur peut irradier jusqu’à la crête du muscle trapèze en raison de l’innervation commune du péricarde et du trapèze par le nerf phrénique9. Cependant, la douleur pourrait être minime ou absente chez les patients atteints de péricardite urémique, néoplasique, tuberculeuse ou post-irradiation.
 click for large version
click for large version
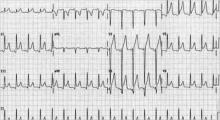
Figure 2. ECG dans une péricardite aiguë montrant des élévations diffuses du segment ST
Examen physique. Un frottement péricardique est spécifique à près de 100 % pour un diagnostic de péricardite, mais la sensibilité peut varier (16 % à 85 %) en fonction de la fréquence d’auscultation et de l’étiologie sous-jacente.2,5 On pense qu’il est causé par la friction entre les couches pariétale et viscérale du péricarde enflammé. Un frottement péricardique est classiquement décrit comme un son superficiel, aigu, de grattage ou de grincement que l’on entend le mieux avec le diaphragme du stéthoscope au niveau du bord sternal inférieur gauche, le patient étant penché en avant.
Données de laboratoire. Un hémogramme complet, un panel métabolique et des enzymes cardiaques doivent être vérifiés chez tous les patients suspectés de péricardite aiguë. Les valeurs de troponine sont élevées chez jusqu’à un tiers des patients, indiquant une lésion du muscle cardiaque ou une myopéricardite, mais il n’a pas été démontré qu’elles avaient un impact négatif sur la durée du séjour à l’hôpital, la réadmission ou les taux de complications.5,10 Les marqueurs de l’inflammation (par exemple, la vitesse de sédimentation des érythrocytes ou la protéine C-réactive) sont fréquemment élevés mais n’indiquent pas une étiologie sous-jacente spécifique. Les cultures virales et les titres d’anticorps de routine ne sont pas utiles.11
La plupart des cas de péricardite sont présumés idiopathiques (viraux) ; cependant, la recherche d’une étiologie spécifique doit être envisagée chez les patients qui ne répondent pas après une semaine de traitement. Les anticorps antinucléaires, les taux de complément et le facteur rhumatoïde peuvent servir de tests de dépistage des maladies auto-immunes. Un test de dérivé de protéine purifiée ou de quantiféron et un test VIH peuvent être indiqués chez les patients présentant des facteurs de risque appropriés. En cas de suspicion de péricardite tuberculeuse ou néoplasique, une analyse du liquide péricardique et une biopsie pourraient être justifiées.
Electrocardiographie. L’électrocardiogramme est l’examen le plus utile pour diagnostiquer une péricardite aiguë. Les modifications de l’ECG dans la péricardite aiguë peuvent évoluer en quatre étapes :
- Stade 1 : élévations diffuses du segment ST avec ou sans dépressions du segment PR, initialement ;
- Stade 2 : normalisation des segments ST et PR, généralement après plusieurs jours ;
- Stade 3 : inversions diffuses des ondes T ; et
- Stade 4 : normalisation des ondes T, généralement après des semaines ou des mois.
Bien qu’il soit peu probable que les quatre stades soient présents dans un cas donné, 80 % des patients atteints de péricardite présenteront des élévations diffuses du segment ST et une dépression du segment PR (voir figure 2, ci-dessus).12
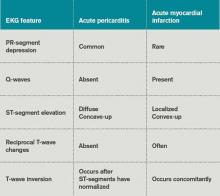
Le tableau 3 énumère les caractéristiques de l’ECG utiles pour différencier une péricardite aiguë d’un infarctus aigu du myocarde.
Radiographie thoracique. Comme un épanchement péricardique accompagne souvent la péricardite, une radiographie pulmonaire (CXR) doit être effectuée dans tous les cas suspects. La CXR pourrait montrer un élargissement de la silhouette cardiaque si plus de 250 ml de liquide péricardique est présent.3 Une CXR est également utile pour diagnostiquer une infection pulmonaire concomitante, un épanchement pleural ou une masse médiastinale – tous les résultats qui pourraient indiquer une étiologie spécifique sous-jacente de la péricardite et/ou de l’épanchement péricardique.
Echocardiographie. Une échocardiographie doit être réalisée chez tous les patients suspectés de péricardite afin de détecter un épanchement, une maladie myocardique ou paracardique associée.13 L’échocardiographie est fréquemment normale mais pourrait montrer un épanchement dans 60%, et une tamponnade (voir figure 1, p. 15) dans 5%, des cas4.
Tomographie par ordinateur (CT) et imagerie par résonance magnétique cardiaque (CMR).La CT ou la CMR sont les modalités d’imagerie de choix lorsque l’échocardiogramme n’est pas concluant ou en cas de péricardite compliquée par un épanchement hémorragique ou localisé, un épaississement péricardique ou une masse péricardique14. Ils aident également à l’imagerie précise des structures voisines, telles que les poumons ou le médiastin.
Analyse du liquide péricardique et biopsie péricardique. En cas de péricardite réfractaire avec épanchement, l’analyse du liquide péricardique pourrait fournir des indices sur l’étiologie sous-jacente. Les analyses chimiques de routine, la numération cellulaire, la coloration de Gram et la coloration acide rapide, la culture et la cytologie doivent être envoyées. En outre, la coloration et la culture du bacille acido-alcoolique, l’adénosine désaminase et l’interféron gamma doivent être demandés en cas de suspicion de péricardite tuberculeuse. Une biopsie péricardique peut révéler des granulomes ou des cellules néoplasiques. Globalement, l’analyse du liquide péricardique et la biopsie révèlent un diagnostic dans environ 20 % des cas11
 click for large version
click for large version
Tableau 2. Causes spécifiques de la péricardite aiguë
Comment traite-t-on la péricardite aiguë ?
La plupart des cas de péricardite aiguë non compliquée sont d’origine virale et répondent bien à un traitement AINS plus colchicine2,4. L’absence de réponse aux AINS et à la colchicine – se manifestant par une fièvre persistante, une douleur thoracique péricardique, un nouvel épanchement péricardique ou une aggravation de l’état général – dans la semaine suivant le traitement doit inciter à rechercher une maladie systémique sous-jacente. En cas de découverte, le traitement doit viser la maladie causale.
La péricardite bactérienne nécessite généralement un drainage chirurgical en plus d’un traitement par antibiotiques appropriés.11 La péricardite tuberculeuse est traitée par polychimiothérapie ; en cas de VIH sous-jacent, les patients doivent également recevoir un traitement antirétroviral hautement actif. Les stéroïdes et les immunosuppresseurs doivent être envisagés en plus des AINS et de la colchicine dans la péricardite auto-immune.10 La péricardite néoplasique peut se résoudre avec la chimiothérapie, mais elle a un taux de récidive élevé.13 La péricardite urémique nécessite une dialyse intensifiée.
Les options de traitement de la péricardite idiopathique ou virale non compliquée comprennent :
Les AINS. Il est important de doser adéquatement les AINS lors du traitement de la péricardite aiguë. Les options de traitement initial comprennent l’ibuprofène (1 600 à 3 200 mg par jour), l’indométhacine (75 à 150 mg par jour) ou l’aspirine (2 à 4 gm par jour) pendant une semaine.11,15 L’aspirine est préférable chez les patients présentant une cardiopathie ischémique. Chez les patients dont les symptômes persistent plus d’une semaine, les AINS peuvent être poursuivis, mais la recherche d’une étiologie sous-jacente est indiquée. Un traitement concomitant par un inhibiteur de la pompe à protons doit être envisagé chez les patients présentant un risque élevé d’ulcère gastrique afin de minimiser les effets secondaires gastriques.
Colchicine. La colchicine présente un profil risque-bénéfice favorable en tant que traitement d’appoint de la péricardite aiguë et récurrente. Les patients ressentent un meilleur soulagement des symptômes lorsqu’ils sont traités à la fois par la colchicine et un AINS, par rapport aux AINS seuls (88 % contre 63 %). Les taux de récidive sont plus faibles avec le traitement combiné (11 % contre 32 %).16 Le traitement à la colchicine (0,6 mg deux fois par jour après une dose de charge allant jusqu’à 2 mg) est recommandé pendant plusieurs mois à plus d’un an.13,16,17
Glucocorticoïdes. L’utilisation systématique de glucocorticoïdes doit être évitée dans le traitement de la péricardite aiguë, car elle a été associée à un risque accru de récidive (OR 4,3).16,18 L’utilisation de glucocorticoïdes doit être envisagée dans les cas de péricardite réfractaire aux AINS et à la colchicine, dans les cas où les AINS et/ou la colchicine sont contre-indiqués, et dans les cas de péricardite auto-immune ou liée à une maladie du tissu conjonctif. La prednisone doit être dosée jusqu’à 1 mg/kg/jour pendant au moins un mois, en fonction de la résolution des symptômes, puis réduite progressivement après l’instauration des AINS ou de la colchicine.13 Des doses de prednisone plus faibles, jusqu’à 0,5 mg/kg/jour, pourraient être aussi efficaces, avec l’avantage supplémentaire de réduire les effets secondaires et les récidives.19
Traitement invasif. La péricardiocentèse et/ou la péricardiectomie doivent être envisagées lorsque la péricardite est compliquée par un épanchement important ou une tamponnade, une physiologie constrictive ou un épanchement récurrent.11 La péricardiocentèse est l’option la moins invasive et permet d’apporter un soulagement immédiat en cas de tamponnade ou d’épanchement symptomatique important. C’est la modalité préférée pour obtenir du liquide péricardique pour une analyse diagnostique. Cependant, les épanchements peuvent réapparaître et dans ce cas, la fenêtre péricardique est préférable, car elle permet un écoulement continu du liquide péricardique. La péricardiectomie est recommandée en cas de péricardite constrictive symptomatique ne répondant pas au traitement médical.15
 click for large version
click for large version
Tableau 3. Modifications de l’ECG dans la péricardite aiguë et l’infarctus du myocarde
Retour au cas
La présentation du patient -prodrome suivi de fièvre et de douleurs thoraciques pleurales- est caractéristique d’une péricardite aiguë idiopathique. Aucun frottement péricardique n’a été entendu, mais les résultats de l’électrocardiogramme étaient typiques. L’élévation de la troponine I a suggéré une myopéricardite sous-jacente. L’échocardiogramme était sans particularité. Étant donné l’étiologie probablement virale ou idiopathique, aucun autre test diagnostique n’a été ordonné pour explorer la possibilité d’une maladie systémique sous-jacente.
La patiente a été mise sous ibuprofène 600 mg toutes les huit heures. Elle a obtenu un soulagement significatif de ses symptômes en deux jours. Un bilan de routine de la fièvre était négatif. Elle est sortie de l’hôpital le jour suivant.
La patiente a été réadmise trois mois plus tard avec une douleur thoracique pleurétique récurrente, qui ne s’est pas améliorée avec la reprise du traitement AINS. La troponine I initiale était de 0,22 ng/ml, l’électrocardiogramme était inchangé, et une échocardiographie a montré un petit épanchement. Elle a été mise sous ibuprofène 800 mg toutes les huit heures, ainsi que sous colchicine 0,6 mg deux fois par jour. Ses symptômes se sont résorbés le lendemain et elle est sortie de l’hôpital avec des prescriptions d’ibuprofène et de colchicine. On lui a demandé de revenir voir un médecin de soins primaires dans une semaine.
Lors de la visite à la clinique, l’ibuprofène a été réduit progressivement, mais la colchicine a été poursuivie pendant six mois supplémentaires. Elle est restée asymptomatique lors de son suivi clinique à six mois.
La ligne de fond
La péricardite aiguë est un diagnostic clinique appuyé par les résultats de l’ECG. La plupart des cas sont idiopathiques ou viraux, et peuvent être traités avec succès avec des AINS et de la colchicine. Pour les cas qui ne répondent pas au traitement initial, ou les cas qui présentent des caractéristiques à haut risque, une étiologie spécifique doit être recherchée.
Le Dr Southern est chef de la division de médecine hospitalière au Montefiore Medical Center dans le Bronx, N.Y. Le Dr Galhorta est instructeur et les Drs Martin, Korcak et Stehlihova sont professeurs adjoints au département de médecine à Albert Einstein.
- Lange RA, Hillis LD. Pratique clinique. Péricardite aiguë. N Engl J Med. 2004;351:2195-2202.
- Zayas R, Anguita M, Torres F, et al. Incidence de l’étiologie spécifique et rôle des méthodes de diagnostic étiologique spécifique de la péricardite aiguë primaire. Am J Cardiol. 1995;75:378-382.
- Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727.
- Imazio M, Demichelis B, Parrini I, et al. Day-hospital treatment of acute pericarditis : a management program for outpatient therapy. J Am Coll Cardiol. 2004;43:1042-1046.
- Bonnefoy E, Godon P, Kirkorian G, et al. Serum cardiac troponin I and ST-segment elevation in patients with acute pericarditis. Eur Heart J. 2000;21:832-836.
- Salisbury AC, Olalla-Gomez C, Rihal CS, et al. Fréquence et facteurs prédictifs de la coronarographie urgente chez les patients atteints de péricardite aiguë. Mayo Clin Proc. 2009;84(1):11-15.
- Imazio M, Cecchi E, Demichelis B, et al. Indicateurs de mauvais pronostic de la péricardite aiguë. Circulation. 2007;115:2739-2744.
- Imazio M, Spodick DH, Brucato A, et al. Diagnostic issues in the clinical management of pericarditis. Int J Clin Pract. 2010;64(10):1384-1392.
- Spodick DH. Péricardite aiguë : concepts et pratique actuels. JAMA. 2003;289:1150-1153.
- Imazio M, Demichelis B, Cecchi E. Troponine cardiaque I dans la péricardite aiguë. J Am Coll Cardiol. 2003;42(12):2144-2148.
- Sagristà Sauleda J, Permanyer Miralda G, Soler Soler J. Diagnostic et gestion des syndromes péricardiques. Rev Esp Cardiol. 2005;58(7):830-841.
- Bruce MA, Spodick DH. Électrocardiogramme atypique dans la péricardite aiguë : caractéristiques et prévalence. J Electrocardiol. 1980;13:61-66.
- Maisch B, Seferovic PM, Ristic AD, et al. Lignes directrices sur le diagnostic et la gestion des maladies péricardiques résumé exécutif ; le groupe de travail sur le diagnostic et la gestion des maladies péricardiques de la Société européenne de cardiologie. Eur Heart J. 2004 ; 25(7):587-610.
- Verhaert D, Gabriel RS, Johnston D, et al. The role of multimodality imaging in the management of pericardial disease. Circ Cardiovasc Imaging. 2010;3:333-343.
- Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928.
- Imazio M, Bobbio M, Cecchi E, et al. La colchicine en plus du traitement conventionnel pour la péricardite aiguë : résultats de l’essai COPE (colchicine for acute pericarditis). Circulation. 2005;112(13):2012-2016.
- Adler Y, Finkelstein Y, Guindo J, et al. Traitement à la colchicine de la péricardite récurrente : une décennie d’expérience. Circulation. 1998;97:2183-185.
- Imazio M, Bobbio M, Cecchi E, et al. Colchicine as first-choice therapy for recurrent pericarditis : results of the colchicine for recurrent pericarditis (CORE) trial. Arch Intern Med. 2005;165:1987-1991.
- Imazio M, Brucato A, Cumetti D, et al. Corticostéroïdes pour la péricardite récurrente : hautes contre faibles doses : une observation non randomisée. Circulation. 2008;118:667-771.