Principaux contributeurs – Jacintha McGahan et Kim Jackson
Introduction
La dysarthrie se rapporte à une catégorie de troubles neurogènes de la parole se distinguant par une anomalie de la force, vitesse, la disponibilité, la stabilité, le ton ou la précision des mouvements nécessaires à la respiration, aux caractéristiques phonatoires, résonatoires, articulatoires ou prosodiques de la création de la parole.
Ces anomalies sont le résultat d’un ou plusieurs problèmes sensorimoteurs, notamment une faiblesse ou une paralysie, une incoordination, des mouvements involontaires ou un tonus musculaire immodéré, décliné ou inconstant. La dysarthrie peut avoir un impact négatif sur la compréhensibilité du discours, le réalisme du discours, ou les deux. Il faut savoir que l’intelligence peut être normale chez certains locuteurs atteints de dysarthrie. La dysarthrie pourrait coexister avec d’autres troubles neurogéniques du langage, de la cognition et de la déglutition.
Mécanisme de l’atteinte / Processus pathologique
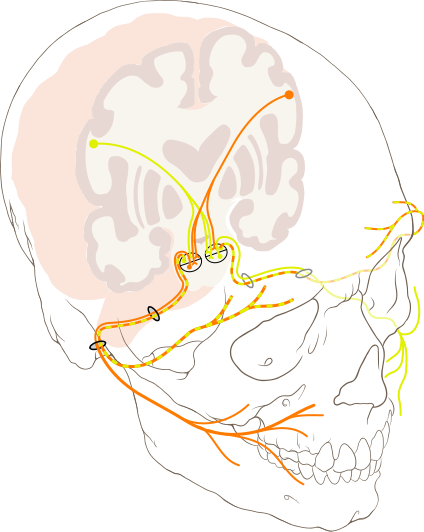
L’atteinte du système nerveux entraîne une hypotonicité des muscles qui créent les sons de la parole. Cela peut avoir un impact sur les muscles d’une ou plusieurs des zones suivantes :
- Visage
- Lèvres
- Langue
- Gorge
- Voies respiratoires supérieures
Les dommages neurologiques qui peuvent entraîner une dysarthrie peuvent provenir de :
- Congénitale : paralysie cérébrale, malformation de Chiari, paralysie suprabulbaire congénitale, syringomyélie, syringobulbie.
- Maladies dégénératives : sclérose latérale amyotrophique (SLA), maladie de Parkinson, paralysie supranucléaire progressive, dégénérescence cérébelleuse, dégénérescence corticobasale, atrophie des systèmes multiples, ataxie de Friedreich, maladie de Huntington, atrophie olivopontocérébelleuse, ataxie spinocérébelleuse, ataxie télangiectasique.
- Maladies démyélinisantes et inflammatoires : sclérose en plaques, encéphalite, Guillain-Barré et maladies auto-immunes associées,méningite, leucoencéphalopathie multifocale.
- Maladies infectieuses : syndrome d’immunodéficience acquise (sida), maladie de Creutzfeldt-Jakob, herpès zoster, encéphalopathie infectieuse, tuberculose du système nerveux central, poliomyélite.
- Maladies néoplasiques : tumeurs du système nerveux central ; tumeurs cérébrales, cérébelleuses ou du tronc cérébral ; dégénérescence cérébelleuse paranéoplasique.
- Autres affections neurologiques : hydrocéphalie, syndrome de Meige, épilepsie myoclonique, neuroacanthocytose, nécrose radique, sarcoïdose, trouble convulsif, syndrome de Tourette, Chorea gravidarum
- Maladies toxiques/métaboliques : alcool, botulisme, intoxication au monoxyde de carbone, myélinolyse centrale pontine, toxicité des métaux lourds ou des produits chimiques, dégénérescence hépatocérébrale, hypothyroïdie, encéphalopathie hypoxique, toxicité du lithium, maladie de Wilson.
- Traumatisme : lésion cérébrale traumatique, encéphalopathie traumatique chronique, traumatisme cervical, traumatisme neurochirurgical/postopératoire, fracture du crâne.
- Maladies vasculaires : accident vasculaire cérébral (hémorragique ou non hémorragique), maladie de Moyamoya, encéphalopathie anoxique ou hypoxique, malformations artério-veineuses.
Incidence et prévalence
- Accident vasculaire cérébral : On estime que 8 à 60 % des patients victimes d’un accident vasculaire cérébral présentent une dysarthrie.
- Lésion cérébrale traumatique : Environ 10 % à 65 % des patients post-lésion cérébrale traumatique présentent une dysarthrie.
- Maladie de Parkinson : On estime que la dysarthrie affecte environ 70 % à 100 % des patients post-maladie de Parkinson.
- Sclérose en plaques : Entre 25 % et 50 % des patients atteints de sclérose en plaques présentent une dysarthrie à un moment ou à un autre de la continuité de leur maladie.
- Sclérose latérale amyotrophique : La dysarthrie peut être observée comme un symptôme initial chez jusqu’à 30% des patients atteints de cette maladie, et relativement tous les patients développent une dysarthrie à des stades ultérieurs.
Présentation clinique
Selon la localisation de l’atteinte neurologique, différents types de dysarthrie ont été décrits ;
- Flaccide : affiliée aux affections du système des motoneurones inférieurs et/ou des muscles, par exemple les atteintes du système nerveux périphérique (SNP). Se caractérise par une difficulté à prononcer les consonnes.
- Spastique : affilié à des maladies bilatérales du système des neurones moteurs supérieurs. Les patients peuvent avoir des problèmes d’élocution aux côtés d’une faiblesse musculaire et de réflexes anormaux.
- Ataxique : affilié à des affections de l’unité de contrôle cérébelleuse. Symptômes de troubles de l’élocution et de manque de coordination.
- Hypokinétique : affilié à une infirmité de l’unité de contrôle des ganglions de la base, comme l’insulte causée par des maladies neurodégénératives, telles que la maladie de Parkinson et la maladie de Huntington. Se présente sous la forme d’une voix calme, haletante ou monotone, d’une difficulté à initier des phrases, d’un bégaiement ou d’un trouble de l’élocution, de difficultés à prononcer les consonnes, d’une rigidité ou d’un manque de mouvement au niveau du visage et du cou, d’une difficulté à avaler pouvant entraîner de la bave et de tremblements ou de spasmes musculaires.
- Hyperkinétique : affilié à une affection de l’unité de contrôle des ganglions de la base. Les symptômes comprennent une élocution difficile ou lente, une voix tremblante, un essoufflement ou une fatigue en parlant, des spasmes et des tremblements musculaires, des mouvements involontaires de contraction ou d’agitation ou un tonus musculaire atypique.
- Motoneurone supérieur unilatéral : affilié à des troubles unilatéraux du système des motoneurones supérieurs
- Mixte : mélange varié de types de dysarthrie (par exemple spastique-ataxique ; flasque-spastique)
- Indéterminé : les caractéristiques observées sont conformes à une dysarthrie mais ne se placent pas clairement dans l’un des types de dysarthrie identifiés.
Procédures de diagnostic
Les physiothérapeutes traitant des patients atteints d’affections de type neurogène, peuvent aider au dépistage de la dysarthrie. Ce dépistage n’est pas nécessaire pour donner un diagnostic ou une narration spécifique de la sévérité et des caractéristiques des déficits de la parole affiliés à la dysarthrie mais, plutôt, souligne la nécessité d’une évaluation supplémentaire. L’évaluation des patients présentant une suspicion de dysarthrie doit être effectuée par un orthophoniste.
Mesures objectives qu’un physiothérapeute pourrait évaluer et qui sont incluses comme composante de l’examen non vocal;
- Réalisation d’un examen des nerfs crâniens (CN V, VII, IX, X, XI, XII) – pour examiner la fonction et la symétrie du visage, de la bouche, du vélopharynx et du larynx
- Observation du tonus musculaire du visage et du cou, au repos et pendant les activités non vocales.
Mesures des résultats
- Tests PATA et PATAKA : On demande aux patients de dire la phrase bisyllabique « PATA » ou « PATAKA » le plus grand nombre de fois possible dans un temps défini, par exemple PATA 10 secondes et PATAKA pendant 15 secondes.
- Examen de la motricité orale : Une partie de l’examen de diagnostic de l’aphasie de Boston comprend des articulations répétées de mots spécifiques et des mouvements moteurs répétés marqués comme le total de règles catégorielles spécifiques.
- Test d’évaluation de l’intelligibilité de la parole dysarthrique (SIDA) : Implique un vocabulaire standardisé d’échantillons de parole de patients est enregistré et ensuite évalué pour l’intelligibilité.
- Tâche de description d’images de vol de biscuits de l’examen d’aphasie de Boston : Il est demandé à un patient de détailler la scène d’une image d’un enfant prenant un cookie. Un score est donné comme le total de mots intelligibles dans une période de 2 minutes.
Gestion / Interventions
Les orthophonistes (SLT) utilisent une gamme d’interventions dans leur traitement de la dysarthrie, incluant des méthodes comportementales et compensatoires, l’entraînement des partenaires de conversation, le conseil et la supplémentation de la parole. Les exercices de la langue et des lèvres sont couramment utilisés dans le traitement de la dysarthrie, pour augmenter les niveaux de tension, d’endurance et de puissance des muscles faibles. Ces exercices, connus sous le nom d’exercices du mécanisme de la parole ou d’exercices oromoteurs non vocaux (NSOMEx), ont une longue histoire dans le traitement de la dysarthrie. Malgré l’utilisation fréquente des NSOMExs, leur application continue n’est pas soutenue par des preuves solides d’amélioration de la parole et est souvent en contradiction avec les conjectures actuelles des experts.
Les traitements supplémentaires qui ciblent directement les sous-systèmes de production de la parole incluent ceux qui ont un impact sur la respiration et où les physiothérapeutes peuvent aider à la réhabilitation de la dysarthrie;
- Ajustements posturaux, tels que s’asseoir en position verticale pour améliorer le soutien de la respiration pour la parole.
- Inhaler profondément avant le début de la vocalisation de la parole, nommée inhalation préparatoire.
- Utilisation de groupes respiratoires optimaux lors de la parole, donc pour chaque respiration, ne prononcer que le nombre de mots qui peuvent être créés avec aisance.
- Utiliser l’entraînement de la force des muscles expiratoires pour développer la force des muscles expiratoires. Le patient souffle dans un appareil pressurisé avec un effort suffisant pour passer un seuil prédéfini.
- Utiliser l’entraînement de la force des muscles inspiratoires pour développer la force des muscles inspiratoires afin de permettre de meilleures inhalations prolongées ou répétées. Le patient utilise un instrument manuel qui est réglé pour nécessiter une pression inspiratoire minimale pour que l’inspiration se poursuive.
- Utiliser des exercices de prolongation maximale des voyelles pour améliorer la longueur et le volume de la parole.
- Utiliser des exercices d’expiration contrôlée, où l’air est expiré lentement sur une période pour améliorer le contrôle de l’expiration pour parler.
- Utiliser des exercices non vocaux pour améliorer la pression d’air sous-glottique et l’assistance respiratoire, par exemple, souffler dans un manomètre en verre à eau.
L’entraînement de la force des muscles respiratoires a été démontré comme étant efficace dans le traitement de la dysarthrie. Un récent ECR prospectif qui visait à étudier l’efficacité d’un entraînement combiné des muscles respiratoires inspiratoires et expiratoires (RMT) en ce qui concerne la fonction de déglutition, la fonction pulmonaire, la performance fonctionnelle et la dysarthrie chez les patients post-AVC le démontre. Cette étude a conclu qu’un entraînement combiné des muscles respiratoires inspiratoire et expiratoire de 6 semaines est un complément efficace à la thérapie des patients ayant subi un AVC pour améliorer le niveau de fatigue, la force des muscles respiratoires, le volume pulmonaire, le débit respiratoire et la dysarthrie. En comparaison, une étude moins récente a examiné l’effet de l’entraînement de la force musculaire expiratoire (EMST) sur la production vocale, la dysarthrie et les problèmes de qualité de vie liés à la voix chez les patients atteints de sclérose en plaques (SPM). Cette étude a conclu que l’EMST améliorait la force musculaire expiratoire mais ne modifiait pas statistiquement les éléments objectifs et subjectifs de la production de la voix/de la parole chez les personnes atteintes de sclérose en plaques. Cependant, cette étude ultérieure a examiné l’effet de l’entraînement des muscles expiratoires uniquement sur les résultats, alors que l’ECR plus récent a examiné l’entraînement combiné des muscles inspiratoires et expiratoires.
Diagnostic différentiel
Divers types de dysarthrie, par exemple, ataxique, hyperkinétique et unilatérale du motoneurone supérieur peuvent partager certaines caractéristiques avec l’Apraxie de la parole et peuvent être difficiles à différencier. Une comparaison est la présence ou l’absence de faiblesse musculaire ou de spasticité. L’apraxie de la parole ne s’accompagne pas d’une faiblesse musculaire ou d’une spasticité, à moins qu’il n’y ait une dysarthrie concomitante.
L’aphasie a un impact sur le discernement et l’expression du langage, tant à l’oral qu’à l’écrit ; la dysarthrie n’a un impact que sur la création de la parole. Par conséquent, l’évaluation de l’expression du langage écrit en conjonction avec l’évaluation de la compréhension du langage écrit peut être justifiée pour poser un diagnostic concluant.
Enfin, les orthophonistes évalueront l’effet de la culture et des composantes linguistiques sur la manière de communiquer du patient et les ramifications possibles de l’affection sur la fonction. Les diversifications dans le dialecte doivent être prises en compte avant de marquer la linguistique en erreur, car elles peuvent ne pas avoir fait partie du langage parlé ou du dialecte du patient initialement à la blessure ou à la maladie.
Ressources
American Speech-Language-Hearing Association
- 1.0 1.1 1.2 Duffy JR. Troubles moteurs de la parole : Substrates, Differential Diagnosis, and Management, 3rd edn. Louis, MO : Elsevier, Mosby. 2013.
- 2.0 2.1 2.2 2.3 2.4 2.5 2.6 American Speech-Language-Hearing Association. La dysarthrie chez l’adulte. Disponible sur : https://www.asha.org/PRPSpecificTopic.aspx?folderid=8589943481§ion=Overview .
- Nouvelles médicales aujourd’hui. Ce qu’il faut savoir sur la dysarthrie. Disponible à partir de : https://www.medicalnewstoday.com/articles/327362 .
- Clark HM, Solomon NP. Le tonus musculaire et l’orthophoniste : Définitions, neurophysiologie, évaluation et interventions. Perspectives sur la déglutition et les troubles de la déglutition (dysphagie). 2012 Mar;21(1):9-14.
- Université de Leicester. Examen des nerfs crâniens – Démonstration. Disponible sur : https://www.youtube.com/watch?v=jdaq-Ecz7Co
- Singh A, Epstein E, Myers LM, Farmer JM, Lynch DR. Mesures cliniques de la dysarthrie dans l’ataxie de Friedreich. Troubles du mouvement. 15 janvier 2010;25(1):108-11.
- 7,0 7,1 7,2 MacKenzie C, Muir M, Allen C, Jensen A. Non-speech oro-motor exercises in post-stroke dysarthria intervention : a randomized feasibility trial. International journal of language & communication disorders. 2014 Sep;49(5):602-17.
- Hustad KC, Weismer G. Interventions pour améliorer l’intelligibilité et le succès communicatif des locuteurs atteints de dysarthrie. Troubles moteurs de la parole. 2007:217-28.
- . Modèle vidéo : exercices de motricité orale pour l’orthophonie. Disponible sur : https://www.youtube.com/watch?v=WgXwVlEi2JY
- 10.0 10.1 Liaw MY, Hsu CH, Leong CP, Liao CY, Wang LY, Lu CH, Lin MC. Entraînement des muscles respiratoires chez les patients victimes d’un AVC présentant une faiblesse des muscles respiratoires, une dysphagie et une dysarthrie – un essai prospectif randomisé. Médecine. 2020 Mar 1;99(10):e19337.
- Chiara T, Martin D, Sapienza C. Entraînement de la force musculaire expiratoire : résultats de la production de la parole chez les patients atteints de sclérose en plaques. Neuro-réhabilitation et réparation neurale. 2007 May;21(3):239-49.
- Bislick L, McNeil M, Spencer KA, Yorkston K, Kendall DL. La nature de la cohérence des erreurs chez les personnes atteintes d’apraxie acquise de la parole et d’aphasie. American Journal of Speech-Language Pathology. 2017 Jun 22;26(2S):611-30.