Rédacteur initial – Rachael Lowe
Principaux contributeurs – Francky Petit, Rachael Lowe, Kim Jackson, Nick Libotton et Evan Thomas
Définition/Description
Le test de l’artère vertébrale (VAT) est utilisé en physiothérapie pour tester le flux sanguin de l’artère vertébrale vers le cerveau, à la recherche de symptômes d’insuffisance et de maladie de l’artère vertébrale.
La manœuvre de test provoque une réduction de la lumière au niveau de la troisième division de l’artère vertébrale, entraînant une diminution du débit sanguin de la VA intracrânienne du côté controlatéral. Elle provoque une ischémie due à une perte de sang dans le pons et le bulbe rachidien du cerveau. Il en résulte des vertiges, des nausées, une syncope, une dysarthrie, une dysphagie et des troubles de l’audition ou de la vision, une parésie ou une paralysie des patients atteints d’insuffisance vertébrobasilaire (IVB).
Anatomie cliniquement pertinente
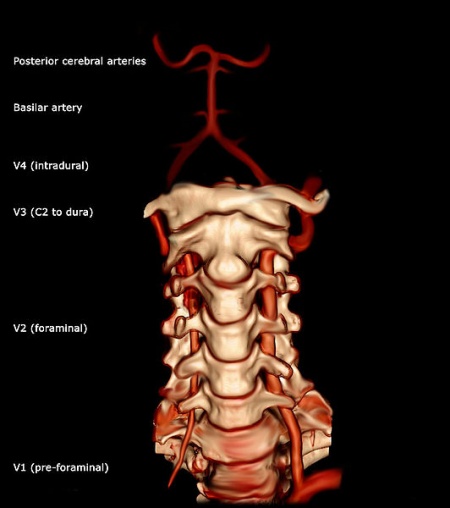
L’artère vertébrale est une artère majeure du cou. Elle se ramifie à partir de l’artère sous-clavière, où elle naît de la partie postérosupérieure de l’artère sous-clavière. Elle monte en pensant aux foramina des processus transverses de la sixième vertèbre cervicale. Puis, elle s’enroule derrière le processus articulaire supérieur de l’atlas. Elle pénètre dans le crâne par le foramen magnum où elle s’unit à l’artère vertébrale opposée pour former l’artère basilaire (au bord inférieur du pons).
L’artère vertébrale peut être divisée en quatre divisions : La première division passe en postéro-crânien entre le longus colli et le m. scalenus anterior. La première division est également appelée « division pré-foraminale ». La deuxième division s’étend crânialement à travers les foramina dans les processus transversaux cervicaux des vertèbres cervicales C2. La deuxième division est également appelée « division foraminale ». La troisième division est définie comme la partie qui s’élève à partir de C2. Elle naît de ce dernier foramen sur le côté médial du rectus capitis lateralis, et s’incurve derrière le processus articulaire supérieur de l’atlas. Elle s’insère ensuite dans le sillon de la face supérieure de l’arc postérieur de l’atlas et pénètre dans le canal vertébral en passant sous la membrane atlanto-occipitale postérieure. La quatrième partie perce la dure-mère et s’incline en médial devant le bulbe rachidien.
Objectif
L’examen de l’artère vertébrale sert à tester le débit sanguin de l’artère vertébrale, à la recherche de symptômes d’insuffisance de l’artère vertébrale.
Une réduction du débit sanguin peut entraîner un accident ischémique transitoire (AIT), signe critique d’un accident vasculaire cérébral imminent. Cela pourrait signifier que, si la maladie n’est pas rapidement diagnostiquée, il y a un risque de manquer l’opportunité de prévenir une invalidité permanente ou même la mort ou si la colonne cervicale est placée dans une position compromettante, leur risque est de causer une invalidité permanente ou même la mort.
Selon Johnston et al, le risque d’AVC à 90 jours après un accident ischémique transitoire a été estimé à environ 10%. 50 % de ces accidents vasculaires cérébraux surviennent dans les deux premiers jours suivant un AIT. Il est donc important d’envoyer une personne dont le test est positif à l’hôpital, où elle pourra être examinée plus en détail. L’AIT est souvent diagnostiqué à tort comme une migraine, une crise d’épilepsie, une neuropathie périphérique ou une anxiété.
Technique
L’amplitude active du mouvement de la colonne cervicale est généralement effectuée avant l’évaluation passive.
- Placez le patient en décubitus dorsal et effectuez une extension passive et une flexion latérale de la tête et du cou.
- Effectuer une rotation passive du cou vers le même côté et la maintenir pendant environ 30 secondes.
- Répétez le test avec un mouvement de la tête vers le côté opposé.
- Le test est considéré comme positif s’il y a chute des bras, perte d’équilibre ou pronation des mains ; un résultat positif indique une diminution de l’apport sanguin au cerveau.
Modification :
- Rotation maximale de la tête opposée au côté testé et maintien de la position pendant 10 secondes
- Retour au neutre pendant 10 secondes
- Extension de la tête pendant 10 secondes
- Retour au neutre pendant 10 secondes
- Extension et rotation maximale de la tête (contre le côté opposé testé) pendant 10 secondes
- Les symptômes positifs comprennent (les 5 D) vertiges, diplopie, dysarthrie, dysphagie, crises de goutte, nausées et vomissements, changements sensoriels, nystagmus, etc.
Vous trouverez ci-dessous un test alternatif de l’artère vertébrale, qui peut être utilisé dans certains contextes. Par exemple, dans l’évaluation d’une personne soupçonnée d’avoir un VPPB.
Evidence
Le test est couramment utilisé depuis plus de 30 ans. La réduction de la lumière a été rapportée par de nombreux auteurs, mais beaucoup de ces études ne sont pas suffisantes en raison du manque de bons échantillons de personnes en bonne santé et de patients atteints d’IAV sur une large gamme d’âge. Une étude sur le test de l’artère vertébrale et le diagnostic différentiel chez les patients souffrant de vertiges a également conclu que la VAT n’a pas été validée de manière cohérente en tant que test clinique pour le VBI.
Il y a également beaucoup d’incohérences dans la littérature actuelle. La revue de Mitchell et al a constaté que, sur les vingt études qu’elle a examinées, quatre études ont mesuré le flux sanguin dans la partie transversale de la VA (première division), onze dans la deuxième division, aucune dans la troisième division et cinq dans la quatrième division. Dans 7 des 20 études, aucune perte de flux sanguin n’a été constatée dans la VAI. En raison de l’incohérence de la littérature, il y aura des résultats faux positifs/négatifs du flux sanguin dans la rotation de la colonne cervicale. Ainsi, les résultats controversés dans la littérature d’aujourd’hui ne peuvent pas être utilisés pour guider la pratique fondée sur des preuves, sauf pour soutenir la nécessité d’une prudence éduquée et de l’autorité dans le dépistage pré-traitement et le traitement des patients.
Côté et al dit que la valeur prédictive positive de ce test (la proportion de sujets avec un test positif qui sont correctement diagnostiqués) est de 0%, et la valeur prédictive négative de ce test varie de 63% à 97%. Le test ne s’est pas avéré suffisamment valide pour détecter une réduction du flux sanguin dans l’AV. Par conséquent, la valeur de ce test est discutable.
Importance clinique
Les physiothérapeutes doivent être conscients des points suivants en ce qui concerne l’utilisation des tests de provocation pour le VBI :
- Les tests eux-mêmes sont provocateurs et comportent donc un certain risque inhérent. Cependant, s’ils sont sélectionnés de manière appropriée et réalisés avec soin (y compris uniquement au point initial de provocation des symptômes), tout risque potentiel pour le patient sera minimisé. La provocation de symptômes ou de signes pendant les tests doit alerter le physiothérapeute sur la nécessité d’une attention particulière dans la sélection des procédures d’examen et de traitement.
- Les tests recommandés sont les procédures les plus valides pour déterminer la présence d’une VBI et l’adéquation de la circulation collatérale identifiées dans la littérature à ce jour. Bien que les tests aient donné des résultats mitigés en ce qui concerne les modifications du débit sanguin artériel vertébrobasilaire dans les études expérimentales, il semble que la rotation en bout de course soit la position cervicale la plus sensible. Des recherches récentes ont également identifié des modifications du flux sanguin dans la position de manipulation simulée.
- Il n’existe pas de méthode clinique simple pour tester l’état intrinsèque de l’artère vertébrale et les physiothérapeutes doivent en être conscients lorsqu’ils examinent ou traitent la colonne cervicale. Les tests recommandés ne permettront pas d’identifier tous les patients à risque de subir un événement indésirable suite à une manipulation ou une mobilisation cervicale.
- Le VAT est recommandé pour évaluer la tolérance positionnelle cervicale. Si le test est positif, le patient doit être orienté vers d’autres tests diagnostiques afin d’exclure un VBI.
Si un patient a un résultat positif au test de l’artère vertébrale, il peut avoir une insuffisance vertébrobasilaire (IVB), mais s’il a un résultat négatif à ce test, vous NE POUVEZ PAS exclure une insuffisance vertébrobasilaire.
Ressources
- Cadre international pour l’examen de la région cervicale en vue d’une potentielle dysfonction artérielle cervicale avant une intervention de thérapie manuelle orthopédique
- Directives cliniques pour l’évaluation de l’insuffisance vertébrobasilaire dans la gestion des troubles du rachis cervical.
Présentations
 |
Meilleures preuves actuelles : VBI et manipulation cervicale
Cette présentation, créée par Kahn Nirschi dans le cadre du Fellowship OMPT, traite des meilleures preuves actuelles concernant l’insuffisance cervicale vertébrale et la manipulation cervicale. Voir la présentation |
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Jeanette Mitchell ; Insonation Doppler des changements de flux sanguin de l’artère vertébrale associés à la rotation de la colonne cervicale : Implications pour les thérapeutes manuels ; Physiotherapy Theory and Practice ; 2007 ; 23(6):303-313
- 2.0 2.1 2.2 2.3 2.4 R. Grant ; Vertebral Artery Testing – the Australian Association protocol after 6 years ; Manual Therapy ; 1996 ; 1 ; 149-153
- 3.0 3.1 3.2 3.3 3.4 3.5 Jeanette A. Mitchell ; Changes in vertebral artery flow following normal rotation of the cervical spine ; Journal of Manipulative and Physiological Therapeutics ; 347-351, 2002
- 4.0 4.1 Jeanette A. Mitchell ; Is cervical spine rotation, as used in the standard vertebrobasilar insufficiency test, associated with a measureable change in intracranial vertebral artery blood flow? ; Manual Therapy ; 2004 ; 9 ; 220-227
- 5.0 5.1 5.2 5.3 5.4 5.5 http://education.yahoo.com/reference/gray/subjects/subject/148
- 6.0 6.1 6.2 http://home.comcast.net/~wnor/lesson5.htm
- Albers GW, Caplan LR, Easton JD, Fayad PB, Mohr JP, Saver JL, et al. ; Transient ischemic attack-proposal for a new definition ; N Engl J Med. 2002;347:1713-6.
- 8,0 8,1 Hiroaki Naritomi, MD ; Fumihiko Sakai, MD ; John Stirling Meyer, MD ; fckLRPathogenèse des accidents ischémiques transitoires dans le système artériel vertébrobasilaire ; Arch Neurol. 1979;36(3):121-128.
- Johnston CS, Gress DR, Browner WS, Sidney S. Pronostic à court terme après un diagnostic d’AIT dans un service d’urgence. JAMA. 2000;284:2901-6.
- 10.0 10.1 Magee DJ. Évaluation physique orthopédique. Elsevier Health Sciences ; 2013
- 11.0 11.1 Alshahrani A, Johnson EG, Cordett TK. Test de l’artère vertébrale et diagnostic différentiel chez les patients étourdis. Phys Ther Rehabil. 2014 Jun 5;1(1).
- Cote P, Kreitz BG, Cassidy JD, Thiel H. La validité du test d’extension-rotation comme procédure de dépistage clinique avant la manipulation du cou : une analyse secondaire. Journal of Manipulative and Physiological Therapeutics. 1996;19(3):159-64.
- Rivett D, Shirley D, Magarey M, Refshauge K. Directives cliniques pour l’évaluation de l’insuffisance vertébrobasilaire dans la gestion des troubles de la colonne cervicale. Association australienne de physiothérapie. 2006.