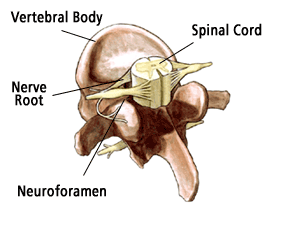
Une cause fréquente de douleurs cervicales, en particulier chez les patients âgés, est la sténose cervicale. La sténose cervicale est un rétrécissement du canal rachidien dans la région du cou ou la partie supérieure de la colonne vertébrale. Ce rétrécissement exerce une pression sur la moelle épinière. Si certains patients naissent avec ce rétrécissement, la plupart des cas de sténose cervicale surviennent chez des patients de plus de 50 ans et sont le résultat du vieillissement et de « l’usure » de la colonne vertébrale.
De nombreux patients atteints de sténose cervicale ont des antécédents de blessure ou de traumatisme au niveau du cou, cependant, ce traumatisme peut avoir eu lieu de nombreux mois, voire des années avant l’apparition des symptômes de la sténose.
Symptômes
Les symptômes de la sténose spinale cervicale peuvent inclure les éléments suivants :
- Douleur au cou ; pas toujours sévère.
- Douleurs, faiblesse ou engourdissement des épaules, des bras et des jambes.
- Galaderie des mains.
- Dérèglements de la démarche et de l’équilibre.
- Sensations de brûlure, picotements et fourmillements dans l’extrémité concernée, comme le bras ou la jambe.
- Dans les cas graves, des problèmes de vessie et d’intestin.
- Bien que rares, les cas graves peuvent également entraîner une perte de fonction importante, voire une paraplégie.
Diagnostic
Un bon traitement de la sténose spinale cervicale repose toujours sur un diagnostic précis. Le processus de diagnostic complet comprend :
Analyse médicale
Votre médecin vous parlera de vos symptômes, de leur gravité et des traitements que vous avez déjà essayés.
Examen physique
Vous serez soigneusement examiné pour détecter les limitations de mouvement, les problèmes d’équilibre et la douleur. Au cours de cet examen, le médecin recherchera également une perte de réflexes dans les extrémités, une faiblesse musculaire, une perte de sensation ou d’autres signes de lésions de la moelle épinière.
Tests diagnostiques
Généralement, les médecins commencent par des radiographies simples, qui leur permettent d’écarter d’autres problèmes tels que des tumeurs et des infections. Le scanner et l’IRM donnent des vues en trois dimensions de la colonne cervicale et peuvent aider à détecter les ostéophytes (excroissances osseuses) et les hernies discales. Les médecins ont parfois recours à un myélogramme. Il s’agit d’un test qui consiste à injecter un liquide de contraste dans la colonne vertébrale pour montrer où se produit la pression sur la moelle épinière.
Traitement non – opératoire
La plupart des cas de sténose vertébrale cervicale sont traités avec succès par des techniques non chirurgicales telles que des médicaments contre la douleur et des anti-inflammatoires. Selon l’étendue de l’atteinte nerveuse, certains patients peuvent avoir besoin de restreindre temporairement leurs activités et de porter un collier cervical ou une minerve pendant un certain temps. Toutefois, la plupart des patients n’ont besoin de se reposer que pendant une courte période. Des exercices de kinésithérapie seront également prescrits pour aider à renforcer et à stabiliser le cou ainsi qu’à développer l’endurance et à augmenter la flexibilité.
Traitement chirurgical
Si les mesures non chirurgicales ne fonctionnent pas, votre médecin peut recommander une intervention chirurgicale pour traiter votre sténose spinale cervicale. Il existe un certain nombre de techniques chirurgicales qui peuvent être utilisées pour traiter cette affection. L’objectif de chacun de ces traitements de décompression chirurgicale est d’élargir le canal rachidien et de soulager la pression sur la moelle épinière en retirant ou en coupant ce qui provoque la compression. Cependant, comme toutes les interventions chirurgicales comportent un certain risque, votre médecin discutera avec vous de toutes vos options avant de décider de l’intervention qui vous convient le mieux.
L’intervention chirurgicale la plus courante pour la sténose cervicale s’appelle une laminectomie décompressive au cours de laquelle les lamelles (toit) des vertèbres sont retirées, créant ainsi plus d’espace dans le canal rachidien pour les nerfs. Si seule une partie des lamelles doit être retirée, on parle de laminotomie.
Votre chirurgien peut également envisager de réaliser une laminoplastie postérieure. Cette technique permet de conserver la stabilité de la colonne vertébrale tout en élargissant le canal rachidien.
S’il y a des disques herniés ou bombés, ceux-ci peuvent également être retirés (on parle alors de discectomie) pour augmenter l’espace du canal. Parfois, le foramen (la zone où les racines nerveuses sortent du canal rachidien) doit également être élargi. Cette procédure est appelée foraminotomie.
Pour les patients qui ont besoin d’une réparation chirurgicale sur plus d’un niveau ou qui présentent une instabilité vertébrale importante, une fusion vertébrale peut être effectuée en plus de la chirurgie de décompression. Il s’agit de prélever un petit morceau d’os (généralement de la hanche) et de le greffer sur la colonne vertébrale. Un matériel vertébral (appelé instrumentation), tel que des plaques et des vis, est utilisé pour soutenir la colonne vertébrale et assurer une stabilité supplémentaire. Dans la plupart des cas, nous pouvons déterminer à l’avance si une chirurgie de fusion est nécessaire. Si c’est le cas, nous en discuterons avec vous afin que vous soyez conscient de ce qui est fait.
Récupération
La plupart des patients peuvent commencer à sortir du lit le jour même de la chirurgie ! L’activité est progressivement augmentée et les patients sont généralement en mesure de rentrer chez eux quelques jours après leur intervention, en fonction de l’étendue de la chirurgie. Comme pour la plupart des interventions chirurgicales, il y aura une certaine douleur après l’intervention. Toutefois, les médecins disposent d’analgésiques qui vous aideront à rester à l’aise. Les médecins d’aujourd’hui prennent la gestion de la douleur très au sérieux!
À la maison, vous devrez continuer à vous reposer. Vous recevrez des instructions sur la façon d’augmenter progressivement votre activité. Il se peut que vous ayez encore besoin de prendre les médicaments contre la douleur pendant un certain temps. Cependant, la douleur et la gêne devraient commencer à diminuer dans la semaine ou les deux semaines suivant l’opération. D’autres techniques pour réduire la douleur et augmenter la flexibilité seront discutées avec vous avant votre départ pour la maison. Le moment où vous pourrez reprendre le travail et d’autres activités telles que le sport et la conduite automobile sera également discuté avec vous par votre médecin.