Bevezetés
A hasnyálmirigyrákra jellemzően a hasnyálmirigy ductalis carcinomája utal, amely a primer hasnyálmirigy rosszindulatú daganatok 90%-át teszi ki. A fennmaradó számot exokrin tumorokra (mint például a hasnyálmirigy cisztás karcinóma) és endokrin tumorokra (amelyek a hasnyálmirigy szigetsejtjeiből származnak) lehet osztani.
A hasnyálmirigyrák magas halálozási aránnyal rendelkezik, az Egyesült Királyságban a 4. leggyakoribb rákos halálok. 40 éves kor alatt ritka, az esetek 80%-a 60-80 éves kor között fordul elő. Ritkán diagnosztizálják elég korán a gyógyító kezeléshez.
Ebben a cikkben a hasnyálmirigyrákos beteg kockázati tényezőit, kivizsgálását és kezelését tekintjük át.
Patofiziológia
A hasnyálmirigyrák leggyakoribb típusa a ductalis carcinoma (az elsődleges hasnyálmirigy rosszindulatú daganatok 90%-a). Más, ritkább formák közé tartoznak a cisztás daganatok, az ampulláris sejtes daganatok és a szigetsejtes daganatok, amelyek gyakran sokkal jobb prognózissal rendelkeznek.
A rák terjedése során a helyi struktúrák közvetlen inváziója jellemzően a lépet, a haránt vastagbelet és a mellékveséket érinti. A nyirokmetasztázis jellemzően a regionális nyirokcsomókat, a májat, a tüdőt és a hashártyát érinti. A diagnózis felállításakor gyakori az áttétképződés.
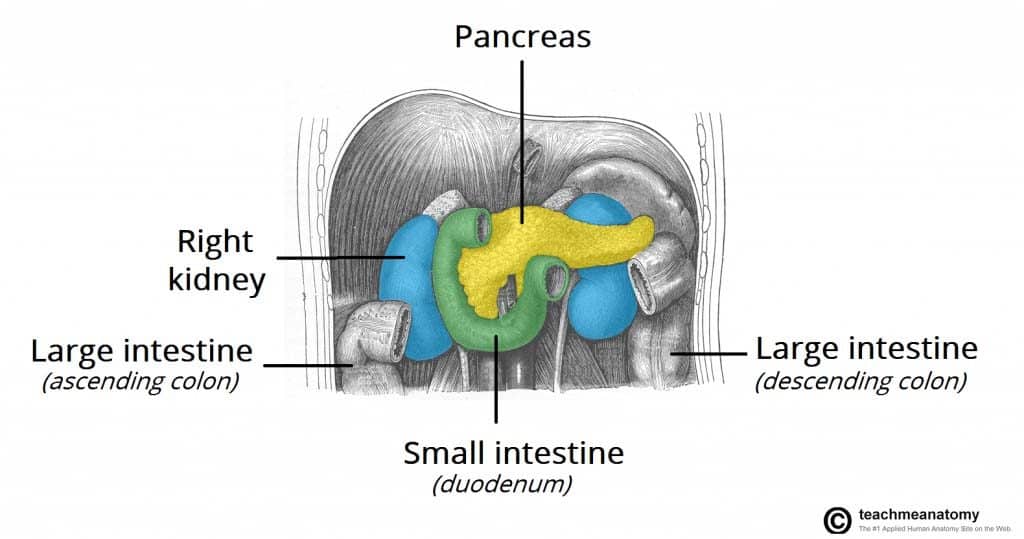 1. ábra – A hasnyálmirigyrák közvetlenül átterjedhet a környező struktúrákra, például a lépre, a haránt vastagbélre és a mellékvesére.
1. ábra – A hasnyálmirigyrák közvetlenül átterjedhet a környező struktúrákra, például a lépre, a haránt vastagbélre és a mellékvesére.Rizikótényezők
A hasnyálmirigy karcinóma kialakulásának kevés egyértelmű kockázati tényezője van. Az azonosított tényezők közé tartozik a dohányzás és a krónikus hasnyálmirigy-gyulladás. Lehet örökletes elem is, mivel a betegek 7%-ánál a családban előfordult a betegség.
A késői diabetes mellitus további kockázati tényező. Az >50 éves korban diagnosztizált cukorbetegeknél 8x nagyobb a hasnyálmirigyrák kialakulásának kockázata a következő három évben, mint az átlagpopulációban.
Klinikai megjelenés
A hasnyálmirigyrák esetek kb. 80%-a a diagnózis felállításakor nem operálható, ami a késői és gyakran homályos és nem specifikus megjelenésről tanúskodik.
A specifikus klinikai jellemzők* a daganat helyétől függhetnek:
- Obstruktív sárgaság – a közös epevezeték összenyomódása miatt (az esetek 90%-ában jelen van a diagnózis felállításakor), jellemzően fájdalommentes
- Fogyás – a daganat metabolikus hatásai miatt, vagy másodlagos exokrin diszfunkció miatt
- Hasi fájdalom (nem specifikus) – a plexus coeliacus inváziója miatt vagy másodlagos pancreatitis miatt
Kevésbé gyakori megjelenési formák közé tartozik az akut pancreatitis vagy a thrombophlebitis migrans (visszatérő migráló felületes tromboflebitis, amelyet paraneoplasztikus hiperkoagulációs állapot okoz).
*A hasnyálmirigy farkának daganatai alattomos lefolyásúak, és gyakran csak késői stádiumban jelentkeznek tünetekkel
A vizsgálat során a betegek kachektikusnak, alultápláltnak és sárgának tűnhetnek. Tapintásra hasi tömeg tapintható az epigasztrikus régióban, valamint megnagyobbodott epehólyag (Courvoisier-törvény szerint)
Courvoisier-törvény
A Courvoisier-törvény szerint sárgaság és megnagyobbodott/tapintható epehólyag jelenlétében, az epeutak vagy a hasnyálmirigy rosszindulatú daganatára kell erősen gyanakodni, mivel az ok valószínűleg nem az epekő.
Ez a jel akkor lehet jelen, ha az elzáró daganat distalisan helyezkedik el a hólyagcsőhöz képest. A valóságban a hasnyálmirigyrákos betegek kevesebb mint 25%-ánál fordul elő megnagyobbodott epehólyag.
Differenciáldiagnózis
A hasnyálmirigyrák gyakran homályos, nem specifikus tünetekkel jelentkezik. A differenciáldiagnózisok széleskörűek és magukban foglalják a következőket:
- Obstruktív sárgaság okai – epekőbetegség, cholangiocarcinoma, jóindulatú epehólyagszűkület
- Epigasztrikus hasi fájdalom okai – epekő, peptikus fekélybetegség, gyomorkarcinóma, akut koronária szindróma
Vizsgálatok
Laborvizsgálatok
Minden hasnyálmirigyrák gyanúja esetén indokolt a kezdeti vérvizsgálat, beleértve az FBC-t (vérszegénység vagy trombocitopénia) és az LFT-ket (emelkedett bilirubin, alkalikus foszfatáz és gamma-GT, ami obstruktív sárgasági képet mutat).
ACA19-9 a hasnyálmirigyrák nagy érzékenységű és specifitású tumormarkere, szerepe azonban inkább a kezelésre adott válasz értékelésében van, mint a kezdeti diagnózisban.
Képalkotás
A hasnyálmirigyrák kezdeti képalkotása általában hasi ultrahangvizsgálat, amely hasnyálmirigymasszát vagy tágult epeutakat mutathat (valamint nagyon késői stádiumú betegség esetén lehetséges májáttéteket és asciteszt).
A CT-képalkotás (hasnyálmirigyrák protokollt alkalmazva, 2. ábra) a diagnózis szempontjából a legfontosabb vizsgálat, de prognosztikai szempontból is a leginformatívabb, mivel a betegség progresszióját stádiumba lehet vele állítani. A hasnyálmirigyrák diagnosztizálása után a stádiummeghatározás céljából további mellkas-hasüreg-medence CT-vizsgálatra lesz szükség; PET-CT-vizsgálat indokolt lehet azoknál, akiknél a CT-n lokalizált a betegség, és akik rákkezelésben fognak részesülni
Az endoszkópos ultrahang (EUS) ezt követően a finom tűs aspirációs biopszia irányítására használható az elváltozás szövettani értékelése érdekében, ha a diagnózis még mindig nem egyértelmű. Az ERCP az elváltozáshoz biopszia vagy citológia céljából való hozzáférésre is használható, ha az megfelelő helyen van*.
*Az epeúti ecsetelés citológia céljából, ha az ERCP-t az epeúti elzáródás feloldására használják, és nincs szöveti diagnózis.
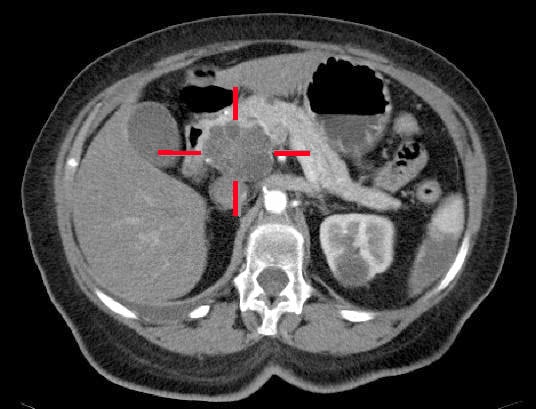 2. ábra – A hasnyálmirigy fejében elhelyezkedő, CT-vizsgálaton azonosított adenokarcinóma
2. ábra – A hasnyálmirigy fejében elhelyezkedő, CT-vizsgálaton azonosított adenokarcinómakezelés
műtét
Az egyetlen kuratív kezelési lehetőség jelenleg a radikális reszekció:
- A hasnyálmirigy fejének daganatai esetén a leggyakoribb gyógyító szándékú műtét a pancreaticoduodenectomia, más néven Whipple-műtét
- A hasnyálmirigy testének vagy a hasnyálmirigy farkának daganatai esetén bizonyos esetekben megkísérelhető a pyloruskímélő reszekció
- , gyakran végezhető disztális pancreatectomia
A műtét abszolút ellenjavallatai közé tartoznak a peritoneális, máj- és távoli áttétek. Ezen eljárásokhoz magas morbiditás társul (akár 40%), és a specifikus szövődmények közé tartozik a hasnyálmirigy-sipoly kialakulása, a késleltetett gyomorürülés és a hasnyálmirigy-elégtelenség.
Egy Cochrane-áttekintés szerint a hasnyálmirigyreszekció növeli a túlélést és csökkenti a költségeket a palliatív kezelésekhez képest a helyileg előrehaladott hasnyálmirigyrákban és vénás érintettségben szenvedő betegek esetében, feltéve, hogy elegendő klinikai szakértelem áll rendelkezésre.
Whipple-eljárás
A Whipple-eljárás során eltávolítják a hasnyálmirigy fejét, a gyomor antrumát, a duodenum 1. és 2. részét, a közös epevezetéket és az epehólyagot.
A műtét során eltávolított összes zsiger a hasnyálmirigy fejével és a duodenummal közös artériás ellátásuk (a gastroduodenalis artéria) miatt történik.
Ezt követően a hasnyálmirigy farkát és a májvezetéket a jejunumhoz csatolják, lehetővé téve az epe és a hasnyálmirigynedvek lefolyását a bélbe, míg ezt követően a gyomor anasztomózisa a jejunummal történik, lehetővé téve a táplálék áthaladását.
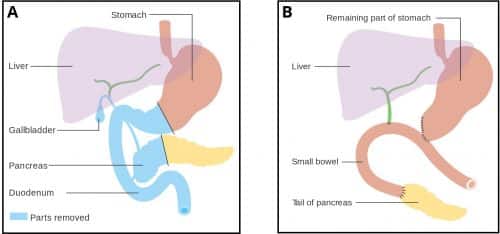 3. ábra – Pankreaticoduodenectomia (Whipple-eljárás). A: A beavatkozás előtt, B: A beavatkozás után
3. ábra – Pankreaticoduodenectomia (Whipple-eljárás). A: A beavatkozás előtt, B: A beavatkozás után
Kémoterápia
A műtét után adjuváns kemoterápia, általában 5-flourouracillal, ajánlott, mivel az ESPAC-1 vizsgálat* alapján bizonyítottan javítja a túlélést.
A metasztatikus betegségben a FOLFIRINOX (folinsav, 5-fluorouracil, irinotecan és oxaliplatin) rezsim alkalmazása javasolt a jó teljesítményállapotú betegeknél, azonban csak szerény javulást eredményezett a túlélésben; a gemcitabin terápia megfontolandó a helyileg előrehaladott hasnyálmirigyrákban szenvedő, a FOLFIRINOX tolerálásához nem elég jól gyógyuló betegek esetében.
*ESPAC-1 azt is kimutatta, hogy az adjuváns kemoradioterápiával kezelt betegek általános kimenetele rosszabb volt, mint a kizárólag adjuváns kemoterápiával kezelteké.
Palliatív ellátás
A hasnyálmirigyrákos betegek többsége nem jelölt a kuratív műtétre, hanem inkább palliatív ellátás bevonását igényli.
Az obstruktív sárgaság és a hozzá kapcsolódó viszketés enyhíthető epeúti stent behelyezésével, akár ERCP-n keresztül, akár perkután.
A palliatív kemoterápia, például gemcitabin alapú kezeléssel, kipróbálható a megfelelő teljesítményállapotú betegeknél.
Az exokrin elégtelenség gyakori az előrehaladott betegségben vagy azoknál, akiknél a hasnyálmirigy jelentős eltávolítása történt, felszívódási zavarhoz és steatorrhoeához vezet; ez kezdetben enzimpótlókkal (beleértve a lipázokat is), például Creon®-val kezelhető.
Prognózis
A hasnyálmirigyrák nagy áttétképző képességgel rendelkezik még a kis tumorok esetében is. A hasnyálmirigyrák prognózisa továbbra is nagyon rossz, a teljes 5 éves túlélési arány <5%.
Főbb pontok
- A hasnyálmirigyrák gyakran obstruktív sárgaság, hasi fájdalom vagy fogyás kombinációjával jelentkezik
- A legtöbb esetet kezdetben CT-vizsgálattal fedezik fel, azonban biopszia útján történő szöveti diagnózisra van szükség; A CA19-9 egy tumormarker, amelyet a betegség progressziójának nyomon követésére használnak
- A definitív kezelés a sebészi reszekció, gyakran adjuváns kemoterápiával
- A hasnyálmirigyrák 5 éves túlélési aránya kevesebb mint 5%
A hasnyálmirigy endokrin tumorai
A hasnyálmirigy endokrin tumorai lehetnek funkcionálisak vagy nem funkcionálisak. A funkcionális tumorok aktívan választanak ki hormonokat, és tüneteik és tüneteik ehhez kapcsolódnak, míg a nem funkcionális tumorok nem választanak ki aktív hormonokat, és klinikai jellemzőik pusztán rosszindulatú terjedésükhöz kapcsolódnak.
A hasnyálmirigy endokrin tumorai gyakran társulnak a multiplex endokrin neoplasia 1 szindrómához (MEN1); a MEN1 jellemzően hyperparathyreosisból, endokrin pancreas tumorokból és hypophysis tumorokból (leggyakrabban prolaktinomából) áll.
Klinikai jellemzők
| Sejttípus | Szekréciós hormon (a daganat neve) | Normális élettani funkció | . Funkcionális daganat jellemzői |
| G sejtek | Gastrin (gastrinoma) | Serkenti a gyomorsav felszabadulását | Zollinger-Ellison-szindróma, súlyos, gyógyszeres kezelésre refrakter peptikus fekélyeket eredményez, hasmenéssel és steatorrhoeával |
| α sejtek | Glükagon (glükagonóma) | Növeli a vércukorszintet | Hyperglikémia, diabetes mellitus, és nekrolitikus vándorló erythema |
| β sejtek | Inzulin (inzulinóma) | Vércukorszint-koncentráció csökkenés | Tünetmentes hipoglikémia, mint például izzadás vagy megváltozott mentális állapot, szénhidrátfogyasztással javul |
| δ sejtek | Somatosztatin (szomatosztatinóma) | Gátolja a GH felszabadulását, TSH és prolaktin felszabadulását az elülső agyalapi mirigyből, valamint a gasztrinét | Diabetes mellitus, steatorrhoea, epekő (a kolecisztokinin gátlása miatt), fogyás, és aklórhidria (a gasztrin gátlása miatt) |
| Nem szigetsejtek | Vasoaktív bélpeptid (VIPoma) | Víz és elektrolitok kiválasztása a bélbe. Az enterális simaizomzat ellazulása. | Hosszan tartó, bőséges, vizenyős hasmenés, súlyos hypokalaemia és dehidráció (más néven Verner-Morrison-szindróma) |
1. táblázat – A hasnyálmirigy endokrin tumorai
Vizsgálat
Minden esetet multidiszciplináris team megbeszélésen kell megvitatni, ahol a kezelés irányítható. A gyanús altípustól függően bizonyos vérvizsgálatok küldhetők (1. táblázat)
A hasnyálmirigy NET-eket a CT-képalkotás, az MRI-képalkotás és/vagy az endoszkópos ultrahang kombinációjával lehet a legjobban kivizsgálni. Az intra-arteriális kalcium digitális szubtrakciós angiográfiával szintén használható az inzulinomák és a gastrinomák lokalizációjában és értékelésében.
Kezelés
A kis, nem funkcionális, jól differenciált hasnyálmirigy NET-ek (<1 cm) egyszerűen megfigyelhetők. A nagyobb vagy működőképes tumorokat reszekálják, az esetleges távoli metasztatikus betegséget szintén reszekálják, ha a tumor alacsony fokú és az áttétek kis térfogatúak.
Somatosztatin-analógok alkalmazhatók a hormonális hiperszekréció hatásainak szabályozására és enyhítésére (szomatosztatinómák esetében is).