CHICAGO – Az elszíneződött köröm még a tapasztalt bőrgyógyászokat is elbizonytalaníthatja: Vajon exogén az ok? Talán gombás vagy bakteriális? Lehet, hogy egy subungualis melanoma? Kövessük, nyírjuk le, vagy vegyünk biopsziát? Dr. Shari Lipner Shari a hosszanti melanóniák értékelésének racionális megközelítését vázolta fel az Amerikai Bőrgyógyászati Akadémia nyári találkozójának körömrendellenességekkel foglalkozó ülésén.

Dr. Shari Lipner
Az ülésszakra egy nemrégiben végzett országos felmérés után került sor, amelyet Dr. Lipner és munkatársai végeztek, akik a praxis különböző szakaszaiban lévő bőrgyógyászokat kérdeztek arról, mennyire biztosak a melanonychia diagnózisában és kezelésében. “Összességében egyáltalán nem voltak nagyon magabiztosak” – mondta Dr. Lipner, a New York-i Cornell Egyetem körömosztályának igazgatója.
A 142 bőrgyógyász rezidens, valamint 58 junior és 199 senior kezelő bőrgyógyász közül mindössze 18,2% végzett körömvizsgálatot minden vizit alkalmával, és a legtöbben (58%) csak a teljes test bőrvizsgálata során nézték meg a körmöket. A rezidens orvosok több mint fele (62%) arról számolt be, hogy nem érzi magát biztosnak a melanonychia diagnózisát és kezelését illetően, míg ez az arány a vezető kezelőorvosok esetében 8,6%-ra csökkent. Mégis, a legtöbb vezető orvos (64,3%) csak “meglehetősen magabiztos” volt a melanonychiával kapcsolatos ismereteiben (J Am Acad Dermatol. 2017 May;76:994-6).
A szakma eszközei
A dermoszkópia felbecsülhetetlen értékű eszköz lehet a hosszanti melanonychia (LM) okának meghatározásában. “A kontakt dermoszkópia hasznos, ezért mindig van nálam ultrahanggél” – mondta Dr. Lipner. “A gél a körmöt inkább sík felületűvé teszi”, ami megkönnyíti a pontos megtekintést. További hasznos eszközök közé tartozik a kettős működésű körömcsipesz, amely szerinte megér egy befektetést.
Miatt a betegek, akik aggódnak az egyik körmük miatt, gyakran úgy érkeznek a rendelésre, hogy a többi körmükön még mindig van körömlakk, Dr. Lipner mindig tart a rendelőben lakklemosó párnákat. Fontos, hogy minden körmöt látni lehessen, mondta, de ő és munkatársai, köztük az első szerző, Dr. Pierre Halteh, aki akkoriban orvostanhallgató volt a Cornell Egyetemen, felmérésükből kiderült, hogy “kevés orvos (32/402; 8%) kérte pácienseitől, hogy minden vizit alkalmával távolítsák el a körömlakkot.”
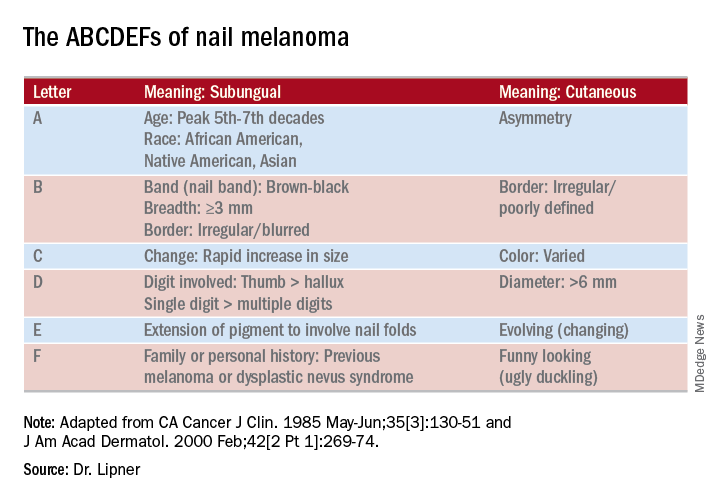
A LM nem melanocytás okai
A hosszanti melanonychiáknak lehet nem melanocytás etiológiájuk, ami a subungualis hematómáktól kezdve a pseudomonas- és gombafertőzéseken át az exogén pigmentig terjedhet.
Összességében a subungualis hematómák a melanonychia leggyakoribb okai, bár a hosszanti hematómák nem gyakran fordulnak elő. Minél távolabbi a kiváltó trauma, annál sötétebb a subungualis elszíneződés, mondta Dr. Lipner. “A dermoszkópia nagyon hasznos” a subungualis hematómák esetében, amelyek általában homogén mintázatot mutatnak, bár “láthatunk perifériás elmosódásokat, csíkokat és periungualis vérzéseket is” – tette hozzá.
Ezeket a betegeket fontos megfigyelni, “mert a melanomák vérezhetnek” – mondta. A rendelőben készült fényképek, vagy akár a betegek által készített képek segítségével nyomon követhető a vérömleny feloldódása.
Az exogén pigmentforrásokra gondolva, a kórelőzményből származó nyomokon kívül tipp lehet, hogy a proximális körömredő is elszíneződött, mutatott rá Dr. Lipner. Sokféle gyakori és kevésbé gyakori bűnös bukkanhat fel, többek között kátrányból, dohányból, hennából és más hajfestékekből, kálium-permanganátból, sőt még újságnyomdából is – mondta. Exogén forrás esetén a gondos klinikai és dermatoszkópos vizsgálat megmutathatja, hogy a pigment nem terjed el egészen proximálisan a lunuláig, bár követheti a proximális körömredő körvonalát.
Ha gomba az LM oka, a sáv gyakran proximálisan szélesebb, distalisan pedig elvékonyodik, jegyezte meg Dr. Lipner. Míg a Trichophyton rubrum var. nigricans ismert bűnös, a nem dermatofiták, például a Neoscytalidium dimidiatum, szintén okozhatnak LM-et, amely gyakran a proximális és laterális körömredők mentén fut. “A diagnózis felállításához hasznos a bőrpathológusnak küldött nyisszantás” – mondta. A festésen és a tenyésztésen gyakran láthatók a hifák, mondta. A polimeráz láncreakció “szintén lehetséges és nagyon hasznos ezeknél a nem dermatofitáknál.”
A körömágy bakteriális kolonizációja is oka lehet a LM-nek. A kórokozók közé tartozhat a Pseudomonas aeruginosa, amely gyakran mutatja a jellegzetes zöldes árnyalatot. A Klebsiella és Proteus fajok inkább szürkés-fekete elszíneződést eredményezhetnek. A nedves munka, mint például a mezőgazdasági és egyéb mezőgazdasági és tejipari foglalkozások, valamint a háztartási munka növeli a bakteriális kolonizáció kockázatát.
A bakteriális etiológia gyakran az oldalsó körömráncnál vagy a proximális és az oldalsó körömráncok találkozásánál kezdődő elszíneződést eredményez. A dermoszkópia az elszíneződés szabálytalan elhalványulását mutatja a köröm medialis oldala felé, és az érintett nyesedékek gram-festése gram-negatív pálcikákat mutat.