Redattori originali – Kerry Alexander, Faye Dickinson, Christine McDonagh, Juliet Underwood come parte del Nottingham University Spinal Rehabilitation Project
Top Contributors – Juliet Underwood, Faye Dickinson, Laura Ritchie, Kerry Alexander e Kim Jackson
- L’articolazione sacroiliaca
- Movimenti dell’articolazione sacrale
- Form Closure
- Chiusura di forza
- I legamenti coinvolti nella chiusura della forza
- I legamenti dell’articolazione sacrale
- I muscoli coinvolti nel meccanismo di autobloccaggio
- Altri muscoli che influenzano l’articolazione sacro-iliaca
- La fascia toracolombare
- Effetti della gravidanza sulla forma dell’articolazione sacro-iliaca e sulla chiusura della forza
- Influenza della gravidanza sulle superfici articolari
- Influenza della gravidanza sui legamenti dell’articolazione sacroiliaca
- Influenza della gravidanza sui muscoli addominali
- Influenza della gravidanza sulle imbragature muscolari
- Influenza della gravidanza sui muscoli del pavimento pelvico
L’articolazione sacroiliaca
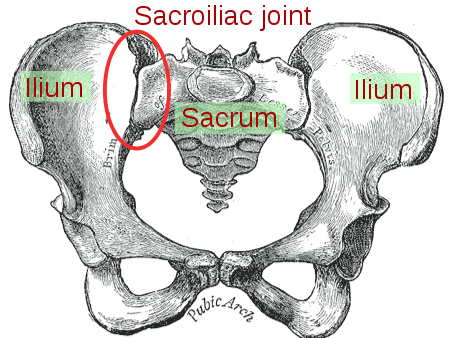
L’articolazione sacroiliaca (SIJ) è un’articolazione sinoviale tra le superfici auricolari dell’osso sacro e le due ossa ilio. Le superfici auricolari sono ricoperte di cartilagine ialina e sono più larghe sopra e più strette sotto. L’articolazione SIJ è anche una vera articolazione diartroidea, in quanto ha uno spazio articolare, riempito di liquido sinoviale tra la superficie articolare corrispondente e una capsula fibrosa. Tuttavia, è diversa dalle altre articolazioni diartrodiali in quanto presenta fibrocartilagine e cartilagine ialina sulle superfici auricolari. Il ruolo principale dell’articolazione SIJ è quello di fornire stabilità e compensare il carico del tronco agli arti inferiori. L’articolazione sacrale ha un alto livello di stabilità grazie ai meccanismi di autobloccaggio del bacino, che derivano dall’anatomia e dalla forma delle ossa dell’articolazione sacrale (chiusura della forma) e anche dai muscoli che sostengono il bacino (chiusura della forza).
Movimenti dell’articolazione sacrale
I movimenti dell’articolazione sacrale sono molto limitati, con una letteratura che suggerisce solo 4 gradi. I due movimenti principali si verificano quando il sacro si muove rispetto alle ossa iliache nel piano sagittale. La nutazione descrive quando l’osso sacro è ruotato in avanti rispetto alle ossa iliache e la controsterzata descrive quando l’osso sacro è ruotato all’indietro rispetto alle ossa iliache.
Secondo Willard et al la nutazione può essere considerata un’anticipazione del carico articolare, in quanto è più stabile della controsterzata. Durante la nutazione, le parti posteriori delle ossa iliache sono compresse nella forma “a chiave di volta”, e l’articolazione è in posizione bloccata e chiusa. Questo avviene normalmente durante situazioni di maggior carico, ad esempio in piedi e seduti, per aumentare la stabilità.
Form Closure
Form closure descrive la stabilità dell’articolazione dal disegno dell’anatomia pelvica. L’osso sacro e l’ilio hanno ciascuno una superficie piana e una superficie rigata che si incastrano insieme, promuovendo la stabilità. Le scanalature e le creste simmetriche permettono il più alto coefficiente di attrito di qualsiasi articolazione diarthrodial e proteggono l’articolazione contro il taglio. La posizione delle ossa nell’articolazione SIJ crea una forma “a chiave di volta” che aggiunge stabilità all’anello pelvico. Questa forma a “chiave di volta” è creata dal fatto che l’osso sacro ha un lato più largo superiormente, che permette all’osso sacro di essere “incastrato” tra l’ilio.


Chiusura di forza
Anche se la chiusura di forma fornisce stabilità all’articolazione sacrale, affinché si verifichi la mobilità, sono necessarie ulteriori compressioni e stabilizzazioni dell’articolazione per sopportare un carico verticale. La chiusura della forza è il termine usato per descrivere le altre forze che agiscono sull’articolazione per creare stabilità. Questa forza è generata da strutture con una direzione delle fibre perpendicolare all’articolazione sacroiliaca ed è regolabile in base alla situazione di carico. I muscoli, i legamenti e la facia toracolombare contribuiscono tutti alla chiusura della forza. La chiusura della forza è particolarmente importante durante le attività come la camminata, quando il carico unilaterale delle gambe crea forze di taglio.
La chiusura della forza crea un maggiore attrito e quindi una maggiore chiusura della forma e ciò che viene chiamato “auto-bracciatura” o “autobloccaggio” dell’articolazione. Secondo Willard et al. la chiusura della forza riduce la “zona neutra” dell’articolazione facilitando così la stabilizzazione.
Poiché l’ilio e il sacro si incontrano solo per circa un terzo delle superfici, il resto della stabilità tra le ossa è fornita dai legamenti.
I legamenti coinvolti nella chiusura della forza
La tabella 1 mostra i principali legamenti dell’articolazione sacrale coinvolti nella chiusura della forza.
| Legamenti | Posizione | Ruolo |
| Sacrotubero | È una banda forte, piatta, triangolare. Si attacca dal bordo posteriore dell’ilio alla parte posteriore e laterale del sacro. Le fibre poi si attorcigliano e passano verso il basso e lateralmente per inserirsi nella tuberosità ischiatica . | Limita la nutazione |
| Sacrospinoso | Ha una forma triangolare e la base larga si attacca al sacro inferiore e l’apice si attacca alla spina ischiatica. | Abbassa l’ischio rispetto al sacro |
| Interosseo sacroiliaco | È un legamento profondo, corto, spesso e molto forte (Palastnaga) Circonda una sporgenza iliaca che si inserisce in una cavità sacrale dorsale. Si ipotizza che abbia un ruolo propriocettivo. | |
| Lungo, sacroiliaco dorsale | Si attacca tra la spina iliaca postero-superiore e il terzo e quarto segmento sacrale. È il più forte di tutti i legamenti. | Limita la controsternazione. |
| Iliolombare | Ha una grande forma a ventaglio e dai processi trasversali L4/L5, il legamento si estende lateralmente alla cresta iliaca. | Limita la nutazione e la flessione laterale |
I legamenti dell’articolazione sacrale

I muscoli coinvolti nel meccanismo di autobloccaggio
La tabella 2. mostra tre legamenti muscolari che contribuiscono alla chiusura forzata dell’articolazione sacrale, il legamento longitudinale, quello obliquo posteriore e quello obliquo anteriore.
| Nome dell’imbracatura: | Componenti dell’imbracatura: | Azione sull’articolazione sacrale: |
|
Longitudinale
|
|
|
|
Obliquo posteriore
|
|
|
|
Obliquo anteriore
|
|
|
Se le bende miofasciali non riescono a fissare l’articolazione sacroiliaca, questo può portare a dolore e disfunzioni pelviche. Questo è discusso ulteriormente in Gli effetti della gravidanza sulla forma dell’articolazione sacro-iliaca e la chiusura della forza.

Altri muscoli che influenzano l’articolazione sacro-iliaca
I muscoli profondi, tra cui l’addome trasverso, la parte centrale dell’obliquo interno, il multifido, il diaframma, il piriforme e i muscoli del pavimento pelvico, presentano tutti contrazioni stabilizzanti anticipate prima dei grandi movimenti. Questi muscoli profondi sono più vicini ai centri di rotazione della colonna vertebrale e dell’articolazione sacrale e sono quindi in grado di esercitare una maggiore forza di compressione sull’articolazione sacrale.
Inoltre, i muscoli del pavimento pelvico si oppongono ai movimenti laterali delle ossa coxali, stabilizzando così la posizione del sacro tra le ossa coxali. È stato dimostrato che la stabilità dell’articolazione sacrale aumenta con una contrazione muscolare anche lieve.
Anche l’attività muscolare a riposo, così come la contrazione muscolare attiva, provoca la compressione delle superfici articolari dell’articolazione sacrale.
La fascia toracolombare
La fascia toracolombare è importante per il trasferimento del carico dalla gabbia toracica al bacino e agli arti inferiori attraverso l’articolazione sacroiliaca. I legamenti dell’articolazione sacrale e molti dei muscoli circostanti interagiscono con la fascia toracolombare ed è stata descritta come una “grande cinghia di trasmissione”.
La fascia toracolombare è una forte aponeurosi composta da tre strati che si estende dalla regione toracica al sacro e separa i muscoli paraspinali dai muscoli della parete posteriore dell’addome. Lo strato posteriore lombare (fascia lombodorsale) della fascia toracolombare si attacca a:
- La fascia dell’erettore spinale
- Obliquo interno
- Serrato posteriore inferiore
- Legamento sacrotuberoso
- Legamento SI dorsale
- Spina iliaca posteriore spinale iliaca
- Cresta sacrale
- Raphe laterale
Lo strato superficiale della fascia toracolombare fornisce una superficie di attacco per diversi muscoli dell’arto superiore e del tronco, tra cui:
- Latissimus dorsi
- Gluteus maximus
- Trapezio
Si ritiene che una maggiore tensione nella fascia toraco-lombare possa portare ad un aumento della compressione sull’articolazione sacroiliaca e quindi ad una maggiore stabilità.
La tensione della fascia toracolombare può essere aumentata in due modi:
- Contrazione dei muscoli che sono attaccati alla fascia toracolombare.
- Contrazione del muscolo erettore spinae e del multifido che “gonfiano” la fascia toracolombare.
Effetti della gravidanza sulla forma dell’articolazione sacro-iliaca e sulla chiusura della forza
È ben documentato che durante la gravidanza si verificano cambiamenti biomeccanici che possono ridurre l’efficacia della forma e della chiusura della forza. Diversi fattori possono essere responsabili della compromissione della stabilità dell’articolazione sacro-iliaca. Questi includono:
- Postura alterata e carico
- Cambiamenti nella tensione della capsula articolare & legamentosa
- Lunghezza muscolare alterata e forza muscolare ridotta
- Coordinazione muscolare ridotta
Influenza della gravidanza sulle superfici articolari
Durante la gravidanza, il peso del feto in via di sviluppo e dell’utero aumenta significativamente. Si suggerisce che in media la maggior parte delle madri aumenta di circa 11 kg di peso. Questo carico aggiuntivo è portato prevalentemente sulla parte anteriore del corpo della madre. Per compensare l’aumento del carico anteriore, la maggior parte delle madri adotterà una lordosi lombare esagerata in piedi. Quando la colonna lombare si sposta in maggiore estensione, l’osso sacro si sposta in maggiore nutazione. Il risultato di ciò è una maggiore compressione dell’articolazione sacrale nelle posture erette.

La maggiore compressione articolare aiuta la chiusura della forma. Tuttavia, se l’eccesso di compressione articolare si verifica per un periodo di tempo prolungato, la madre può sviluppare una sclerosi all’articolazione SIJ come l’osteite condensana illi. I cambiamenti sclerotici possono causare dolore e tenerezza sull’articolazione sacroiliaca, il che ha un impatto negativo sulla chiusura della forma. Nella maggior parte dei casi, i cambiamenti sclerotici migliorano entro un certo numero di mesi dopo il parto. L’attuale letteratura suggerisce che le alterazioni sclerotiche dell’articolazione sacroiliaca durante la gravidanza sono molto probabilmente da attribuire all’aumento dello stress meccanico sull’articolazione. Tuttavia, altri autori hanno suggerito che un ridotto apporto di sangue all’ileo e vari altri meccanismi potrebbero, in effetti, essere la causa principale di questi cambiamenti.
Influenza della gravidanza sui legamenti dell’articolazione sacroiliaca
Il progesterone e la relaxina sono due ormoni chiave rilasciati durante la gravidanza. Entrambi questi ormoni sono responsabili dell’aumento dell’elasticità delle fibre di collagene in varie fasi della gravidanza. Il ruolo della relaxina e del progesterone è quello di aumentare l’estensibilità dei legamenti e della muscolatura liscia per permettere alla pelvi di espandersi più facilmente per il parto del bambino. Tuttavia, poiché questi ormoni vengono rilasciati a 10-12 settimane di gravidanza, la chiusura della forza può essere notevolmente influenzata. Questo perché i legamenti che attraversano l’articolazione diventano lassi e quindi non forniscono una tensione sufficiente per mantenere l’articolazione nella sua posizione ottimale soprattutto durante il movimento.
Ci sono numerosi studi che suggeriscono che questi ormoni, in particolare la relaxina, possono portare all’ipermobilità dell’articolazione sacroiliaca durante la gravidanza a causa della scarsa chiusura della forza. Tuttavia, una recente revisione sistematica suggerisce che la letteratura a sostegno di questa teoria è contrastante, e attualmente non vi sono prove sufficienti per affermare chiaramente una relazione diretta tra l’aumento delle concentrazioni di relaxina e l’ipermobilità dell’articolazione sacrale.
Oltre ai cambiamenti ormonali, l’aumento della nutazione in piedi ha anche un impatto sulla tensione dei legamenti. I legamenti posteriori che resistono alla nutazione sono sottoposti a uno stress eccessivo. Questo può portare a strappi nelle fibre dei legamenti che ridurranno la loro efficienza nel mantenere una buona stabilità dell’articolazione.
Influenza della gravidanza sui muscoli addominali
Durante la gravidanza i muscoli addominali si allungano per lasciare spazio all’utero che si allarga, causando un rapido allungamento di questi muscoli. Questo può portare alla perdita di tono e forza muscolare nella regione addominale, con una posizione allungata che compromette la quantità di tensione che un muscolo può produrre. L’indebolimento dell’addome trasverso e degli obliqui interni può ridurre la quantità di tensione prodotta nella fascia toraco-lombare, con conseguente riduzione della forza di chiusura attraverso l’articolazione sacrale. Tuttavia, è stato identificato che le fibre muscolari scheletriche aggiungono sarcomeri alla loro lunghezza quando vengono allungate per periodi come tre settimane, come avviene durante la gravidanza, e quindi evitano riduzioni della produzione della forza massima. Questo suggerirebbe che non sono i cambiamenti alla lunghezza dei muscoli addominali che principalmente hanno ridotto la loro forza durante la gravidanza. Tuttavia questo studio è stato eseguito su animali e quindi non è chiaro se i risultati possono essere generalizzati alle fibre muscolari scheletriche umane. La debolezza dell’addome trasverso può verificarsi anche in seguito al parto cesareo. Anche se i muscoli addominali non vengono tagliati durante un cesareo, durante un’incisione trasversale l’aponeurosi viene separata, con conseguente livido e gonfiore che può interrompere il reclutamento dell’addome trasverso.
In alcuni casi il muscolo retto addominale può essere allungato così tanto lateralmente che si separa dalla linea alba; una condizione nota come diastasi recti addominis. Questa condizione è comune nelle donne incinte, con la maggior parte delle incidenze che si verificano durante il terzo trimestre e rimangono per tutto il periodo immediatamente successivo al parto. La condizione sembra essere più comune nelle donne con scarso tono addominale prima della gravidanza, tuttavia, si ritiene che tutte le donne incinte siano predisposte alla diastasi rettale addominale a causa dei cambiamenti ormonali e biomeccanici che subiscono durante la gravidanza. L’aumento degli ormoni materni durante la gravidanza provoca un ammorbidimento della linea alba. L’aumento dello stiramento della parete addominale aumenta la tensione posta su questo tessuto già indebolito, che predispone la linea alba, e i muscoli che sostiene, ad un maggior rischio di lesioni; lasciando il tessuto suscettibile di separarsi. Una grande diastasi retti addominale, o una distorsione di uno qualsiasi dei muscoli addominali, può compromettere la funzione della parete addominale, compreso il suo ruolo nella postura e nella stabilità pelvica. Gilleard e Brown hanno scoperto che la capacità dei muscoli addominali di sostenere il bacino contro la resistenza era compromessa nelle donne incinte durante il terzo trimestre, e nella maggior parte dei casi rimaneva tale fino ad almeno 8 settimane dopo il parto, rispetto alle capacità pre-gravidanza. Gli autori hanno notato un cambiamento negli angoli di inserzione del retto addominale durante il terzo trimestre e hanno concluso che il cambiamento che questo ha causato alla linea d’azione del muscolo ha portato alle riduzioni della capacità funzionale.
Rectus Abdominis
|
Rectus Diastasis
|
Influenza della gravidanza sulle imbragature muscolari
La nutazione pelvica che le donne incinte adottano può anche avere un’influenza sulla chiusura della forza. La nutazione continua porterà ad un accorciamento prolungato dei muscoli responsabili della nutazione e all’allungamento dei muscoli responsabili della contro-nutazione secondo la teoria dell’accoppiamento antagonista. Se un muscolo è accorciato o allungato, la sua produzione di forza sarà compromessa. Alcuni dei muscoli responsabili della nutazione includono l’erector spinae e l’adductor magnus e alcuni dei muscoli contro-nutanti includono il pectineus, l’adductor longus e brevis e il latissimus dorsi. Questi muscoli contribuiscono tutti alle fasce muscolari che stabilizzano l’articolazione sacroiliaca, pertanto è plausibile che una riduzione della produzione di forza di questi gruppi muscolari possa ridurre la stabilità dell’articolazione sacroiliaca. Anche il piriforme e i tendini del ginocchio contribuiscono alle fasce muscolari che forniscono la chiusura della forza e sono noti per accorciarsi durante la gravidanza.
Anche il multifido lombare contribuisce alla nutazione dell’articolazione sacrale e può quindi indebolirsi in caso di nutazione prolungata del bacino. Poiché il multifido contribuisce alla tensione sulla toracolombare, l’indebolimento di questo muscolo può anche agire per ridurre la forza di chiusura dell’articolazione. La lordosi della colonna lombare può anche provocare l’indebolimento dei muscoli addominali modificando l’angolo della loro trazione, e l’accorciamento della fascia toraco-lombare.
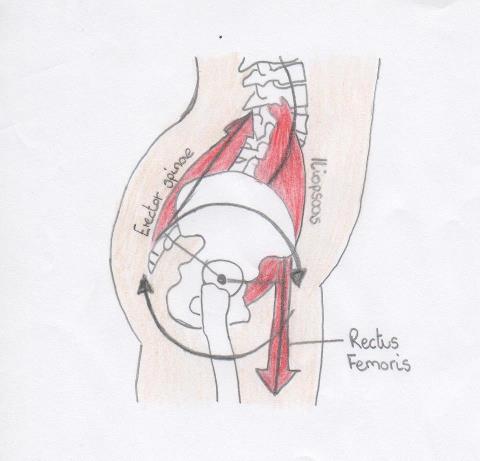
Nutazione
|
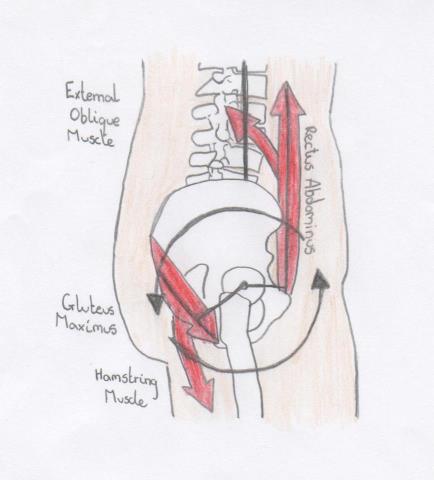
Contro-nutazione
|
Influenza della gravidanza sui muscoli del pavimento pelvico
La gravidanza e il parto vaginale possono portare a disfunzioni dei muscoli del pavimento pelvico che sono classificati come muscoli locali che sostengono l’articolazione sacrale. Si ritiene che i cambiamenti nella funzione del pavimento pelvico come risultato della gravidanza possano derivare da danni ai nervi, ai muscoli scheletrici e ai tessuti connettivi.
La letteratura suggerisce che durante la gravidanza lo stiramento o la pressione sul nervo pudendo possono verificarsi come risultato della crescita dell’utero. Il nervo pudendo è responsabile dell’innovazione del muscolo uterino e quindi l’eccessivo stiramento e l’aumento della pressione sul nervo possono portare a disfunzioni del pavimento pelvico come risultato di interruzioni della segnalazione neurale. Questa neuropatia può iniziare durante la gravidanza e peggiorare durante il parto, dove possono verificarsi ulteriori lesioni al nervo che causano un ulteriore indebolimento dei muscoli del pavimento pelvico.
I cambiamenti nella funzione dei muscoli del pavimento pelvico durante la gravidanza possono anche derivare dall’influenza dei cambiamenti ormonali sulla muscolatura liscia. L’aumento dei livelli di progesterone presenti nel corpo durante la gravidanza provoca il rilassamento dei muscoli del pavimento pelvico e una ridotta eccitabilità muscolare per prevenire la contrazione uterina. Questo può portare ad un aumento dell’allungamento e quindi all’indebolimento dei muscoli del pavimento pelvico. La relassina provoca anche il rimodellamento del tessuto connettivo, con un notevole rimodellamento che ha luogo nel corpo uterino, nella cervice e nel tessuto perineale alla fine della gravidanza e nel parto, riducendo la resistenza alla trazione dei tessuti.
Si suggerisce che il tipo di parto a cui è sottoposta una donna può anche influenzare la funzione del pavimento pelvico e quindi il contributo del gruppo muscolare alla stabilità dell’articolazione sacrale. Durante il parto vaginale, i muscoli del pavimento pelvico sono tesi al massimo per consentire il passaggio della testa e delle spalle del bambino fuori dalla vagina, e il muscolo puboviscerale è teso oltre tre volte la sua lunghezza a riposo durante la seconda fase del travaglio. Questo può causare la lacerazione dei legamenti di sostegno e l’indebolimento dei muscoli del pavimento pelvico che può variare da una debolezza minore all’incapacità di sostenere gli organi pelvici, con conseguente prolasso degli organi pelvici. Anche i danni muscolari causati dalle lacerazioni vaginali e dall’episiotomia durante il travaglio possono provocare cicatrici, in particolare del muscolo puborettale. È stato riferito che questo compromette le contrazioni muscolari o addirittura inibisce completamente le contrazioni. Gli studi suggeriscono che i parti vaginali che richiedono l’aiuto di strumenti come il forcipe causano le disfunzioni più significative ai muscoli del pavimento pelvico (MacLennon et al, 2000). Si suggerisce che esistono differenze nella funzione del pavimento pelvico dopo il parto tra le donne che hanno avuto un parto vaginale e quelle che hanno avuto un parto cesareo. Uno studio di Pool-Goudzwaard et al, ha riscontrato un indebolimento delle contrazioni del pavimento pelvico dopo il parto vaginale rispetto al parto cesareo, caratterizzato da una diminuzione della resistenza muscolare. C’è un conflitto nella letteratura, tuttavia, con MacLennon et al che identificano che, sebbene ci sia una minore prevalenza di disfunzioni del pavimento pelvico dopo un parto cesareo rispetto al parto vaginale, non c’era una differenza significativa tra le due modalità di parto. Questo è stato sostenuto da, suggerendo che il travaglio è la causa del disturbo del pavimento pelvico indipendentemente dalla modalità di parto.
È probabile che l’instabilità dell’articolazione sacrale e il conseguente dolore pelvico abbiano una causa multifattoriale con il contributo di più di una delle strutture evidenziate. Si ritiene che l’instabilità funzionale del bacino sia una causa del dolore al cingolo pelvico che si manifesta nel 14-33% delle donne incinte. È possibile, tuttavia, che alcune donne incinte siano in grado di compensare la ridotta chiusura della forza a livello dell’articolazione sacrale riuscendo a mantenere una buona funzione del pavimento pelvico. La letteratura ha suggerito che l’intervento fisioterapico può essere un trattamento efficace per migliorare la stabilità dell’articolazione sacroiliaca in seguito a disturbi dovuti alla gravidanza o al travaglio.
Per ulteriori informazioni sulla valutazione e sul trattamento disponibile, si veda dolore pelvico legato alla gravidanza e dolore lombare in gravidanza.
- 1.0 1.1 1.2 Palastanga N, Field D e Soames R. Anatomy and Human Movement structure and function. 5° edizione. 2006. Elsevier Ltd.
- Forst S.L, Wheeler M, Fortin J.D e Vilensky J.A. L’articolazione sacroiliaca: Anatomia, fisiologia e significato clinico. Medico del dolore. 2006;9:61-68
- 3.0 3.1 3.2 3.3 3.4 3.5 Cohen S.P. Sacroiliac Joint Pain: A Comprehensive Review of Anatomy, Diagnosis, and Treatment. Anesthesia & Analgesia 2005: 101:1440-53
- 4.0 4.1 4.2 Arumugam A, Milosavljevic S, Woodley S e Sole G. Effetti della compressione pelvica esterna sulla chiusura della forma, sulla chiusura della forza e sul controllo neuromotorio della colonna lombopelvica. Una revisione sistematica. Manual Therapy 2012; 17: 275-284
- Mitchell T.D, Urli K.E, Breitenbach J & Yelverton C. The predictive value of the sacral base pressure test in detecting specific types of sacroiliac dysfunction. Journal of Chiropractic Medicine 2007: 6, 45-55
- 6.0 6.1 6.2 6.3 Vleeming A, Stoeckart R, Volkers, ACW, Snijders CJ. Relazione tra forma e funzione nell’articolazione sacroiliaca. Parte 1: Aspetti anatomici clinici. Spine 1990a; 15(2): 130-132
- SI Bone. Anatomia, biomeccanica e prevalenza dell’articolazione SI. Disponibile da: http://www.youtube.com/watch?v=D6NTMgWCSaU
- 8.0 8.1 8.2 8.3 8.4 8.5 8.6 8.7 8.8 Willard F.H, Vleeming A, Schuenke M.D, Danneels L & Schleip R. The thoracolumbar fascia: anatomy, function and clinical considerations. Journal of Anatomy 2012; 221(6): 507-36
- 9.0 9.1 9.2 9.3 9.4 9.5 9.6 9.7 9.8 Pool-Goudzwaard A.L, Vleeming A, Stoeckart R, Snijders C. J & Mens J.M.A. Insufficiente stabilità lombopelvica: un approccio clinico, anatomico e biomeccanico alla lombalgia ‘a-specifica’. Terapia manuale. 1998; 3(1): 12-20
- 10.0 10.1 10.2 10.3 Liebenson C. La relazione tra l’articolazione sacroiliaca, la muscolatura di stabilizzazione e l’instabilità lombopelvica. Journal of bodywork and movement therapies 2004:8:43-45.
- 11.0 11.1 Takasaki H, Iizawa T, Hall T, Nakamura T, Kaneko S. The influence of increasing sacroiliac joint force closure on the hip and lumbar spine extensor muscle firing pattern. Terapia manuale; 2009:14:5: 484-489.
- 12.0 12.1 Harrison DE, Harrison DD & Troyanovich SJ. L’articolazione sacroiliaca: una revisione dell’anatomia e della biomeccanica con implicazioni cliniche. Journal of Manipulative & Physiological Therapeutics 1997; 20;607-617.
- 13.0 13.1 13.2 Van Wingerden JP, Vleeming A, Buryuk HM, Raissadat. Stabilizzazione dell’articolazione sacroiliaca in vivo: verifica del contributo muscolare alla forza di chiusura del bacino. European Spine Journal 2004.
- Vleeming A, Volkers ACW, Snijder CJ, Stoeckart R. Relazione tra forma e funzione nell’articolazione sacroiliaca. Parte 2: aspetti biomeccanici. Spine 1990b; 15(2):133-136
- Snijder CJ, Vleeming A, Stoeckart R. Trasferimento del carico lombosacrale alle ossa iliache e alle gambe. Parte 1: Biomeccanica dell’auto-rafforzamento delle articolazioni sacroiliache e suo significato per il trattamento e l’esercizio. Journal of Clinical Biomechanics 1993a; 8:295-301
- Woodley S.J. & Mercer S.R. Anatomia nella pratica: il legamento sacrotuberoso. NZ Journal of Physiotherapy 2005 33:(3); 91-94
- 17.0 17.1 17.2 17.3 17.4 Vleeming A, De Vries H.J, Mens J.M.A & Van Wingerden J.P. Possibile ruolo del legamento sacroiliaco lungo dorsale in donne con dolore pelvico peripartum. Acta Obstet Gynecol Scand 2002 81; 430-436
- Hammer N, Steinke H, Slowik V, Josten C, Stadler J, Bӧhme J & Spanel-Borowski K. Il sacrotubero e il legamento sacrospinoso – Una ricostruzione virtuale. Ann Anat 2009: 191; 417-425.
- Bechtel R. Caratteristiche fisiche del legamento interosseo assiale dell’articolazione sacroiliaca umana. The Spine Journal 2001: 1; 255-259
- Pool-Goudzwaard A, HoekvanDijke G, Mulder P, Spoor C, Snijders C & Stoeckart R. Il legamento iliolombare: la sua influenza sulla stabilità dell’articolazione sacroiliaca. Biomeccanica clinica 2003; 18: 99-105
- 21.0 21.1 21.2 Vleeming A, Schuenke MD, Masi AT, Carreiro JE, Danneels L, Willard FH. L’articolazione sacroiliaca: una panoramica della sua anatomia, funzione e potenziali implicazioni cliniche. Journal of Anatomy 2012:221:6:537-67
- 22.0 22.1 Pel JJM, Spoor CW, Pool-Goudzwaard AL, Hoek van Dijke GA, Snijers CJ. Analisi biomeccanica della riduzione del carico di taglio dell’articolazione sacroiliaca mediante l’ottimizzazione delle forze dei muscoli e dei legamenti pelvici. Ann Biomed Eng 2008; 36:3: 415-424
- 23.0 23.1 Richardson CA, Snijders CJ, Hides JA, Damen L, Pas MS, Storm J. The Relationship Between the Transversus Abdominis Muscles, Sacroiliac Joint Mechanics, and Low Back Pain. SPINE 2002:27:4:399-405.
- 24.0 24.1 Ireland ML, Ott SM. Gli effetti della gravidanza sul sistema muscoloscheletrico. CLINICAL ORTHOPAEDICS AND RELATED RESEARCH 2000;372:169-179
- 25.0 25.1 Ritchie JR. Considerazioni ortopediche durante la gravidanza. Clinical Obstetrics and Gynecology 2003;46(2):456-466
- Liebetrau A, Puta C, Schinowski D, Wulf T, Wagner H. Esiste una correlazione tra mal di schiena e stabilità della colonna lombare in gravidanza? Un’ipotesi basata su un modello. Schmerz 2012;26(1):36-45
- Norris CM. Stabilità della schiena: Integrazione di scienza e terapia. 2a edizione. USA. 2008
- 28.0 28.1 Mantle J, Haslam J, Barton S. Fisioterapia in ostetricia e ginecologia. 2a edizione. Londra: Elseiver Limited, 2004.
- 29.0 29.1 Mitra R. Osteitis Condensans Ilii. Rheumatology International 2009;30:293-296
- Nicholas G. Demy osteitis condensans ilii. Lancet 1975;305(7916): 1135-1136
- Hare HF, Haggart GF. Osteite condensans ilii. Journal of American Medical Association 1945;128:723-727
- Ritchie JR. Considerazioni ortopediche durante la gravidanza. Clinical Obstetrics and Gynecology 2003;46(2):456-466
- Aldabe D, Ribeiro DC, Milosavljevic S, Bussey M.D. Pregnancy-related pelvic girdle pain and its relationship with relaxin levels during pregnancy: a systematic review. European Spine Journal 2012;21:1769-1776
- 34.0 34.1 34.2 34.3 34.4 34.5 34.6 Gilleard W, Brown M, Structure and Function of the Abdominal Muscles in Primigravid Subjects during Pregnancy and the Immediate post-birth period. Physical Therapy 1996;76(7):750-762
- 35.0 35.1 DiFiore, F. The Complete Guide to Postnatal Fitness. Terza edizione. Londra: A e C Black Publishers Ltd. 2010. p27.
- 36.0 36.1 Ricci S, Kyle T. Maternity and Paediatric Nursing. Filadelfia: Wolters Kluwer Health, Lippincott Williams and Wilkins. 2009.
- 37.0 37.1 37.2 37.3 Boissonnault J, Blaschak, M. Incidenza della Diastasis Recti Andominis durante gli anni della gravidanza. Physical Therapy Journal 1988;68:1082-1086.
- Noble E. Esercizi essenziali per l’anno del parto. Edizione 2. Boston: Houghton Miffin Co. 1982. p858-63
- Knudson D. Fundamentals of Biomechanics. Seconda edizione. New York: Spinger. 2007.
- Franklin, E. Allineamento dinamico attraverso l’immaginazione. Seconda edizione. Leeds: Human Kinetics. 2012. p185.
- 41.0 41.1 Sjodah J. Dolore al cingolo pelvico legato alla gravidanza e la sua relazione con la funzione muscolare. Linkoping: Università. Linkoping. 2010.
- 42.0 42.1 Howard F, Perry C, Carter J, El-Minawi A. Dolore pelvico: diagnosi e gestione. Filadelfia: Lippincott Williams e Wilkins. 2000 p365.
- Carriere B, Feldt CM. Il pavimento pelvico. New York: Thieme. 2006
- 44.0 44.1 Schussler B, Laycock J, Norton P, Stranton S. Pelvic Floor Re-education: Principio e pratica. Londra: Springer. 1994. p106-7.
- Viktrup L, Lose G, Sintomi del tratto urinario inferiore 5 anni dopo il primo parto. Int Urogynecol J 2000;11: pp 336-340.
- Pairman S, Tracy S, Thorogood C, Pincombe J. Midwifery preparation for practise. Seconda edizione. Chatswood: Churchill Livingstone Elsevier. 2010. p407.
- MacLennan A, Taylor A, Wilson D, Wilson D. La prevalenza dei disturbi del pavimento pelvico e la loro relazione con il sesso, l’età, la parità e la modalità di consegna. British Journal of Obstetrics Gynaecology 2000;107: 1460-1470.
- Lee D. The Pelvic Girdle: An integration of clinical expertise and research. Quarta edizione. Edimburgo: Churchill Livingstone. 2011.
- Kassai K, Perelli K. La chiave del bagno: Mettere fine all’incontinenza. New York: Bang Printing. 2012.
- 50.0 50.1 Pool-Goudzwaard A, Slieker ten Hove M, Viethout M, Mulder P, Pool J, Snijders C, Stoeckart R. Relazione tra dolore lombare legato alla gravidanza, attività del pavimento pelvico e disfunzione del pavimento pelvico. International Urogynecology Journal 2005;16: pp 468-474.
- MacLennan A, Taylor A, Wilson D, Wilson D. The prevalence of pelvic floor disorders and their relationship to gender, age, parity and mode of delivery. British Journal of Obstetrics Gynaecology 2000;107: 1460-1470.
- Lal M, Mann H, Callender R, Radley S. Il parto cesareo previene l’incontinenza anale? Ostetricia e ginecologia 2003;101(2):305-312.
- Perkins J, Hammer R, Loubert P. Identificazione e gestione della lombalgia legata alla gravidanza. Journal of Nurse-Midwifery 1998;43(5): 331-340.
- Sjodah J. Pregnancy-related pelvic girdle pain and its relation to muscle function . Linkoping: Università. Linkoping. 2010.
- Stuge B, Laerum E, Kirkesola G, Vollestad N. L’efficacia di un programma di trattamento incentrato su specifici esercizi di stabilizzazione per il dolore al cingolo pelvico dopo la gravidanza: Uno studio controllato randomizzato. Spine 2004;29(4):351-359


