- Co to jest łuszczyca?
- Kto choruje na łuszczycę?
- Co powoduje łuszczycę?
- Jakie są kliniczne cechy łuszczycy?
- Jak klasyfikuje się łuszczycę?
- Typy łuszczycy
- Łuszczyca plackowata
- Przewlekła łuszczyca plackowata
- Łuszczyca stawowa
- Łuszczyca skóry owłosionej głowy
- Sebopsoriasis
- Palmoplantar psoriasis
- Łuszczyca paznokci
- Łuszczyca erytrodermiczna
- Jak cechy kliniczne różnią się w różnych typach skóry?
- Łuszczyca krostkowa w skórze kolorowej
- Faktory nasilające łuszczycę
- Stany zdrowia związane z łuszczycą
- Jak rozpoznaje się łuszczycę?
- Ocena łuszczycy
- Leczenie łuszczycy
- Porady ogólne
- Terapia miejscowa
- Fototerapia
- Terapia systemowa
- Biologics
Co to jest łuszczyca?
Psoriasis jest przewlekłym stanem zapalnym skóry charakteryzującym się wyraźnie określonymi, czerwonymi i łuszczącymi się blaszkami (pogrubienie skóry). Jest ona podzielona na kilka podtypów.
Kto choruje na łuszczycę?
Łuszczyca występuje u 2-4% mężczyzn i kobiet. Może rozpocząć się w każdym wieku, w tym w dzieciństwie, ze szczytem zachorowań w wieku 15-25 lat i 50-60 lat. Ma tendencję do utrzymywania się przez całe życie, zmieniając się w zakresie i nasileniu. Występuje szczególnie często u osób rasy kaukaskiej, ale może dotyczyć osób każdej rasy. Około jedna trzecia pacjentów z łuszczycą ma członków rodziny chorych na łuszczycę.
Co powoduje łuszczycę?
Łuszczyca jest chorobą wieloczynnikową. Jest ona klasyfikowana jako choroba zapalna o podłożu immunologicznym (IMID).
Duże znaczenie mają czynniki genetyczne. Profil genetyczny danej osoby wpływa na typ łuszczycy i jej odpowiedź na leczenie.
Badania asocjacyjne obejmujące cały genom donoszą, że kompleks zgodności histologicznej HLA-C*06:02 (wcześniej znany jako HLA-Cw6) jest związany z łuszczycą o wczesnym początku i łuszczycą plackowatą. Ten główny kompleks zgodności histologicznej nie jest związany z zapaleniem stawów, dystrofią paznokci lub łuszczycą o późnym początku.
Teorie na temat przyczyn łuszczycy muszą wyjaśnić, dlaczego skóra jest czerwona, zapalna i pogrubiona. Jest jasne, że czynniki immunologiczne i cytokiny zapalne (białka komunikacyjne), takie jak IL1β i TNFα, są odpowiedzialne za kliniczne cechy łuszczycy. Obecne teorie badają szlak TH17 i uwalnianie cytokiny IL17A.
Jakie są kliniczne cechy łuszczycy?
Łuszczyca zwykle objawia się symetrycznie rozmieszczonymi, czerwonymi, łuszczącymi się blaszkami o dobrze zdefiniowanych brzegach. Łuska jest zazwyczaj srebrzystobiała, z wyjątkiem fałdów skórnych, gdzie blaszki często wydają się błyszczące i mogą mieć wilgotną, łuszczącą się powierzchnię. Najczęstsze miejsca występowania choroby to skóra głowy, łokcie i kolana, ale choroba może dotyczyć każdej części skóry. Plamy są zazwyczaj bardzo trwałe bez leczenia.
Swędzenie jest przeważnie łagodne, ale u niektórych pacjentów może być poważne, prowadząc do drapania i lichenifikacji (zgrubienie skóry ze zwiększonymi oznakami skórnymi). Mogą pojawić się bolesne pęknięcia lub szczeliny skóry.
Kiedy blaszki łuszczycowe ustępują, mogą pozostawiać brązowe lub blade ślady, które mogą zblednąć w ciągu kilku miesięcy.
Jak klasyfikuje się łuszczycę?
Pewne cechy łuszczycy mogą być skategoryzowane, aby pomóc w określeniu odpowiednich badań i ścieżek leczenia. Mogą się one na siebie nakładać.
- Wczesny wiek pojawienia się < 35 lat (75%) vs późny wiek pojawienia się > 50 lat
- Ostra np. łuszczyca plackowata vs przewlekła łuszczyca plackowata
- Miejscowa np. skóra głowy, łuszczyca dłoni i stóp vs łuszczyca uogólniona
- Małe blaszki < 3 cm vs duże blaszki > 3 cm
- Cienkie blaszki vs grube blaszki
- Zajęcie paznokci vs brak zajęcia paznokci
Typy łuszczycy
Typowe wzorce łuszczycy.
Post.paciorkowcowej ostrej łuszczycy plackowatej
- Rozległe małe blaszki
- Często ustępują po kilku miesiącach
Łuszczyca plackowata
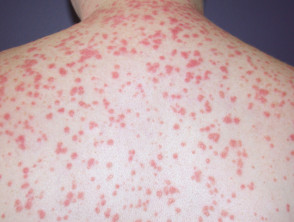
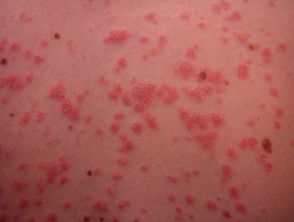
.
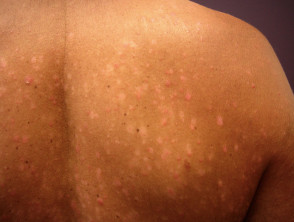
Łuszczyca plackowata drobna
- Często późny wiek zachorowania
- Płytki < 3 cm
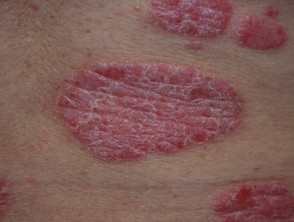
Przewlekła łuszczyca plackowata
- Przetrwała ioporna na leczenie
- Plaques > 3 cm
- Najczęściej dotyka łokci, kolana i dolną część pleców
- Obejmuje zakres od łagodnej do bardzo rozległej
Przewlekła łuszczyca plackowata
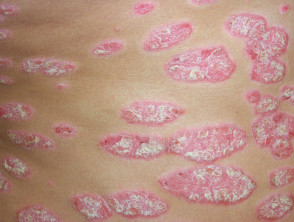
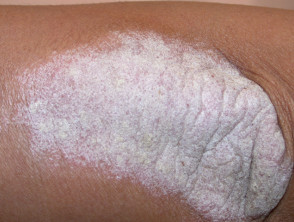 .
. 
Niestabilna łuszczyca plackowata
- Gwałtowne powiększanie się istniejących lub powstawanie nowych blaszek
- Zjawisko Koebnera: nowe blaszki w miejscach uszkodzenia skóry
- Wywołane przez infekcję, stres, leki lub odstawienie leków
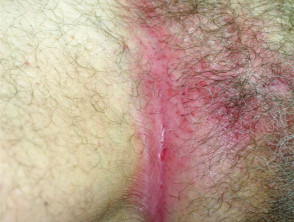
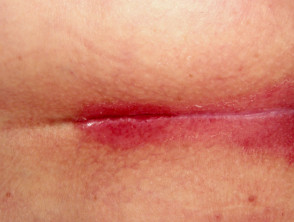
Łuszczyca plackowata
- Dotyczy fałdów ciała i narządów płciowych
- Gładka, dobrzeplamy
- Kolonizowana przez drożdżaki candida
Łuszczyca stawowa
Łuszczyca skóry głowy
- Często pierwsze lub jedyne miejsce występowania łuszczycy
Łuszczyca skóry owłosionej głowy
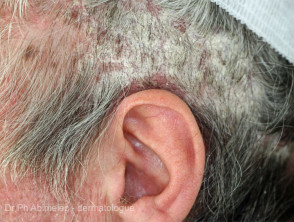
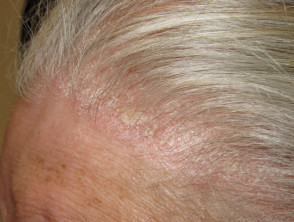
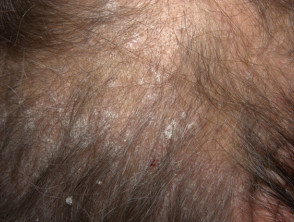
Łuszczyca skóry owłosionej głowy
- Nakładanie się łojotokowego zapalenia skóry i łuszczycy
- Dotyczy skóry owłosionej głowy, twarz, uszy i klatkę piersiową
- Kolonizowana przez malassezia
Sebopsoriasis
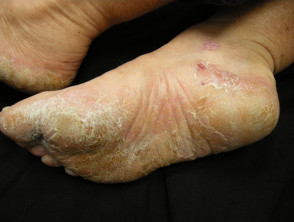
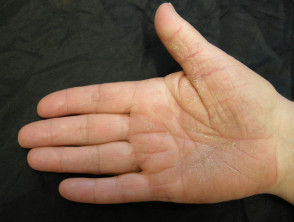
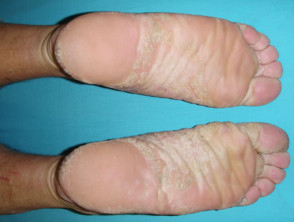
Palmoplantar psoriasis
- Palmy i/lub podeszwy
- Keratodermia
- Bolesne, bolesne, tłuste plamy
- Bolesne rozszczepienie
Palmoplantar psoriasis
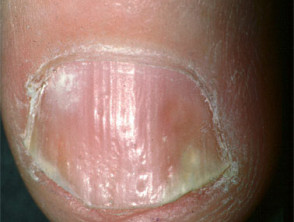
Łuszczyca paznokci
- Pitting, onycholiza, zażółcenie i zaczerwienienie
- Stowarzyszona z zapalnym zapaleniem stawów
Łuszczyca paznokci
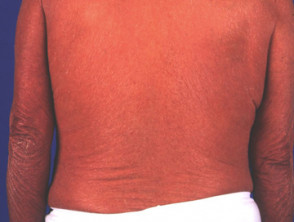
Łuszczyca erytrodermiczna łuszczyca (rzadko)
- Może, ale nie musi być poprzedzona inną postacią łuszczycy
- Postaci ostre i przewlekłe
- Może powodować chorobę ogólnoustrojową z zaburzeniami regulacji temperatury, zaburzenia równowagi elektrolitowej, niewydolność serca
Łuszczyca erytrodermiczna
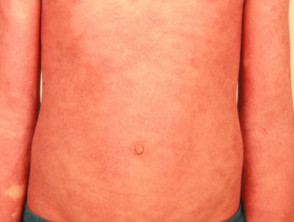
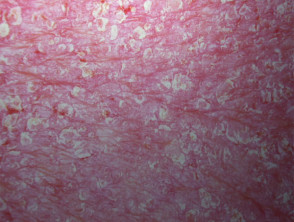
Krostuloza uogólniona i miejscowa krostuloza dłoniowo-podeszwowa nie są już klasyfikowane w spektrum łuszczycy.
Jak cechy kliniczne różnią się w różnych typach skóry?
Łuszczyca plackowata jest najczęstszą postacią łuszczycy we wszystkich grupach rasowych. Nie-kaukascy mają tendencję do bardziej rozległego zajęcia skóry niż kaukascy. W populacjach azjatyckich odnotowuje się najwyższy odsetek zajęcia powierzchni ciała. W przypadku skóry kolorowej, blaszki są zazwyczaj grubsze, z bardziej wyraźną srebrną łuską i świądem. Różowość wczesnych plam może być trudniejsza do zauważenia, co skutkuje niską oceną PASI. Grube blaszki mogą wydawać się fioletowe lub ciemne. Łuszczyca plackowata często ustępuje, pozostawiając hiperpigmentację lub hipopigmentację w skórze kolorowej, co dodatkowo wpływa na jakość życia nawet po ustąpieniu objawów choroby.
Inne typy łuszczycy wykazują zmienną częstość występowania w różnych typach skóry. Łuszczyca Palmoplantarna jest najczęściej spotykana w populacji indyjskiej. U osób rasy innej niż kaukaska częściej występuje łuszczyca krostkowa i erytrodermiczna niż u osób rasy kaukaskiej, natomiast łuszczyca zgięciowa występuje rzadziej u osób o skórze kolorowej.
Łuszczyca krostkowa w skórze kolorowej


Faktory nasilające łuszczycę
- Angina paciorkowcowa i inne zakażenia
- Urazy, takie jak skaleczenia, otarcia, oparzenia słoneczne (łuszczyca koebnerowska)
- Narażenie na słońce w 10% (ekspozycja na słońce jest częściej korzystna)
- Otyłość
- Palenie
- Nadmierna ilość alkoholu
- Stresujące wydarzenie
- Leki, takie jak lit, beta-blokery, leki przeciwmalaryczne, niesteroidowe leki przeciwzapalne i inne
- Odstawienie doustnych steroidów lub silnych miejscowych kortykosteroidów.
Stany zdrowia związane z łuszczycą
Pacjenci z łuszczycą częściej niż inni ludzie mają inne wymienione tutaj stany zdrowia.
- Zapalne zapalenie stawów „łuszczycowe zapalenie stawów” i spondyloartropatia (u do 40% pacjentów z przewlekłą łuszczycą plackowatą o wczesnym początku)
- Zapalne choroby jelit (choroba Crohna i wrzodziejące zapalenie jelita grubego)
- Zapalenie błony naczyniowej oka (zapalenie oka)
- Celiakia
- Zespół metaboliczny: otyłość, nadciśnienie tętnicze, hiperlipidemia, podagra, choroby układu krążenia, cukrzyca typu 2
- Miejscowa krosta palmoplantarna, krosta uogólniona i ostra uogólniona krosta rumieniowa
Jak rozpoznaje się łuszczycę?
Łuszczycę rozpoznaje się na podstawie jej cech klinicznych. Jeśli jest to konieczne, diagnoza jest poparta typowymi wynikami biopsji skóry.
Ocena łuszczycy
Ocena medyczna obejmuje dokładny wywiad, badanie, pytanie o wpływ łuszczycy na codzienne życie i ocenę czynników współistniejących.
Zwalidowane narzędzia stosowane do oceny łuszczycy obejmują:
- Psoriasis Area and Severity Index (PASI)
- Self-Administered Psoriasis Area and Severity Index (SAPASI)
- Physicians/Patients Global Assessment (PGA)
- Body Surface Area (BSA)
- Psoriasis Log- – based Log- – based Area and Severity Index (PL)based Area and Severity Index (PLASI)
- Simplified Psoriasis Index
- Dermatology Life Quality Index (DLQI)
- SKINDEX-16
Skala ciężkości łuszczycy jest klasyfikowana jako łagodna u 60% pacjentów, umiarkowane u 30% i ciężkie u 10%.
Ocena chorób współistniejących może obejmować:
- Psoriatic Arthritis Screening Evaluation (PASE) lub Psoriasis Epidemiology Screening Tool (PEST)
- Wskaźnik masy ciała (BMI, tj. wzrost, masa ciała, obwód talii)
- Ciśnienie krwi (BP) i elektrokardiogram (EKG)
- Certyfikat krwi i hemoglobina glikozylowana
- Profil lipidowy, kwas moczowy
Leczenie łuszczycy
Porady ogólne
Pacjenci z łuszczycą powinni upewnić się, że są dobrze poinformowani o stanie swojej skóry i jej leczeniu. Korzyści płyną z niepalenia tytoniu, unikania nadmiaru alkoholu i utrzymywania optymalnej wagi.
Terapia miejscowa
Łagodna łuszczyca jest na ogół leczona wyłącznie środkami miejscowymi. Wybór sposobu leczenia może zależeć od miejsca na ciele, zakresu i ciężkości łuszczycy.
- Emolienty
- Preparaty smoły węglowej
- Dithranol
- Kwas salicylowy
- Analog witaminy D (kalcypotriol)
- Topowe kortykosteroidy
- Maść/żel lub pianka łączona kalcypotriol/dipropionian betametazonu
- Inhibitor kalcyneuryny (takrolimus, pimekrolimus)
.
Fototerapia
Większość ośrodków zajmujących się łuszczycą oferuje fototerapię z wykorzystaniem promieniowania ultrafioletowego (UV), często w połączeniu z lekami stosowanymi miejscowo lub ogólnoustrojowo. Rodzaje fototerapii obejmują
- Wąskopasmowe UVB
- Promieniowanie UVB
- Fotochemioterapia (PUVA)
- Fototerapia ukierunkowana
Terapia systemowa
Łuszczyca o nasileniu umiarkowanym do ciężkiego uzasadnia leczenie środkiem systemowym i/lub fototerapią. Najczęściej stosowanymi lekami są:
- Metotreksat
- Ciklosporyna
- Acitretin
Inne leki sporadycznie stosowane w łuszczycy obejmują:
- Mikofenolan
- Apremilast
- Hydroksymocznik
- Azatiopryna
- 6-merkaptopuryna
Najlepiej unikać kortykosteroidów systemowych ze względu na ryzyko ciężkiego odstawiennego zaostrzenia łuszczycy i działań niepożądanych.
Biologics
Biologics or targeted therapies are reserved for conventional treatment-resistant severe psoriasis, mainly because of expense, as side effects compare favourably with other systemic agents. Należą do nich:
- Inhibitory czynnika martwicy nowotworów (anty-TNFα) infliksymab, adalimumab i etanercept
- antagonista interleukiny (IL)-12/23 ustekinumab
- antagoniściIL-17 antagoniści, tacy jak secukinumab
- Ixekizumab
- Brodalumab
- Guselkumab
- Tildrakizumab
- Risankizumab.
Wiele innych przeciwciał monoklonalnych jest badanych w leczeniu łuszczycy.
Środki doustne działające poprzez szlaki kinaz białkowych są również badane. Kilka inhibitorów JAK (kinazy Janusa) jest badanych pod kątem łuszczycy, w tym tofacitinib i inhibitor TYK2 (kinazy tyrozynowej 2) BMS-986165; oba znajdują się w fazie III badań nad łuszczycą.
.