Original Editor – Rachael Lowe
Top Contributors – Francky Petit, Rachael Lowe, Kim Jackson, Nick Libotton i Evan Thomas
Definicja/Opis
Test tętnicy kręgowej (VAT) jest używany w fizjoterapii do badania przepływu krwi z tętnicy kręgowej do mózgu, szukając objawów niewydolności tętnicy kręgowej i choroby.
Manewr testowy powoduje zmniejszenie światła na trzecim podziale tętnicy kręgowej, co skutkuje zmniejszeniem przepływu krwi wewnątrzczaszkowej VA strony kontralateralnej. Powoduje to niedokrwienie na skutek utraty krwi w móżdżku i rdzeniu przedłużonym mózgu. Skutkuje to zawrotami głowy, nudnościami, omdleniami, dyzartrią, dysfagią oraz zaburzeniami słuchu lub wzroku, niedowładami lub porażeniami u pacjentów z niedomogą Vertebrobasilar Insufficiency (VBI).
Anatomia klinicznie istotna
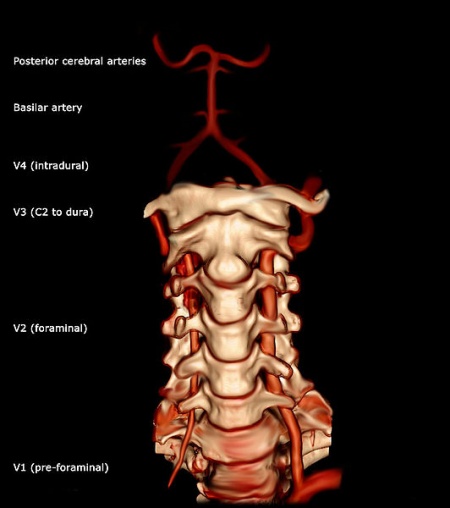
Tętnica kręgowa jest główną tętnicą szyi. Odgałęzia się od tętnicy podobojczykowej, gdzie powstaje z tylno-przedniej części tętnicy podobojczykowej. Wznosi się po rozwidleniu wyrostków poprzecznych szóstego kręgu szyjnego. Następnie wije się za wyrostkiem stawowym górnym kości szczytowej. Wchodzi do czaszki przez otwór wielki (foramen magnum), gdzie łączy się z przeciwległą tętnicą kręgową, tworząc tętnicę podstawną (na dolnej granicy pons).
Tętnica kręgowa może być podzielona na cztery podziały: Pierwszy podział przebiega tylno-czaszkowo między m. longus colli a m. scalenus anterior. Pierwszy podział nazywany jest również „podziałem przedzwojowym”. Drugi podział przebiega doczaszkowo przez otwory w wyrostkach poprzecznych kręgów szyjnych C2. Podział drugi nazywany jest również podziałem foraminalnym. Podział trzeci jest określany jako część, która wznosi się od C2. Wyrasta on z drugiego otworu po stronie przyśrodkowej mięśnia prostego bocznego (rectus capitis lateralis) i zakrzywia się za górnym wyrostkiem stawowym kręgów szczytowych. Następnie leży w rowku na górnej powierzchni tylnego łuku kości szczytowej i wchodzi do kanału kręgowego, przechodząc pod tylną błoną szczytowo-potyliczną. Czwarta część przebija oponę twardą i skłania się przyśrodkowo do przedniej części rdzenia przedłużonego.
Cel
Badanie tętnicy kręgowej służy do badania przepływu krwi w tętnicy kręgowej, poszukiwania objawów niewydolności tętnicy kręgowej.
Zmniejszenie przepływu krwi może skutkować przemijającym atakiem ischiamicznym (TIA), krytycznym objawem zbliżającego się udaru. Może to oznaczać, że jeśli choroba nie zostanie szybko zdiagnozowana, istnieje ryzyko utraty szansy na zapobieżenie trwałemu kalectwu lub nawet śmierci, lub jeśli kręgosłup szyjny zostanie umieszczony w kompromitującej pozycji, istnieje ryzyko spowodowania trwałego kalectwa lub nawet śmierci.
Według Johnstona i wsp. 90-dniowe ryzyko udaru po przemijającym ataku niedokrwiennym zostało oszacowane na około 10%. 50% z tych udarów występuje w ciągu pierwszych dwóch dni po TIA. Dlatego ważne jest, aby osobę z pozytywnym wynikiem testu wysłać do szpitala, gdzie może zostać poddana dalszym badaniom. TIA jest często błędnie rozpoznawany jako migrena, napad drgawkowy, neuropatia obwodowa lub lęk.
Technika
Aktywny zakres ruchu kręgosłupa szyjnego jest zwykle wykonywany przed oceną bierną.
- Ułóż pacjenta w pozycji leżącej i wykonaj bierne wyprost i zgięcie boczne głowy i szyi.
- Wykonaj bierną rotację szyi na tę samą stronę i przytrzymaj przez około 30 sekund.
- Powtórz badanie z ruchem głowy na przeciwną stronę.
- Test jest uważany za pozytywny, jeśli występuje opadanie ramion, utrata równowagi lub pronacja rąk; wynik pozytywny wskazuje na zmniejszony dopływ krwi do mózgu.
Modyfikacja:
- Maksymalnie obrócić głowę w kierunku przeciwnym do badanej strony i utrzymać pozycję przez 10 sekund
- Powrót do pozycji neutralnej przez 10 sekund
- Wyciągnąć głowę na 10 sekund
- Powrót do pozycji neutralnej przez 10 sekund
- Wyciąga i obraca głowę (w kierunku przeciwnym do badanej strony) maksymalnie przez 10 sekund
- Pozytywne objawy obejmują (The 5 D’s) zawroty głowy, diplopia, dyzartria, dysfagia, ataki kropelkowe, nudności i wymioty, zmiany czuciowe, oczopląs, itp.
Poniżej jest alternatywny test tętnicy kręgowej, który może być użyty w pewnych ustawieniach. Na przykład, w ocenie osoby z podejrzeniem BPPV.
Dowody
Test jest powszechnie stosowany od ponad ostatnich 30 lat. Zmniejszenie światła tętnicy było opisywane przez wielu autorów, ale wiele z tych badań nie jest wystarczających ze względu na brak dobrych próbek osób zdrowych i pacjentów z VBI w szerokim zakresie wieku. W badaniu dotyczącym badania tętnic kręgowych i diagnostyki różnicowej u pacjentów z zawrotami głowy również stwierdzono, że VAT nie został konsekwentnie zwalidowany jako test kliniczny dla VBI.
W dzisiejszym piśmiennictwie jest również wiele niespójności. Przegląd Mitchella i wsp. wykazał, że z dwudziestu badań, które przejrzał, cztery badania mierzyły przepływ krwi w części poprzecznej VA (pierwszy podział), jedenaście w drugim podziale, żadne w trzecim podziale i pięć w czwartym podziale. W 7 z 20 badań nie stwierdzono utraty przepływu krwi w VAI. Ze względu na niespójność w literaturze, w przypadku rotacji kręgosłupa szyjnego będą występowały fałszywie dodatnie/ujemne wyniki przepływu krwi. Tak więc, kontrowersyjne ustalenia w dzisiejszym piśmiennictwie nie mogą być wykorzystane do kierowania praktyką opartą na dowodach, z wyjątkiem wspierania potrzeby wykształconej ostrożności i autorytetu w badaniach przesiewowych przed leczeniem i leczeniu pacjentów.
Côté i wsp. twierdzą, że dodatnia wartość predykcyjna tego testu (odsetek osób z dodatnim testem, które są prawidłowo zdiagnozowane) wynosi 0%, a ujemna wartość predykcyjna tego testu wahała się od 63%-97%. Stwierdzono, że test nie jest wystarczająco wiarygodny, aby wykryć zmniejszony przepływ krwi w VA. Dlatego wartość tego testu jest wątpliwa.
Ważność kliniczna
Fizjoterapeuci powinni być świadomi następujących punktów w odniesieniu do stosowania testów prowokacyjnych dla VBI:
- Testy same w sobie są prowokacyjne i dlatego niosą ze sobą pewne nieodłączne ryzyko. Jednakże, jeśli zostaną odpowiednio dobrane i wykonane z należytą starannością (w tym tylko do początkowego punktu prowokacji objawów), wszelkie potencjalne ryzyko dla pacjenta zostanie zminimalizowane. Prowokacja objawów podczas badania powinna zwrócić uwagę fizjoterapeuty na potrzebę zachowania szczególnej ostrożności w doborze procedur badawczych i leczniczych.
- Zalecane testy są najbardziej wiarygodnymi procedurami określającymi obecność VBI i adekwatność krążenia obocznego zidentyfikowanymi w dotychczasowym piśmiennictwie. Chociaż testy wykazały mieszane wyniki w odniesieniu do zmian przepływu krwi w tętnicach kręgowo-biodrowych w badaniach eksperymentalnych, wydaje się, że rotacja w zakresie końcowym jest najbardziej czułą pozycją szyjną. Ostatnie badania wykazały również zmiany w przepływie krwi w symulowanej pozycji manipulacyjnej.
- Nie istnieje prosta kliniczna metoda badania wewnętrznego stanu tętnicy kręgowej i fizjoterapeuci powinni być tego świadomi podczas badania lub leczenia kręgosłupa szyjnego. Zalecane testy nie zidentyfikują wszystkich pacjentów zagrożonych wystąpieniem niepożądanych zdarzeń po manipulacji lub mobilizacji kręgosłupa szyjnego.
- VAT jest zalecany do oceny tolerancji pozycji w odcinku szyjnym. Jeśli wynik testu jest dodatni, pacjent powinien zostać skierowany na dalsze badania diagnostyczne w celu wykluczenia VBI.
Jeśli wynik testu na tętnicę kręgową jest dodatni, może to oznaczać niewydolność tętnic kręgowo-podstawnych (VBI), ale jeśli wynik jest ujemny, NIE MOŻNA wykluczyć niewydolności tętnic kręgowo-podstawnych.
Zasoby
- International Framework for Examination of the Cervical Region for potential of Cervical Arterial Dysfunction prior to Orthopaedic Manual Therapy Intervention
- Wytyczne kliniczne dotyczące oceny niewydolności tętnic kręgowych w leczeniu schorzeń kręgosłupa szyjnego.
Prezentacje
 |
Current Best Evidence: VBI and Cervical Manipulation
Ta prezentacja, stworzona przez Kahn Nirschi w ramach OMPT Fellowship, omawia aktualne najlepsze dowody dotyczące niewydolności kręgowo – szyjnej i manipulacji w odcinku szyjnym. Zobacz prezentację |
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Jeanette Mitchell; Doppler insonation of vertebral artery blood flow changes associated with cervical spine rotation: Implications for manual therapists; Physiotherapy Theory and Practice; 2007; 23(6):303-313
- 2.0 2.1 2.2 2.3 2.4 R. Grant; Vertebral Artery Testing – the Australian Association protocol after 6 years; Manual Therapy; 1996; 1; 149-153
- 3.0 3.1 3.2 3.3 3.4 3.5 Jeanette A. Mitchell; Changes in vertebral artery flow following normal rotation of the cervical spine; Journal of Manipulative and Physiological Therapeutics; 347-351, 2002
- 4.0 4.1 Jeanette A. Mitchell; Is cervical spine rotation, as used in the standard vertebrobasilar insufficiency test, associated with a measureable change in intracranial vertebral artery blood flow?; Manual Therapy; 2004; 9 ; 220-227
- 5.0 5.1 5.2 5.3 5.4 5.5 http://education.yahoo.com/reference/gray/subjects/subject/148
- 6.0 6.1 6.2 http://home.comcast.net/~wnor/lesson5.htm
- Albers GW, Caplan LR, Easton JD, Fayad PB, Mohr JP, Saver JL, et al.; Transient ischemic attack-proposal for a new definition; N Engl J Med. 2002;347:1713-6.
- 8.0 8.1 Hiroaki Naritomi, MD; Fumihiko Sakai, MD; John Stirling Meyer, MD; fckLRPathogenesis of Transient Ischemic Attacks Within the Vertebrobasilar Arterial System; Arch Neurol. 1979;36(3):121-128.
- Johnston CS, Gress DR, Browner WS, Sidney S. Short-term prognosis after emergency department diagnosis of TIA. JAMA. 2000;284:2901-6.
- 10.0 10.1 Magee DJ. Ortopedyczna ocena fizykalna. Elsevier Health Sciences; 2013
- 11.0 11.1 Alshahrani A, Johnson EG, Cordett TK. Vertebral artery testing and differential diagnosis in dizzy patients. Phys Ther Rehabil. 2014 Jun 5;1(1).
- Cote P, Kreitz BG, Cassidy JD, Thiel H. The validity of the extension-rotation test as a clinical screening procedure before neck manipulation: a secondary analysis. Journal of Manipulative and Physiological Therapeutics. 1996;19(3):159-64.
- Rivett D, Shirley D, Magarey M, Refshauge K. Clinical guidelines for assessing vertebrobasilar insufficiency in the management of cervical spine disorders. Australian physiotherapy association. 2006.