- Introducere
- Pathophysiology
- Factori de risc
- Prezentarea clinică
- Legea lui Courvoisier
- Diagnostic diferențial
- Investigații
- Teste de laborator
- Imagistică
- Management
- Chirurgie
- Procedura Whipple
- Chemoterapie
- Îngrijiri paliative
- Prognostic
- Puncte cheie
- Tumorile endocrine ale pancreasului
- Caracteristici clinice
- Investigație
- Management
Introducere
Cancerul pancreatic se va referi în mod obișnuit la carcinomul ductal al pancreasului, care cuprinde până la 90% din tumorile maligne pancreatice primare. Restul poate fi împărțit în tumori exocrine (cum ar fi carcinomul chistic pancreatic) și tumori endocrine (derivate din celulele insulare ale pancreasului).
Cancerele pancreatice au o rată de mortalitate ridicată, fiind a 4-a cea mai frecventă cauză de deces prin cancer în Marea Britanie. Este rar sub vârsta de 40 de ani, 80% din cazuri apărând între 60-80 de ani. Rareori este diagnosticat suficient de devreme pentru un tratament curativ.
În acest articol, vom analiza factorii de risc, investigațiile și managementul unui pacient cu cancer pancreatic.
Pathophysiology
Cel mai frecvent tip de cancer pancreatic este carcinomul ductal (90% din tumorile maligne pancreatice primare). Alte forme mai rare includ tumorile chistice, tumorile cu celule ampulare și tumorile cu celule de insuliță, care toate au adesea un prognostic mult mai bun.
Pe măsură ce cancerul se răspândește, invazia directă a structurilor locale implică de obicei splina, colonul transvers și glandele suprarenale. Metastazele limfatice implică de obicei ganglionii limfatici regionali, ficatul, plămânii și peritoneul. Metastazele sunt frecvente în momentul diagnosticului.
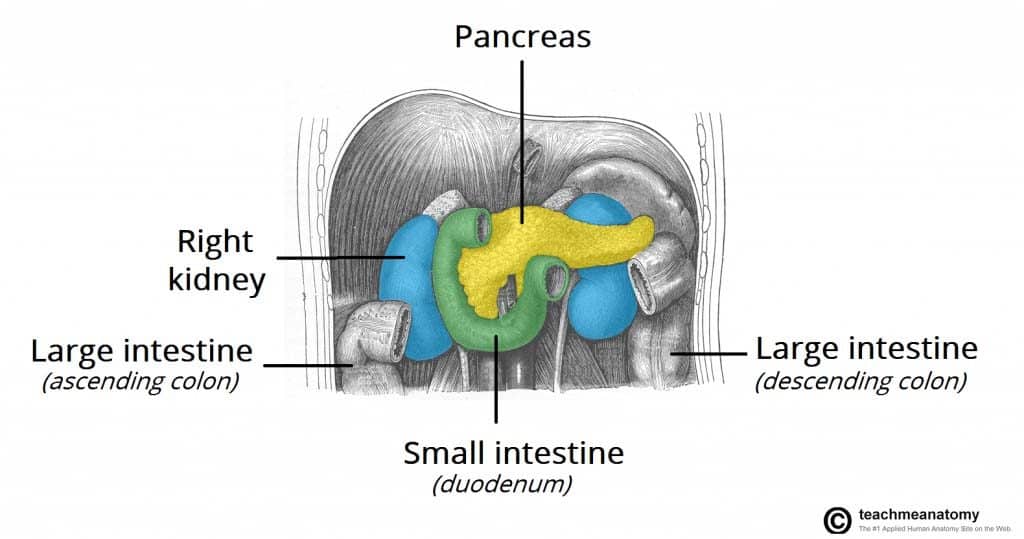 Figura 1 – Cancerul pancreatic se poate răspândi direct la structurile înconjurătoare, cum ar fi splina, colonul transvers și glanda suprarenală.
Figura 1 – Cancerul pancreatic se poate răspândi direct la structurile înconjurătoare, cum ar fi splina, colonul transvers și glanda suprarenală.Factori de risc
Există puțini factori de risc clari pentru dezvoltarea carcinomului de pancreas. Cei care au fost identificați includ fumatul și pancreatita cronică. Poate exista, de asemenea, un element ereditar, deoarece 7% dintre pacienți au un istoric familial al bolii.
Diabet zaharat cu debut tardiv este un factor de risc suplimentar. Cei diagnosticați cu diabet >50 de ani au un risc de 8 ori mai mare de a dezvolta carcinom pancreatic în următorii trei ani decât populația generală.
Prezentarea clinică
Aproximativ 80% din cazurile de carcinom pancreatic sunt nerezecabile la diagnostic, ceea ce atestă natura tardivă și adesea vagă și nespecifică a prezentării sale.
Caracteristicile clinice specifice* pot depinde de localizarea tumorii:
- Icter obstructiv – datorat comprimării canalului biliar comun (prezent în 90% din cazuri la momentul diagnosticului), de obicei nedureros
- Pierdere în greutate – datorată efectelor metabolice ale cancerului, sau secundară disfuncției exocrine
- Durere abdominală (nespecifică) – datorată invaziei plexului celiac sau secundară pancreatitei
Prezentările mai puțin frecvente includ pancreatita acută sau tromboflebita migrantă (o tromboflebită superficială migratoare recurentă, cauzată de o stare paraneoplazică hipercoagulabilă).
*Tumorile cozii pancreasului au o evoluție insidioasă și adesea nu sunt simptomatice decât într-un stadiu tardiv
La examinare, pacienții pot părea cașectici, malnutriți și icterici. La palpare, poate fi simțită o masă abdominală în regiunea epigastrică, precum și o veziculă biliară mărită (conform Legii lui Courvoisier)
Legea lui Courvoisier
Legea lui Courvoisier afirmă că în prezența icterului și a unei vezicule biliare mărite/palpabile, malignitatea arborelui biliar sau a pancreasului trebuie să fie puternic suspectată, deoarece este puțin probabil ca cauza să fie calculii biliari.
Acest semn poate fi prezent în cazul în care tumora care obstrucționează este distală față de canalul cistic. În realitate, o veziculă biliară mărită este prezentă la mai puțin de 25% dintre pacienții cu cancer pancreatic.
Diagnostic diferențial
Cancerul pancreatic se prezintă adesea cu caracteristici vagi, nespecifice. Diagnosticele diferențiale sunt vaste și includ:
- Cauzele icterului obstructiv – boala calculilor biliari, colangiocarcinom, strictură benignă a vezicii biliare
- Cauzele durerii abdominale epigastrice – calculi biliari, ulcer peptic, carcinom gastric, sindrom coronarian acut
Investigații
Teste de laborator
Toată suspiciunea de cancer pancreatic ar trebui să justifice efectuarea unor analize de sânge inițiale, inclusiv hemogramă (anemie sau trombocitopenie) și LFT (bilirubină crescută, fosfatază alcalină și gamma-GT, care arată un tablou icteric obstructiv).
CA19-9 este un marker tumoral cu o sensibilitate și o specificitate ridicată pentru cancerul pancreatic, însă rolul său este mai degrabă în evaluarea răspunsului la tratament decât pentru diagnosticul inițial.
Imagistică
Imagistica inițială pentru cancerul pancreatic este de obicei o ecografie abdominală, care poate demonstra o masă pancreatică sau un arbore biliar dilatat (precum și potențiale metastaze hepatice și ascită dacă boala este în stadiu foarte avansat).
Imagistica prin CT (folosind un protocol pancreatic, Fig. 2) este atât cea mai importantă investigație în ceea ce privește diagnosticul, dar și cea mai informativă din punct de vedere prognostic, deoarece poate stadializa progresia bolii. O scanare CT torace-abdomen-pelvis va fi necesară în continuare odată ce cancerul pancreatic a fost diagnosticat pentru stadializare; o scanare PET-CT poate fi justificată la cei cu boală localizată la CT care vor fi supuși unui tratament oncologic
Ecografia endoscopică (EUS) poate fi utilizată ulterior pentru a ghida biopsia prin aspirație cu ac fin în vederea evaluării histologice a leziunii, dacă diagnosticul este încă neclar. ERCP poate fi utilizată, de asemenea, pentru a accesa leziunea pentru biopsie sau citologie, dacă se află într-o locație adecvată*.
*Un periaj biliar pentru citologie dacă ERCP este utilizată pentru a ușura obstrucția biliară și nu există un diagnostic tisular.
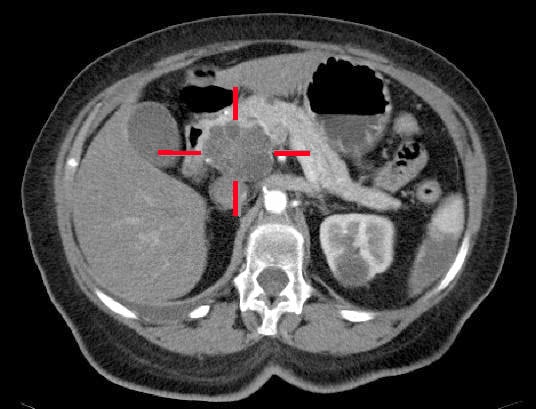 Figura 2 – Un adenocarcinom localizat la nivelul capului pancreatic, identificat la CT
Figura 2 – Un adenocarcinom localizat la nivelul capului pancreatic, identificat la CTManagement
Chirurgie
În prezent, singura opțiune de management curativ este rezecția radicală:
- Pentru pacienții cu tumori ale capului pancreasului, cea mai frecventă intervenție chirurgicală cu intenție curativă este pancreaticoduodenectomia, cunoscută și sub numele de procedura Whipple
- În anumite cazuri se pot încerca rezecții cu prezervarea pilorusului
- Pentru pacienții cu tumori ale corpului sau cozii pancreasului, se poate efectua adesea o pancreatectomie distală
Contraindicațiile absolute pentru intervenție chirurgicală includ metastazele peritoneale, hepatice și la distanță. Există o morbiditate ridicată asociată cu aceste proceduri (până la 40%), iar complicațiile specifice includ formarea unei fistule pancreatice, golirea gastrică întârziată și insuficiența pancreatică.
O analiză Cochrane a constatat că rezecția pancreatică crește supraviețuirea și reduce costurile în comparație cu tratamentele paliative la pacienții cu cancer pancreatic local avansat și afectare venoasă, presupunând că există suficientă expertiză clinică disponibilă.
Procedura Whipple
Procedura Whipple presupune îndepărtarea capului pancreasului, a antrului stomacului, a primei și celei de-a doua părți a duodenului, a canalului biliar comun și a vezicii biliare.
Toate viscerele îndepărtate în cadrul operației o fac datorită alimentării lor arteriale comune (artera gastroduodenală), împărtășită de capul pancreasului și duodenul.
După aceasta, coada pancreasului și canalul hepatic sunt atașate la jejun, permițând scurgerea bilei și a sucurilor pancreatice în intestin, în timp ce stomacul este ulterior anastomosat cu jejunul, permițând trecerea alimentelor.
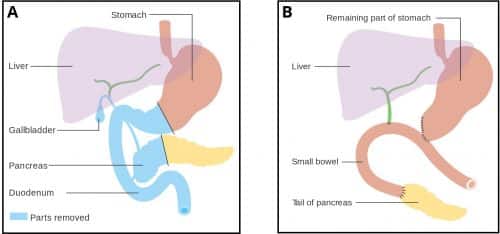 Figura 3 – Pancreaticoduodenectomia (procedura Whipple). A: Pre-procedură, B: Post-procedură
Figura 3 – Pancreaticoduodenectomia (procedura Whipple). A: Pre-procedură, B: Post-procedură
Chemoterapie
Chimioterapia adjuvantă, în general cu 5-flourouracil, este recomandată după intervenția chirurgicală, deoarece s-a demonstrat că aceasta îmbunătățește supraviețuirea în urma studiului ESPAC-1*.
În boala metastatică se recomandă utilizarea regimului FOLFIRINOX (acid folinic, 5-fluorouracil, irinotecan și oxaliplatin) la cei cu o stare de performanță bună, însă a adus doar îmbunătățiri modeste în ceea ce privește supraviețuirea; terapia cu gemcitabină poate fi luată în considerare pentru persoanele cu cancer pancreatic local avansat care nu sunt suficient de bine pentru a tolera FOLFIRINOX.
*ESPAC-1 a demonstrat, de asemenea, că pacienții tratați cu chimioradioterapie adjuvantă au avut rezultate mai proaste în general decât cei tratați doar cu chimioterapie adjuvantă.
Îngrijiri paliative
Majoritatea pacienților cu cancer pancreatic nu sunt candidați pentru o intervenție chirurgicală curativă, ci necesită în schimb implicarea în îngrijiri paliative.
Icterul obstructiv și pruritul asociat pot fi ameliorate prin introducerea unui stent biliar, fie prin ERCP, fie percutanat.
Chimioterapia paliativă, cum ar fi cu un regim pe bază de gemcitabină, poate fi încercată la pacienții cu un status de performanță rezonabil.
Insuficiența ecocrină este frecventă în boala avansată sau la cei care au suferit o excizie semnificativă a pancreasului, conducând la malabsorbție și steatoree; aceasta poate fi tratată inițial cu înlocuitori enzimatici (inclusiv lipaze), cum ar fi Creon®.
Prognostic
Cancerul pancreatic are o capacitate metastatică ridicată chiar și în cazul tumorilor mici. Prognosticul în cancerul pancreatic rămâne foarte slab, cu o rată globală de supraviețuire la 5 ani <5%.
Puncte cheie
- Cancerul pancreatic se va prezenta adesea cu o combinație de icter obstructiv, durere abdominală sau pierdere în greutate
- Cele mai multe cazuri sunt detectate inițial la tomografie computerizată, însă necesită un diagnostic tisular prin biopsie; CA19-9 este un marker tumoral utilizat pentru monitorizarea progresiei bolii
- Managementul definitoriu este rezecția chirurgicală, adesea cu chimioterapie adjuvantă
- Cancerul pancreatic are o rată de supraviețuire la 5 ani mai mică de 5%
Tumorile endocrine ale pancreasului
Tumorile endocrine ale pancreasului pot fi funcționale sau nefuncționale. Tumorile funcționale secretă în mod activ hormoni, iar semnele și simptomele lor sunt legate de acest lucru, în timp ce tumorile nefuncționale nu secretă hormoni activi, iar caracteristicile clinice sunt legate pur și simplu de răspândirea lor malignă.
Tumorile endocrine ale pancreasului sunt adesea asociate cu sindromul de neoplazie endocrină multiplă 1 (MEN1); MEN1 constă de obicei în hiperparatiroidism, tumori pancreatice endocrine și tumori hipofizare (cel mai frecvent prolactinoame).
Caracteristici clinice
| Tip de celulă | Hormon secretat (numele tumorii) | Funcție fiziologică normală | . Caracteristicile unei tumori funcționale | |
| Celule G | Gastrină (gastrinom) | Stimulează eliberarea de acid gastric | Zollinger-.Sindromul Ellison, care determină ulcere peptice severe, refractare la tratamentul medical, cu diaree și steatoree | |
| α Celule | Glucagon (glucagonom) | Crește concentrația de glucoză din sânge | Hiperglicemie, diabet zaharat, și eritem migrator necrolitic | |
| Celuleβ | Insulină (insulinom) | Diminuarea concentrației de glucoză din sânge | Hipoglicemie simptomatică, cum ar fi transpirația sau schimbarea stării psihice, care se ameliorează odată cu consumul de carbohidrați | |
| δ Celule | Somatostatină (somatostatinom) | Inhibă eliberarea de GH, TSH și a prolactinei din hipofiza anterioară și a gastrinei | Diabet zaharat, steatoree, calculi biliari (datorită inhibării colecistokininei), scădere în greutate, și aclorhidrie (datorită inhibării gastrinei) | |
| Celule neinsulare | Peptidul intestinal vasoactiv (VIPoma) | Secreția de apă și electroliți în intestin. Relaxarea mușchilor netezi enterici. | Diarree apoasă abundentă prelungită, hipokaliemie severă și deshidratare (cunoscută și sub numele de sindrom Verner-Morrison) |
Tabelul 1 – Tumori endocrine ale pancreasului
Investigație
Toate cazurile trebuie discutate în cadrul unei întâlniri a echipei multidisciplinare, unde poate fi ghidat managementul. Anumite analize de sânge pot fi trimise, în funcție de subtipul suspectat (tabelul 1)
TNE pancreatice sunt cel mai bine investigate cu o combinație de imagistică CT, imagistică RMN și / sau ecografie endoscopică. În localizarea și evaluarea insulinoamelor și gastrinoamelor se poate utiliza, de asemenea, calciu intraarterial cu angiografie prin substracție digitală.
Management
NET pancreatice mici, nefuncționale și bine diferențiate (<1cm) pot fi pur și simplu observate. Tumorile mai mari sau funcționale sunt rezecate, orice boală metastatică la distanță fiind, de asemenea, rezecată dacă tumora este de grad scăzut și metastazele sunt de volum redus.
Analogi ai somatostatinei pot fi utilizați pentru a controla și ameliora efectele hipersecreției hormonale (chiar și în cazul somatostatinomelor).
.