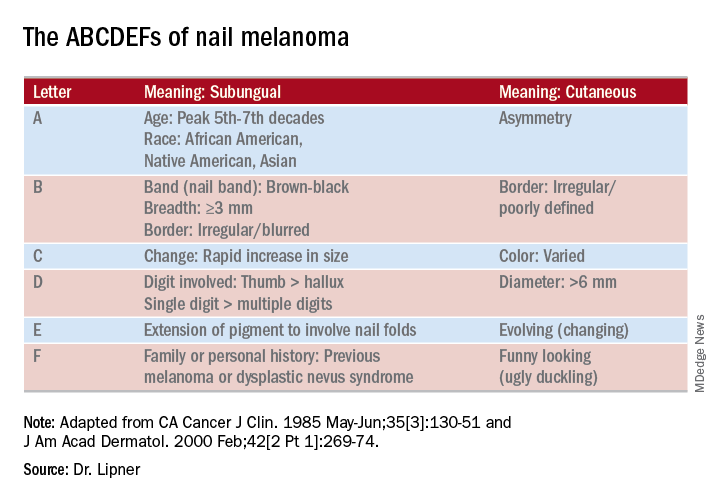
CHICAGO – O unghie decolorată poate da de gândit chiar și dermatologilor experimentați: Este cauza exogenă? Fungică sau bacteriană, poate? Ar putea fi vorba de un melanom subunghiular? Ar trebui să fie urmărit, tăiat sau supus unei biopsii? Shari Lipner, MD, a prezentat o abordare rațională pentru evaluarea melanonichilor longitudinali în timpul unei sesiuni axate pe tulburările unghiilor din cadrul reuniunii de vară a Academiei Americane de Dermatologie.

Dr. Shari Lipner
Sesiunea a venit după un sondaj recent realizat la nivel național de Dr. Lipner și colaboratorii săi, care au întrebat dermatologii din diferite stadii de practică cât de încrezători sunt în diagnosticarea și gestionarea melanonichiei. „În general, nu erau deloc încrezători”, a declarat Dr. Lipner, director al diviziei de unghii de la Universitatea Cornell, New York.
Dintre cei 142 de rezidenți în dermatologie, precum și 58 de dermatologi curanți juniori și 199 de dermatologi curanți seniori, doar 18,2% au efectuat examinări ale unghiilor la fiecare vizită, iar cei mai mulți (58%) au privit unghiile doar în timpul examinării pielii întregului corp. Peste jumătate (62%) dintre medicii rezidenți au declarat că nu se simt încrezători în ceea ce privește diagnosticarea și gestionarea melanonichiei, în timp ce această cifră a scăzut la 8,6% pentru medicii curanți seniori. Cu toate acestea, majoritatea medicilor seniori (64,3%) au fost doar „destul de încrezători” în abilitățile lor de melanonichie (J Am Acad Dermatol. 2017 May;76:994-6).
Tools of the trade
Dermoscopia poate fi un instrument neprețuit pentru determinarea cauzei melanonichiei longitudinale (LM). „Dermatoscopia de contact este utilă, așa că am întotdeauna la dispoziție un gel cu ultrasunete”, a declarat Dr. Lipner. „Gelul face ca unghia să fie mai mult o suprafață plană”, ceea ce facilitează vizualizarea precisă. Alte instrumente utile includ o mașină de tăiat unghiile cu dublă acțiune, care, a spus ea, este o investiție care merită.
Pentru că pacienții care sunt îngrijorați de una dintre unghiile lor vor veni adesea la programare cu ojă încă pe celelalte unghii, Dr. Lipner are întotdeauna la dispoziție în cabinet tampoane pentru îndepărtarea ojei. Este important să se poată vedea toate unghiile, a spus ea, dar ea și colaboratorii ei, inclusiv primul autor, Pierre Halteh, MD, care era pe atunci student la medicină la Cornell, au descoperit din sondajul lor că „puțini medici (32/402; 8%) au cerut pacienților lor să îndepărteze oja la fiecare vizită.”
Cauze non-melanococitare ale LM
Melanonichia longitudinală poate avea o etiologie non-melanocitară, care poate varia de la hematoame subunghiale la pseudomonas și infecții fungice la pigment exogen.
În general, hematoamele subunghiale sunt cea mai frecventă cauză a melanonichiei, deși hematoamele longitudinale nu sunt frecvent întâlnite. Cu cât trauma cauzală este mai îndepărtată, cu atât mai închisă este decolorarea subunghială, a spus Dr. Lipner. „Dermoscopia este foarte utilă” pentru hematoamele subunghiale, care vor arăta, de obicei, un model omogen, deși „puteți vedea, de asemenea, estompări periferice, dungi și hemoragii periunghiale”, a adăugat ea.
Este important să se monitorizeze acești pacienți „deoarece melanoamele pot sângera”, a spus ea. Fotografiile din cabinet, sau chiar fotografiile făcute de pacienți, pot fi folosite pentru a urmări hematomul până la rezoluție.
Când ne gândim la surse exogene de pigment, pe lângă indiciile din anamneză, un indiciu poate fi faptul că pliul proximal al unghiei este, de asemenea, decolorat, a subliniat Dr. Lipner. O mare varietate de vinovați obișnuiți și mai puțin obișnuiți pot apărea, inclusiv de la gudron, tutun, henna și alte vopsele de păr, permanganat de potasiu și chiar și tipărituri de ziar, a spus ea. Cu o sursă exogenă, o examinare clinică și dermoscopică atentă poate arăta că pigmentul nu se extinde până la lunula proximală, deși poate urma conturul pliului unghial proximal.
Când ciuperca este cauza LM, banda este adesea mai largă proximal și se îngustează distal, a observat Dr. Lipner. În timp ce Trichophyton rubrum var. nigricans este un vinovat cunoscut, nondermatofitele, cum ar fi Neoscytalidium dimidiatum, pot provoca, de asemenea, o LM care adesea se desfășoară de-a lungul pliurilor proximale și laterale ale unghiilor. „Pentru a face diagnosticul, trimiterea unei tăieturi la dermatopatolog este utilă”, a spus ea. Hifele pot fi adesea observate la colorare și cultură, a spus ea. Reacția în lanț a polimerazei „este, de asemenea, posibilă și foarte utilă pentru aceste nondermatofite.”
Colonizarea bacteriană a patului unghial poate fi o cauză a LM. Agenții patogeni pot include Pseudomonas aeruginosa, care va prezenta adesea o nuanță verzuie caracteristică. Speciile Klebsiella și Proteus pot duce mai degrabă la o decolorare gri-neagră. Un istoric de muncă umedă, cum ar fi agricultura și alte ocupații agricole și lactate, precum și munca de menajeră, crește riscul de colonizare bacteriană.
În mod obișnuit, o etiologie bacteriană va avea ca rezultat decolorarea care începe la nivelul pliului unghial lateral sau la joncțiunea dintre pliul unghial proximal și cel lateral. Dermoscopia va arăta o estompare neregulată a decolorării spre fața medială a unghiei, iar colorația Gram a decupajelor afectate va arăta tije gram-negative.
.