- Ce este psoriazisul?
- Cine suferă de psoriazis?
- Care sunt cauzele psoriazisului?
- Care sunt caracteristicile clinice ale psoriazisului?
- Cum se clasifică psoriazisul?
- Tipuri de psoriazis
- Psoriazis guttal
- Pasoriazis în plăci cronic
- Pasorizis flexural
- Pasoriazisul scalpului
- Sebopsoriazis
- Psoriazis palmo-plantare
- Pasoriazisul unghiilor
- Pasoriazis eritrodermic
- Cum variază trăsăturile clinice în diferite tipuri de piele?
- Pasoriazisul pestriț la pielea de culoare
- Factori care agravează psoriazisul
- Afecțiuni asociate cu psoriazisul
- Cum se diagnostichează psoriazisul?
- Evaluarea psoriazisului
- Tratamentul psoriazisului
- Consiliere generală
- Terapie topică
- Fototerapie
- Terapie sistemică
- Biologicele
Ce este psoriazisul?
Plasoriazisul este o afecțiune inflamatorie cronică a pielii caracterizată prin plăci roșii și solzoase (piele îngroșată) clar definite. Este clasificat în mai multe subtipuri.
Cine suferă de psoriazis?
Psoriazisul afectează 2-4% dintre bărbați și femei. Poate debuta la orice vârstă, inclusiv în copilărie, cu vârfuri de apariție la 15-25 de ani și 50-60 de ani. Are tendința de a persista pe tot parcursul vieții, fluctuând în extensie și severitate. Este deosebit de frecventă la caucazieni, dar poate afecta persoane de orice rasă. Aproximativ o treime dintre pacienții cu psoriazis au membri ai familiei cu psoriazis.
Care sunt cauzele psoriazisului?
Plasoriazisul este multifactorial. Este clasificat ca o boală inflamatorie mediată imunitar (IMID).
Factorii genetici sunt importanți. Profilul genetic al unui individ influențează tipul de psoriazis și răspunsul acestuia la tratament.
Studiile de asociere la nivel de genom raportează că complexul de histocompatibilitate HLA-C*06:02 (cunoscut anterior ca HLA-Cw6) este asociat cu psoriazisul cu debut precoce și psoriazisul guttat. Acest complex major de histocompatibilitate nu este asociat cu artrita, distrofia unghiilor sau psoriazisul cu debut tardiv.
Teoriile despre cauzele psoriazisului trebuie să explice de ce pielea este roșie, inflamată și îngroșată. Este clar că factorii imuni și citokinele inflamatorii (proteine mesager), cum ar fi IL1β și TNFα, sunt responsabile pentru caracteristicile clinice ale psoriazisului. Teoriile actuale explorează calea TH17 și eliberarea citokinei IL17A.
Care sunt caracteristicile clinice ale psoriazisului?
Pasoriazisul se prezintă, de obicei, cu plăci roșii, solzoase, distribuite simetric, distribuite simetric, cu margini bine definite. Scama este de obicei de culoare alb-argintie, cu excepția pliurilor cutanate, unde plăcile apar adesea strălucitoare și pot avea o suprafață descuamată și umedă. Cele mai frecvente localizări sunt scalpul, coatele și genunchii, dar orice parte a pielii poate fi afectată. Plăcile sunt, de obicei, foarte persistente fără tratament.
În general, mâncărimea este ușoară, dar poate fi severă la unii pacienți, ducând la scărpinat și lichenificare (piele îngroșată și coroiată, cu marcaje cutanate crescute). Pot apărea fisuri sau crăpături dureroase ale pielii.
Când plăcile psoriazice se limpezesc, ele pot lăsa urme maronii sau palide care se pot aștepta să se estompeze în câteva luni.
Cum se clasifică psoriazisul?
Certe caracteristici ale psoriazisului pot fi clasificate pentru a ajuta la determinarea investigațiilor și a căilor de tratament adecvate. Pot apărea suprapuneri.
- Vârsta timpurie de debut < 35 ani (75%) vs vârsta târzie de debut > 50 ani
- Acut de ex. psoriazis guttat vs psoriazis în plăci cronic
- Localizat de ex. scalp, psoriazis palmoplantar vs psoriazis generalizat
- Placi mici < 3 cm vs plăci mari > 3 cm
- Placi fine vs plăci groase
- Afectarea unghiilor vs nicio afectare a unghiilor
Tipuri de psoriazis
Tipuri tipice de psoriazis.
Post.psoriazis guttal acut streptococic
Psoriazis guttal
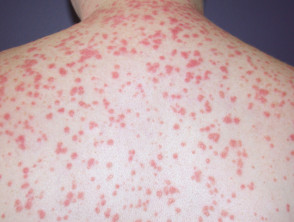
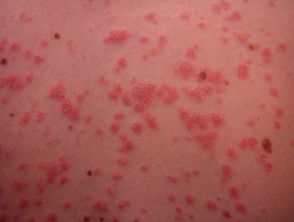
.
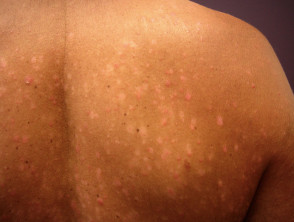
Pasoriazis în plăci mici
- De multe ori vârsta tardivă de debut
- Placi < 3 cm
Pasoriazis în plăci cronice
- Persistent și cu tratament…rezistent
- Placi > 3 cm
- Afectează cel mai adesea coatele, genunchii și partea inferioară a spatelui
- Variază de la ușoară la foarte extinsă
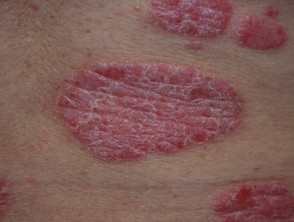
Pasoriazis în plăci cronic
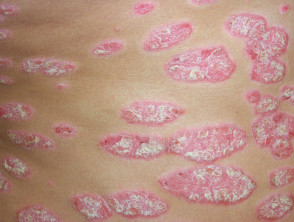
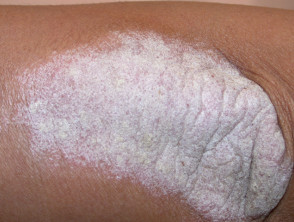 .
. 
Pasoriazis în plăci instabil
- Extinderea rapidă a plăcilor existente sau noi
- Fenomenul Koebner: plăci noi la locurile de leziuni cutanate
- Indus de infecții, stres, medicamente sau retragerea medicamentelor
Pasoriazisul flexural
- Afectează pliurile corpului și organele genitale
- Lisuse, binedefinite
- Colonizate de drojdii candida
Pasorizis flexural
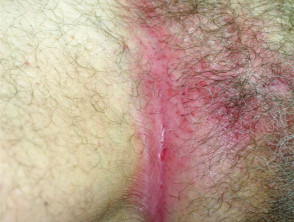
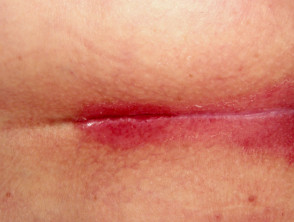
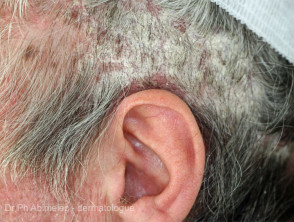
Pasoriazisul scalpului
- Deseori prima sau singura localizare de psoriazis
Pasoriazisul scalpului
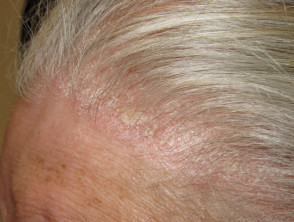
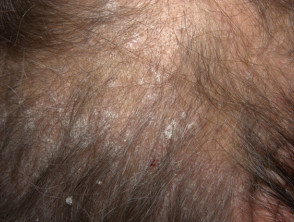
Sebopsoriazis
- Suprapunere de dermatită seboreică și psoriazis
- Afectează scalpul, fața, urechile și pieptul
- Colonizat de malassezia
Sebopsoriazis
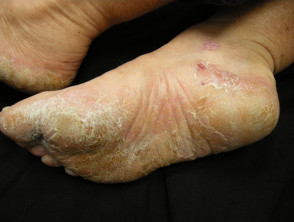
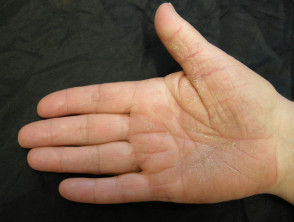
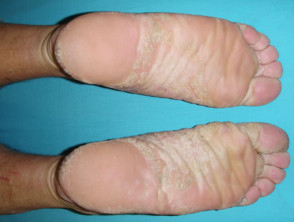
Psoriazis palmo-plantare
- Palmele și/sau tălpile
- Keratodermie
- Fisuri dureroase
.
Psoriazis palmo-plantare
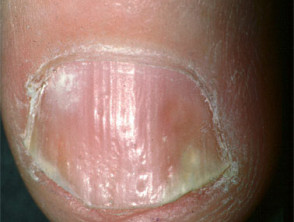
Psoriazisul unghiilor
- Pitting, onicoliză, îngălbenire și crestături
- Asociat cu artrita inflamatorie
Pasoriazisul unghiilor
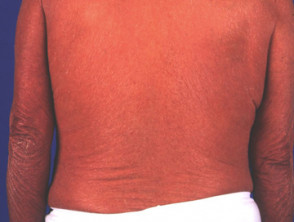
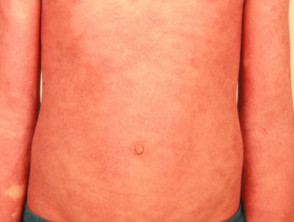
Eritrodermic. psoriazis (rar)
- Poate fi sau nu precedat de o altă formă de psoriazis
- Formele acute și cronice
- Poate duce la o boală sistemică cu dereglarea temperaturii, dezechilibru electrolitic, insuficiență cardiacă
Pasoriazis eritrodermic
Pustuloza generalizată și pustuloza palmoplantar localizată nu mai sunt clasificate în spectrul psoriazisului.
Cum variază trăsăturile clinice în diferite tipuri de piele?
Plastoza puloasă este cea mai frecventă formă de psoriazis în toate grupurile rasiale. Non-caucazienii tind să aibă o afectare mai extinsă a pielii decât caucazienii. Se raportează că populațiile asiatice au cel mai mare procent de afectare a suprafeței corporale. La pielea de culoare, plăcile sunt de obicei mai groase, cu scuame argintii și mâncărimi mai pronunțate. Rozeala plăcilor timpurii poate fi mai greu de apreciat, ceea ce duce la o evaluare PASI scăzută. Plăcile groase pot apărea de culoare violetă sau închisă. Psoriazisul în plăci se rezolvă în mod obișnuit pentru a lăsa hiperpigmentare sau hipopigmentare în pielea de culoare, ceea ce afectează și mai mult calitatea vieții chiar și după eliminarea bolii.
Alte tipuri de psoriazis prezintă rate variabile în diferite tipuri de piele. Psoriazisul palmoplantar este raportat ca fiind cel mai frecvent în populația indiană. Non-caucazienii au o probabilitate mai mare de a prezenta psoriazis pustular și eritrodermic decât caucazienii, în timp ce psoriazisul flexural se spune că apare la o rată mai mică la pielea de culoare.
Pasoriazisul pestriț la pielea de culoare


Factori care agravează psoriazisul
- Amigdalita streptococică și alte infecții
- Lăniri cum ar fi tăieturi, escoriații, arsuri solare (psoriazis koebnerizat)
- Expunere la soare în proporție de 10% (expunerea la soare este de cele mai multe ori benefică)
- Obezitate
- Fumat
- Exces de alcool
- Eveniment stresant
- Medicamente precum litiul, beta-blocante, antimalarice, antiinflamatoare nesteroidiene și altele
- Întreruperea steroizilor orali sau a corticosteroizilor topici puternici.
Afecțiuni asociate cu psoriazisul
Pacienții cu psoriazis au mai multe șanse decât alte persoane să aibă alte afecțiuni enumerate aici.
- Artrita inflamatorie „artrita psoriazică” și spondiloartropatia (la până la 40% dintre pacienții cu psoriazis în plăci cronic cu debut precoce)
- Boala inflamatorie intestinală (boala Crohn și colita ulcerativă)
- Uveita (inflamația ochiului)
- Boala celiacă
- Sindromul metabolic: obezitate, hipertensiune arterială, hiperlipidemie, gută, boli cardiovasculare, diabet zaharat de tip 2
- Pustuloză palmoplantar localizată, pustuloză generalizată și pustuloză exantematoasă acută generalizată
Cum se diagnostichează psoriazisul?
Pasoriazisul este diagnosticat după caracteristicile sale clinice. Dacă este necesar, diagnosticul este susținut de rezultatele tipice ale biopsiei cutanate.
Evaluarea psoriazisului
Evaluarea medicală presupune o anamneză atentă, examinare, chestionare cu privire la efectul psoriazisului asupra vieții de zi cu zi și evaluarea factorilor comorbizi.
Instrumentele validate utilizate pentru evaluarea psoriazisului includ:
- Indexul de suprafață și severitate a psoriazisului (PASI)
- Indexul autoadministrat de suprafață și severitate a psoriazisului (SAPASI)
- Evaluarea globală a medicilor/pacienților (PGA)
- Suprafața corporală (BSA)
- Psoriazis Log.based Area and Severity Index (PLASI)
- Simplified Psoriasis Index
- Dermatology Life Quality Index (DLQI)
- SKINDEX-16
Severitatea psoriazisului este clasificată ca fiind ușoară la 60% dintre pacienți, moderată la 30% și severă la 10%.
Evaluarea comorbidităților poate include:
- Evaluarea pentru depistarea artritei psoriazice (PASE) sau Instrumentul de depistare epidemiologică a psoriazisului (PEST)
- Indexul de masă corporală (IMC, adică înălțimea, greutatea, circumferința taliei)
- Tensiunea arterială (TA) și electrocardiograma (ECG)
- Glicemia și hemoglobina glicozilată
- Profilul lipidic, acid uric
Tratamentul psoriazisului
Consiliere generală
Pacienții cu psoriazis trebuie să se asigure că sunt bine informați cu privire la afecțiunea lor cutanată și la tratamentul acesteia. Există beneficii dacă nu fumează, evită alcoolul în exces și își mențin greutatea optimă.
Terapie topică
Pasoriazisul ușor este în general tratat numai cu agenți topici. Ce tratament este selectat poate depinde de locul corpului, de amploarea și severitatea psoriazisului.
- Emolienți
- Preparate de gudron de huilă
- Ditranol
- Acid salicilic
- Analogul vitaminei D (calcipotriol)
- Corticosteroizi topici
- Combinație unguent/gel sau spumă de calcipotriol/dipropionat de betametasonă
- Un inhibitor de calcineurină (tacrolimus, pimecrolimus)
.
Fototerapie
Majoritatea centrelor de psoriazis oferă fototerapie cu radiații ultraviolete (UV), adesea în combinație cu agenți topici sau sistemici. Tipurile de fototerapie includ
Terapie sistemică
Pasoriazisul moderat până la sever justifică tratamentul cu un agent sistemic și/sau fototerapie. Cele mai frecvente tratamente sunt:
- Metotrexat
- Ciclosporină
- Acitretină
Alte medicamente utilizate ocazional pentru psoriazis includ:
Corticosteroizii sistemici sunt cel mai bine evitați din cauza riscului de apariție a unei crize severe de retragere a psoriazisului și a efectelor adverse.
Biologicele
Biologicele sau terapiile țintite sunt rezervate pentru psoriazisul sever rezistent la tratament convențional, în principal din cauza cheltuielilor, deoarece efectele secundare se compară favorabil cu cele ale altor agenți sistemici. Acestea includ:
- Inhibitori ai factorului de necroză tumorală (anti-TNFα) infliximab, adalimumab și etanercept
- Antagonistul interleukinei (IL)-12/23 ustekinumab
- IL-17 antagoniști precum secukinumab
- Ixekizumab
- Brodalumab
- Guselkumab
- Tildrakizumab
- Risankizumab.
Mai mulți alți anticorpi monoclonali sunt în curs de investigare în tratamentul psoriazisului.
Agenții orali care acționează prin intermediul căilor protein-kinazei sunt, de asemenea, în curs de investigare. Mai mulți inhibitori JAK (Janus kinaza) sunt în curs de investigare pentru psoriazis, inclusiv tofacitinib și inhibitorul TYK2 (tirozin kinaza 2) BMS-986165; ambii sunt în studii de fază III pentru psoriazis.
>.