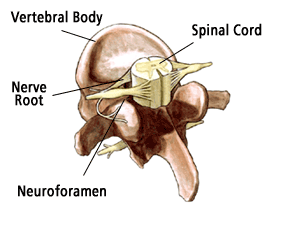
O cauză frecventă a durerii cervicale, în special la pacienții mai în vârstă, este stenoza cervicală. Stenoza cervicală este o îngustare a canalului spinal în zona gâtului sau în partea superioară a coloanei vertebrale. Această îngustare pune presiune asupra măduvei spinării. În timp ce unii pacienți se nasc cu această îngustare, cele mai multe cazuri de stenoză cervicală apar la pacienții cu vârsta de peste 50 de ani și sunt rezultatul îmbătrânirii și al „uzurii” coloanei vertebrale.
Mulți pacienți cu stenoză cervicală au un istoric al unui anumit tip de rănire sau traumă la nivelul gâtului, cu toate acestea, această traumă poate să fi avut loc cu multe luni sau chiar ani înainte de apariția simptomelor de stenoză.
Simptomele
Simptomele stenozei spinale cervicale pot include următoarele:
- Dureri de gât; nu întotdeauna severe.
- Dureri, slăbiciune sau amorțeală la nivelul umerilor, brațelor și picioarelor.
- Neîndemânare la mâini.
- Dezordini de mers și de echilibru.
- Senzații de arsură, furnicături și furnicături la nivelul extremității implicate, cum ar fi brațul sau piciorul.
- În cazuri severe, probleme ale vezicii urinare și intestinelor.
- Deși rare, cazurile severe pot provoca, de asemenea, pierderea semnificativă a funcției sau chiar paraplegie.
Diagnostic
Un tratament bun pentru stenoza spinală cervicală se bazează întotdeauna pe un diagnostic precis. Procesul cuprinzător de diagnosticare include:
Anamneza medicală
Medicul dumneavoastră va vorbi cu dumneavoastră despre simptomele dumneavoastră, cât de severe sunt acestea și ce tratamente ați încercat deja.
Examinarea fizică
Vă va fi examinat cu atenție pentru limitări ale mișcării, probleme de echilibru și durere. În timpul acestui examen, medicul va căuta, de asemenea, pierderea reflexelor la nivelul extremităților, slăbiciune musculară, pierderea sensibilității sau alte semne de afectare a măduvei spinării.
Teste de diagnosticare
În general, medicii încep cu radiografii simple, care le permit să excludă alte probleme, cum ar fi tumorile și infecțiile. Tomografiile computerizate și RMN-urile oferă imagini tridimensionale ale coloanei vertebrale cervicale și pot ajuta la detectarea osteofitelor (excrescențe osoase) și a herniilor de disc. Ocazional, medicii folosesc o mielogramă. Acesta este un test care implică injectarea unui colorant de contrast lichid în coloana vertebrală pentru a arăta unde are loc presiunea asupra măduvei spinării.
Tratament non – operator
Majoritatea cazurilor de stenoză spinală cervicală sunt tratate cu succes cu tehnici nechirurgicale, cum ar fi medicamente pentru durere și antiinflamatoare. În funcție de gradul de afectare a nervilor, unii pacienți pot fi nevoiți să își restrângă temporar activitățile și să poarte un guler cervical sau o orteză cervicală pentru o perioadă de timp. Cu toate acestea, majoritatea pacienților trebuie doar să se odihnească pentru o perioadă scurtă de timp. De asemenea, vor fi prescrise exerciții de fizioterapie pentru a ajuta la întărirea și stabilizarea gâtului, precum și pentru a dezvolta rezistența și a crește flexibilitatea.
Tratament chirurgical
Dacă măsurile nechirurgicale nu funcționează, medicul dumneavoastră vă poate recomanda o intervenție chirurgicală pentru a vă trata stenoza spinală cervicală. Există o serie de tehnici chirurgicale care pot fi folosite pentru a trata această afecțiune. Scopul fiecăruia dintre aceste tratamente chirurgicale de decompresie este de a lărgi canalul spinal și de a ușura presiunea asupra măduvei spinării prin îndepărtarea sau tăierea a ceea ce cauzează compresia. Cu toate acestea, deoarece toate procedurile chirurgicale comportă un anumit grad de risc, medicul dumneavoastră va discuta cu dumneavoastră toate opțiunile înainte de a decide care este cea mai bună procedură pentru dumneavoastră.
Cea mai frecventă intervenție chirurgicală pentru stenoza cervicală se numește laminectomie decompresivă, în care se îndepărtează lamelele (acoperișul) vertebrelor, creând mai mult spațiu în canalul spinal pentru nervi. Dacă trebuie îndepărtată doar o porțiune din lamine, aceasta se numește laminotomie.
Cirurgul dumneavoastră poate lua în considerare, de asemenea, efectuarea unei laminoplastii posterioare. Această tehnică ajută la păstrarea stabilității coloanei vertebrale, extinzând în același timp canalul vertebral.
Dacă există discuri herniate sau bombate, acestea pot fi, de asemenea, îndepărtate (aceasta se numește discectomie) pentru a mări spațiul canalului. Uneori, foramenul (zona în care rădăcinile nervoase ies din canalul spinal) trebuie, de asemenea, să fie lărgit. Această procedură se numește foraminotomie.
Pentru acei pacienți care au nevoie de o reparație chirurgicală la mai mult de un nivel sau care au o instabilitate vertebrală semnificativă, se poate face o fuziune vertebrală în plus față de operația de decompresie. Aceasta presupune prelevarea unei mici bucăți de os (de obicei de la șold) și grefarea acesteia pe coloana vertebrală. Pentru a susține coloana vertebrală și a asigura o stabilitate suplimentară, se utilizează hardware (numit instrumentar), cum ar fi plăci și șuruburi. În majoritatea cazurilor, putem determina din timp dacă este necesară o operație de fuziune. Dacă este, vom discuta acest lucru cu dumneavoastră, astfel încât să fiți conștienți de ceea ce se face.
Recuperare
Majoritatea pacienților pot începe să se ridice din pat în aceeași zi în care se efectuează operația! Activitatea este crescută treptat și, de obicei, pacienții pot pleca acasă în câteva zile după intervenție, în funcție de amploarea operației. Ca și în cazul majorității intervențiilor chirurgicale, va exista o anumită durere după procedură. Cu toate acestea, medicii au la dispoziție medicamente pentru durere care vă vor ajuta să vă simțiți confortabil. Medicii din ziua de azi iau foarte în serios managementul durerii!
La domiciliu, va trebui să continuați să vă odihniți. Veți fi instruit cu privire la modul în care să vă creșteți treptat activitatea. Este posibil să trebuiască în continuare să luați analgezicele pentru un timp. Cu toate acestea, durerea și disconfortul ar trebui să înceapă să se reducă în decurs de o săptămână sau două după operație. Alte tehnici de reducere a durerii și de creștere a flexibilității vor fi discutate cu dumneavoastră înainte de a pleca acasă. Când vă puteți întoarce la locul de muncă și la alte activități, cum ar fi sportul și șofatul, va fi, de asemenea, discutat cu dumneavoastră de către medicul dumneavoastră.
.