Termate we ouder worden, verliezen de weefsels van ons lichaam helaas hun elasticiteit. Het oogoppervlak ontsnapt niet aan dit fenomeen en een van de meest voorkomende tekenen van deze afbraak is conjunctivochalasis. In 1942, bedacht Wendell Hughes, MD, de term conjunctivochalasis, wat betekent verslapping van het bindvlies.1 De entiteit zelf werd eerder beschreven door Anton Elschnig, MD, in 1908 als los, niet-emateus bindvlies.2 Wij definiëren momenteel conjunctivochalasis als los, overtollig bindvlies, meestal gelokaliseerd op de inferieure oogbol. In dit artikel beschrijf ik de karakteristieke kenmerken van conjunctivochalasis en bekijk ik de beste manieren om het te behandelen.
Diagnostische kenmerken
Terwijl conjunctivochalasis in incidentie en omvang toeneemt met de leeftijd,3 kan het uiterlijk en de locatie ervan variëren. Gemiddeld komt conjunctivochalasis van de inferotemporale bulbar conjunctiva vaker voor dan inferonasaal.4 Veel van de symptomen van conjunctivochalasis zijn vergelijkbaar met de klachten bij droge ogen, waaronder oogpijn, wazig zien, epiphora, droogheid en de aanwezigheid van subconjunctivale bloedingen. Als deze symptomen verergeren bij downgaze, is het waarschijnlijker dat ze te wijten zijn aan het overtollige bindvlies bij conjunctivochalasis.4 Een andere
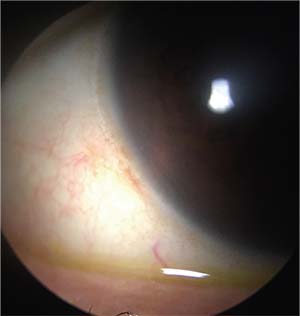
Figuur 1. Milde conjunctivochalasis gezien bij normale verlichting. Het kan moeilijk zijn om de plooien te zien als ze zo mild zijn. Deze patiënt had echter nog steeds symptomen met epiphora en geen hoornvliesverkleuring.
Het verschil met de meeste vormen van droge ogen is dat het wazige zicht en de oogpijn in feite verergeren bij veelvuldig knipperen. Een verklaring voor dit fenomeen is dat de bovenste oogleden niet in de inferieure traanmeniscus dompelen, maar alleen het overtollige bindvlies raken en dan terugkeren naar hun open positie zonder een nieuwe traanfilm over het oogoppervlak te verspreiden. De combinatie van een snellere opbraaktijd van de traan4 en een verminderde traanaanvulling, plaatst symptomatische conjunctivochalasis patiënten in een duidelijk nadelige positie als het gaat om comfort van het oogoppervlak.
Met betrekking tot epiphora, wordt verondersteld dat conjunctivochalasis op twee manieren bijdraagt: Ten eerste, de verkleinde plooien van het bindvlies verstoren het inferieure traanmeer (figuren 1 en 2) en, ten tweede, het bindvlies zelf kan een mechanische blokkade van het inferieure punctum veroorzaken.5-6 Blokkade van het onderste punctum komt vaker voor bij nasale conjunctivochalasis of met de blik naar het punctum gericht. Dr. Yan Wang en haar groep van het Japanse Keio
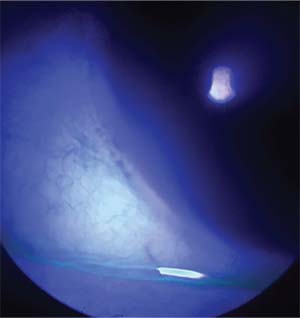
Figuur 2. De patiënt uit afbeelding 1 gezien met fluoresceïne kleurstof en een kobaltblauw filter. De conjunctivale plooien en hun obliteratie van het traanmeer zijn gemakkelijker te identificeren.
Universiteit toonde aan dat blokkade van de traanafvoer inflammatoire cytokines langer op het oogoppervlak houdt, in het bijzonder interleukine-1b en TNF-α. Dr. Wang veronderstelde dat het langdurige contact met deze ontstekingsmarkers kan leiden tot een verhoogd ongemak en de activatie van MMP-1 en MMP-3 in conjunctivale fibroblasten, wat een bijkomende afbraak van de conjunctivale elasticiteit veroorzaakt en de progressie van conjunctivochalasis bevordert.7 Deze hypothese zou een contra-indicatie zijn voor een van de standaardbehandelingen van droge ogen, namelijk het plaatsen van punctale plugs en het doelbewust belemmeren van de traanafvoer.
Behandeling
Eén van de meest frustrerende dingen bij de behandeling van patiënten met klachten aan het oogoppervlak is dat ze chronisch zijn en dat ze op veel behandelingen niet reageren. Door deze patiënten nauwkeurig te onderzoeken kan een gerichte behandeling worden ingesteld die de patiënt al vroeg in zijn ziekteproces in de juiste richting kan sturen. Hoewel niet alle patiënten met conjunctivochalasis symptomen zullen hebben, moet een patiënt die klaagt over branderige, geïrriteerde of droge ogen goed onderzocht worden op de aanwezigheid van conjunctivochalasis. Met behulp van de volgende opties kan de behandeling worden afgestemd op de patiënt en zijn specifieke pathologie, wat een betere kans op succes oplevert.
Medische behandeling
Voordat wordt overgegaan tot een operatie, is het verstandig om eerst te proberen de symptomen van de patiënt medisch te behandelen. Hier is hoe de verschillende ernst van conjunctivochalasis benaderd moet worden:
– Mild. Als patiënten asymptomatisch zijn, kunnen ze gewoon worden geobserveerd. Het vinden van conjunctivochalasis alleen is geen reden voor behandeling.
– Matig. Wanneer patiënten symptomatisch worden, is de eerste lijn van behandeling medisch. Het doel is om de effecten van conjunctivochalasis te verminderen, vooral met betrekking tot de verstoring van de traanfilm. Glijmiddelen zijn meestal de eerstelijns medicatie, en hoewel er geen specifieke studies zijn gedaan naar verschillende viscositeiten en hun effecten, gebruik ik meestal de gel-druppel als eerstelijns behandeling voor deze patiënten. De reden hiervoor is dat de inferieure traanmeniscus is uitgewist door de veelvoudige plooien van het bindvlies en geen traanvoorraad levert om te worden verspreid tijdens het knipperen van de patiënt. Dunne tranen zouden nog steeds verstoord worden door de bindvliesplooien. Meer viskeuze druppels zijn echter in staat om aan het oppervlak van het bindvlies te blijven hangen en werken op een manier die vergelijkbaar is met een traanmeer.
– Ernstig. In ernstige gevallen waarbij de conjunctivochalasis ervoor zorgt dat het bindvlies blootligt, zelfs wanneer de oogleden gesloten zijn, kan het gebruik van kunsttranenzalf en het ’s nachts afdekken van de ogen gunstig zijn.8 Deze patiënten moeten de zalf mogelijk ook overdag gebruiken als er sprake is van aanzienlijke uitdroging van het blootliggende bindvlies.
Naast de beschreven medische benaderingen moeten alle andere onderliggende inflammatoire bindvliesaandoeningen worden behandeld om de symptomen van de patiënt onder controle te helpen houden. Dit omvat de behandeling van allergische ontsteking met topische antihistaminica/mastcelstabilisatoren, en algemeen verhoogde ontsteking met topische steroïden.8 Als patiënten symptomatisch blijven ondanks medische behandeling, dan wordt chirurgie een redelijke optie.
chirurgische behandeling
Wanneer medicijnen niet voldoende zijn, is het tijd om over te gaan tot een chirurgische oplossing. Dit is de beste manier om te werk te gaan.
De eerste stap bij elke chirurgische ingreep is geïnformeerde toestemming. Het kan echter een uitdaging zijn om aan een patiënt uit te leggen wat conjunctivochalasis precies is. Vaak denken patiënten aan het bindvlies als het “witte deel van het oog.” Het kan zijn dat u dat probeert te corrigeren door uit te leggen dat het eigenlijk een semitransparant slijmvlies is over de sclera, het “echte” witte deel van het oog. Alleen al het uitleggen van de anatomie kost meestal meer tijd dan beschikbaar is, en als je klaar bent heb je het nog niet eens gehad over de eigenlijke aandoening of de behandeling ervan. Om in deze situatie te helpen, vind ik dat het het gemakkelijkst is om aan de patiënt uit te leggen dat conjunctivochalasis is als losse buikhuid. In plaats van huid die over de riem of de band van de broek hangt, hangt het overtollige bindvlies over het onderste ooglid. Net zoals er af en toe behoefte is aan een “buikwandcorrectie”, zullen ze de analogie met een “conjunctivochalasis” begrijpen.
Er zijn een aantal verschillende technieken beschreven om conjunctivochalasis te corrigeren. Sommige zijn minimaal invasief en kunnen in de praktijk worden uitgevoerd, terwijl andere een gecontroleerde omgeving vereisen, zoals een procedurekamer of operatiekamer.
– Cauterisatie-benaderingen. De meeste van de in-office procedures omvatten een soort van thermisch geïnduceerde krimp of excisie om zich te ontdoen van de overtollige plooien van conjunctiva die klinisch zichtbaar zijn en rusten op het onderste ooglid. Eén studie beschreef het gebruik van thermocauterisatie als een manier om het overtollige bindvlies bij de spleetlamp weg te snijden met resultaten die een verbetering van meer dan 90% lieten zien in zowel subjectieve als objectieve bevindingen.9 Hun techniek bestond uit het vastgrijpen van het overtollige bindvlies met een soepele tang en dan het wegsnijden van het vastgegrepen deel met een handbediend cauterisatieapparaat met lage temperatuur. Bij 15% van hun patiënten werd postoperatief littekenvorming vastgesteld, maar dit had geen gevolgen.
Diana Muñoz, MD, en haar collega’s in Bogota, Columbia, beschrijven het gebruik van een bipolaire elektrocauterieklem om de behandeling rechtstreeks op de symptomatische plooi zelf toe te passen, die zij identificeren door een positieve lissaminegroene kleuring. De procedure maakt gebruik van een tractiehechtdraad door de limbus inferior om het oog superieur te roteren, zodat dit het best in een gecontroleerde omgeving kan gebeuren. Na verdoving van het gebied wordt het gekleurde deel van het bindvlies opgetild en de basis wordt vastgepakt met de bipolaire tang. Energie wordt rechtstreeks op het gebied toegepast met een snelheid van 30 mA tot “volledige inkrimping” is bereikt. Het voordeel van deze techniek is dat men zich precies richt op het gebied waar de symptomen voor die individuele patiënt vandaan komen, of dat nu nasaal, inferieur of temporaal is. De groep van Dr. Muñoz merkte op dat bij al hun patiënten de symptomen volledig verdwenen waren zonder littekenvorming.10
– Argon laser. Argon laser is ook gebruikt om het overtollige bindvlies te “krimpen”. In Zuid-Korea beschrijven Sangkyung Choi, MD, en zijn groep het gebruik van een 532-nm argon groene laser ingesteld op 500 µm en variërend in vermogen van 600 tot 1200 mW voor een duur van 0,5 seconden om de inferieure conjunctiva te behandelen. Zij pasten ongeveer 100 brandwonden toe tijdens de behandeling met “juiste krimp” als eindpunt voor hun procedure. Hun resultaten toonden een statistisch significante verbetering aan van de Ocular Surface Disease Index en van de traanopbrekingstijd, die verbeterde van 9,2 seconden tot 10,2 seconden. De behandelingen waren succesvoller in milde en matige gevallen.11
– Incisie-/lijmbenaderingen. In de operatiekamer kan het overtollige bindvlies worden verwijderd op een aantal manieren die eerder in de literatuur zijn beschreven, waaronder: eenvoudige excisie met directe sluiting;6 injectie van fibrinelijm subconjunctivaal, dan knijpen en exciseren;12 evenals een techniek waarbij een limbal peritomie wordt gemaakt met radiale ontspannende incisies, waardoor het losse bindvlies anterieur kan worden getrokken en geëxcideerd met vervolgens een benadering van de snijrand van het bindvlies tot de limbus.13
De meest aanbevolen chirurgische procedures excideren echter niet alleen de overtollige plooien van het bindvlies of spannen het aan, maar herstellen ook de fornix. Een van de mogelijke complicaties van excisie alleen is namelijk littekenvorming die leidt tot verkorting van de fornix en de mogelijke ontwikkeling van een cicatriciaal entropion. Men gelooft nu dat, wanneer men probeert de functie van de traanfilm te verbeteren, het terugbrengen van de diepte van de fornix naar zijn fysiologische basislijn even belangrijk is als het verwijderen van het overtollige bindvlies. Scheffer Tseng, MD, en zijn groep in Bascom Palmer toonden aan dat het traanreservoir in de inferieure fornix de traanmeniscus snel aanvult bij normale patiënten, maar dat dit proces wordt geblokkeerd door het extra overtollige bindvlies in de fornix van patiënten met conjunctivochalasis.14 De groep toonde aan dat door dit chirurgisch te herstellen en de inferieure fornix te verdiepen, de normale functie van het reservoir wordt hersteld en dat daardoor de symptomen van droge ogen en ongemak aan het oogoppervlak beter worden opgelost dan door excisie alleen.
Dr. Tseng beschrijft dat hij in staat is de fornix te normaliseren tijdens excisie van het bindvlies door een halvemaanvormige excisie van het losse inferieure bulbar bindvlies te maken, beginnend met een peritomie ongeveer 2 mm posterior van de limbus. Hij verwijdert al het losse en dunne bindvliesweefsel, zodat het resterende bindvlies in de fornix kan vallen. Het kale sclerale defect wordt dan bedekt met gecryopreserveerd amniotisch membraan en verankerd met behulp van hechtingen15 of fibrine lijm.16 Lijm heeft de voorkeur gekregen vanwege de geringere ontsteking en het betere comfort voor de patiënt. In een retrospectief onderzoek door de groep van Dr. Tseng was er een aanzienlijke verbetering van de symptomen van droge ogen en van de klinische bevindingen. Een bijkomend voordeel was dat 56 procent van hun patiënten die een eerdere diagnose hadden van droge ogen met een tekort aan waterige traan, wat zij een tekort aan waterige traan noemden, genormaliseerd waren op hun fluoresceïne klaringstesten.17 Zij stellen de hypothese dat de conjunctivochalasis zoveel verstoring en blokkade in de fornix veroorzaakte dat het een toestand met een tekort aan waterige traan had gecreëerd.
Oculair oppervlakte ongemak is een veel voorkomende en vaak frustrerende aandoening voor zowel patiënten als artsen. Het is belangrijk om naar het gehele oogoppervlak te kijken om een diagnose te stellen en de symptomen van een patiënt op de juiste manier te behandelen. Met een gerichte behandeling is er een veel betere kans op succes. Vergeet daarom niet dat conjunctivochalasis bijdraagt aan deze symptomen. Na het proberen van conservatieve behandeling met topische medicatie, als een patiënt nog steeds symptomatisch is, dan is het gunstig om hem naar de operatiekamer te brengen. Hoewel alle chirurgische procedures die hier besproken zijn goede resultaten geven, zou ik excisie van het overtollige en losse bindvlies aanraden met de bedoeling de normale contour van de fornix inferior te herstellen. Door het oculaire oppervlak chirurgisch terug te brengen in een meer normale staat, helpen we een omgeving te creëren waarin het gemakkelijker is voor het lichaam om homeostase te handhaven. Dr. Bert is assistent professor in de gezondheidswetenschappen aan de Doheny en Stein Eye Institutes, David Geffen School of Medicine, UCLA. Hij heeft geen financieel belang bij enig genoemd product.
1. Hughes WL. Conjunctivochalasis. Am J Ophthalmol 1942;25:48-51.
2. Elschnig A. Beitrag zur aetiologie und therapie der chronischen konjunktivitis. Dtsch Med Wochenschr 1908;34:1133-1155.
3. Gumus K, Pflugfelder SC. Toenemende prevalentie en ernst van conjunctivochalasis met veroudering gedetecteerd door anterior segment optical coherence tomography. Am J Ophthalmol 2013;155:2:238-242.
4. Balci O. Klinische kenmerken van patiënten met conjunctivochalasis. Clin Ophthalmol 2014;28;8:1655-60.
5. Liu D. Conjunctivochalasis. Een oorzaak van tranende ogen en de behandeling ervan. Ophthal Plast Reconstr Surg 1986;2:1:25-8.
6. Erdogan-Poyraz C, Mocan MC, Irkec M, Orhan M. Delayed tear clearance in patients with conjunctivochalasis is associated with punctal occlusion. Cornea 2007;26:3:290-3.
7. Wang Y, Dogru M, Matsumoto Y, Ward SK, Ayako I, Hu Y, Okada N, Ogawa Y, Shimazaki J, Tsubota K. The impact of nasal conjunctivochalasis on tear functions and ocular surface findings. Am J Ophthalmol 2007;144:6:930-937.
8. Meller D, Tseng SC. Conjunctivochalasis: Literature review and possible pathophysiology. Surv Ophthalmol 1998;43:3:225.
9. Nakasato S, Uemoto R, Mizuki N. Thermocautery for inferior conjunctivochalasis. Cornea 2012;31:5:514-9.
10. Arenas E, Muñoz D. Een nieuwe chirurgische benadering voor de behandeling van conjunctivochalasis: Reductie van de conjunctivale plooi met een bipolaire elektrocauterietang. Scientific World Journal 2016;2016:6589751.
11. Yang HS, Choi S. Nieuwe benadering voor conjunctivochalasis met behulp van een argon groene laser. Cornea 2013;32:5:574-8.
12. Doss LR, Doss EL, Doss RP. Paste-pinch-cut conjunctivoplasty: Subconjunctivale injectie van fibrine sealant bij het herstel van conjunctivochalasis. Cornea 2012;31:959-962.
13. Serrano F, Mora LM. Conjunctivochalasis: Een chirurgische techniek. Ophthalmic Surg 1989;20:12:883-4.
14. Huang Y, Sheha H, Tseng SC. Conjunctivochalasis interfereert met traanstroom van fornix naar traanmeniscus. Ophthalmology 2013;120:8:1681-7.
15. Otaka I, Kyu N. Een nieuwe chirurgische techniek voor de behandeling van conjunctivochalasis. Am J Ophthalmol 2000;129:3:385-7.
16. Kheirkhah A, Casas V, Blanco G, Li W, Hayashida Y, Chen YT, Tseng SC. Amniotisch membraantransplantatie met fibrinelijm voor conjunctivochalasis. Am J Ophthalmol 2007;144:2:311-3.
17. Cheng AM, Yin HY, Chen R, Tighe S, Sheha H, Zhao D, Casas V, Tseng SC. Herstel van fornix traanreservoir in conjunctivochalasis met fornix reconstructie. Cornea 2016;35:6:736-40.