US Pharm. 2011;36(3):HS2-HS7.
Húgyúti fertőzések (UTI) évente a gyermekek körülbelül 2,4-2,8%-át érintik az Egyesült Államokban, és évente közel 1,1 millió rendelői vizitet okoznak.1 A pyelonephritisben (vesegyulladásban) szenvedő gyermekbetegek kórházi költségei évente több mint 180 millió dollárt tesznek ki az Egyesült Államokban.1 Az UTI diagnózisa nehéz lehet, mert a kisgyermekek gyakran nem specifikus tünetekkel, például lázzal, rossz szájbevitellel, hányással vagy ingerlékenységgel jelentkeznek. A felnőttekkel ellentétben a gyermekeknél az akut fertőzés következtében vesehegesedés és magas vérnyomás alakulhat ki. Az első vagy ismétlődő fertőzés gyors felismerése és kezelése fontos szerepet játszik a következmények megelőzésében. Sok beteg szájon át szedhető antibiotikumokkal kezelhető; azonban a fiatal csecsemők, a súlyos betegek vagy a szájon át szedett gyógyszereket nem tolerálók esetében meg kell vizsgálni az intravénás antibiotikum-kezelés lehetőségét.
Epidemiológia
A gyermekkori húgyúti fertőzések valódi előfordulását nehéz meghatározni, mivel a diagnózist befolyásolja a betegválasztás, a vizeletgyűjtés módja és az alkalmazott laboratóriumi vizsgálatok. A prevalenciát befolyásoló legfontosabb változók közé tartozik a beteg életkora és neme. A koraszülött és a kis súlyú csecsemőknél magasabb az UTI előfordulási aránya, mint a teljesen koraszülötteknél. Az élet első 6 hónapjában a körülmetéletlen fiúk 10-12-szer nagyobb valószínűséggel fertőződnek meg; a lányok azonban minden más korcsoportban hajlamosabbak a húgyúti fertőzésre.2,3 Az 1-5 éves gyermekeknél a legnagyobb a valószínűsége az első tünetmentes fertőzésnek, ebben a korcsoportban a lányoknál az előfordulási arány 1-3% között mozog. A 6 és 16 év közötti lányoknál tízszer nagyobb valószínűséggel fordul elő húgyúti fertőzés, mint a fiúknál, és ahogy a lányok elérik a felnőttkort, az előfordulási gyakoriság körülbelül 10%-ra nő.2,3 Megjegyzendő, hogy az afroamerikai lányoknál alacsonyabb a húgyúti fertőzések aránya a más fajú lányokhoz képest.2
A fiatal lányoknál gyakori a visszatérő húgyúti fertőzés, amelynek legnagyobb kockázata a fertőzést követő első néhány hónapban jelentkezik. A kaukázusi és az afroamerikai iskoláskorú lányok körülbelül 75%-ánál és 50%-ánál fordul elő a húgyúti fertőzés kiújulása az első fertőzést követő 3 éven belül, szemben a férfiak egyharmadával.4
Kórokozók
A gyermekeknél a leggyakoribb UTI-t okozó kórokozó az Escherichia coli, amely összességében közel 80%-ban, ambuláns betegeknél pedig az első fertőzések >90%-áért felelős.5 További kórokozók, mint a Pseudomonas aeruginosa, Klebsiella pneumoniae, Proteus species (sp), Enterobacter sp és Enterococcus sp ismertek UTI okozói. A húgyúti anomáliákkal vagy legyengült immunrendszerrel rendelkező betegeknél kevésbé virulens organizmusok, például a Staphylococcus epidermidis, a Haemophilus influenzae és a B csoportú streptococcus is felelős lehet. A gombás UTI-t leggyakrabban a Candida albicans okozza, különösen azoknál a betegeknél, akiknél a húgyutakat nemrég műszeresítették.6 A szexuálisan aktív nőknél a legtöbb UTI-t E coli vagy Staphylococcus saprophyticus okozza. A leggyakoribb nosocomiális kórokozók közé tartozik az E coli, a C albicans és a P aeruginosa.7 A Staphylococcus aureus vizeletből történő visszanyerése általában a fertőzés hematogén terjedésére utal, mint például vese tályog, osteomyelitis vagy bakterémia.
Kockázati tényezők
A hólyag kiürítésének képessége a legfontosabb mechanizmus a fertőzéssel szemben; ezért a vizelet normális áramlásának akadályozása hajlamosítja a gyermekeket húgyúti fertőzésre. A neurogén hólyagban, detrusor-sphincter dyssnergiában és egyéb húgyúti rendellenességekben szenvedő gyermekeknél fokozott a kockázata a húgyúti fertőzés kialakulásának. A cukorbetegség, a gyakori nemi közösülés, a terhesség vagy a legyengült immunrendszer szintén hajlamosít a húgyúti fertőzésre. Emellett a vizsgálatok azt mutatják, hogy a közelmúltban alkalmazott antibiotikumok, a bentlakásos katéter vagy a családban előfordult visszatérő húgyúti fertőzés növelheti a kockázatot. A férfiaknál az UTI-ra hajlamosító kockázati tényezők közé tartozik a <8 hónapos kor és a körülmetéletlenség. A körülmetélés bizonyítottan közel 10-szeresére csökkenti az UTI gyakoriságát.8 A vesicoureteralis reflux (VUR), a vizelet visszaáramlása a hólyagból a húgyvezetékbe, pyelonefritiszt és vesehegesedést okozhat, mivel a fertőzött vizelet a vesébe kerül.7
Klasszifikáció
A funkcionális besorolás a fertőzést első vagy ismétlődő fertőzésnek minősíti. Az ismétlődő fertőzések tovább kategorizálhatók a megoldatlan bakteriuria (minden tenyésztés pozitív ugyanarra a szervezetre), a bakteriális perzisztencia (ugyanazon szervezetből származó konzisztens pozitív és negatív tenyészetek) és az újrafertőződés (különböző szervezetekből származó pozitív és negatív tenyészetek) szerint. A gyermekkori húgyúti fertőzések többsége rendeződik; azonban a nem megfelelő antibiotikum-terápia, a nem megfelelő kezelés, a felszívódási zavarok és a rezisztens organizmusok potenciálisan megoldatlan bakteriuriát eredményezhetnek. Bakteriális perzisztencia gyakran fordul elő anatómiai rendellenességekkel vagy idegen testekkel rendelkező betegeknél, mivel a kezelés sterilizálja a vizeletet, de a későbbi tenyésztések továbbra is ugyanattól a szervezettől származnak. Az újrafertőzést okozhatja periurethralis kolonizáció vagy húgyúti-gasztrointesztinális traktus fisztula kialakulása. Esetenként az idegen test eltávolítása vagy a rendellenesség korrigálására irányuló sebészeti beavatkozás szükséges a bakteriális perzisztencia vagy az újrafertőződések megszüntetéséhez.7
Klinikai bemutatás
A húgyúti fertőzés egy kórokozó jelenléte a vesében, a húgyvezetékben, a húgyhólyagban és/vagy a húgycsőben. A hólyaghurutos betegeknél a húgyhólyag nyálkahártyájának gyulladása által okozott alsó húgyúti tünetek (sürgősség, dysuria és gyakoriság) jelentkeznek. A pyelonephritisben szenvedő betegeknél a felső húgyúti tünetek (magas láz, hasi és/vagy oldalsó fájdalom) a vese parenchimájának gyulladása miatt jelentkeznek.7
A húgyúti fertőzésben szenvedő gyermekek általában a felnőtteknél gyakran megfigyelhető klasszikus jelek és tünetek nélkül jelentkeznek, és ezek a beteg életkorától függően változnak. A <3 hónapos csecsemők gyakran nem specifikus tünetekkel jelentkeznek, beleértve a lázat, táplálkozási nehézségeket, hányást, ingerlékenységet, letargiát, rossz szagú vizeletet és sárgaságot9-11. A 3 hónapos és 2 éves kor közötti gyermekek azonban gyakran a húgyutakra jellemzőbb tünetekkel jelentkeznek, mint például zavaros vagy rossz szagú vizelet, fokozott vizelési gyakoriság vagy hematuria, a nem specifikus tünetek közé tartozik a láz, hányás, étvágytalanság és sikertelenség.7 A 2-5 éves gyermekek leggyakrabban hasi fájdalommal és lázzal jelentkeznek. Az >5 éves gyermekek nagyobb valószínűséggel jelentkeznek olyan tünetekkel, mint a dysuria, fokozott vizelési gyakoriság és sürgősség.12
Diagnózis
A vizelettenyésztésből történő kórokozó izolálás elengedhetetlen az UTI végleges diagnózisához.13 A vizelettenyésztést az antimikrobiális kezelés megkezdése előtt kell elvégezni. A vizeletminta számos módszerrel gyűjthető, beleértve a középfolyamatban történő tisztánfogást, a suprapubicus aspirációt, a húgycső katéterezést és a vizelettasakot. Bár a legkevésbé traumatikus módszer a vizeletgyűjtés vizeletzacskóval, fontos megjegyezni, hogy e vizsgálathoz magas a hamis pozitív eredmények aránya.11 Az urethralis katéterezést fiatalabb gyermekeknél alkalmazzák, míg az idősebb gyermekeknél leggyakrabban a midstream clean-catch-et alkalmazzák. Bár a húgyúti katéter érzékenyebb, mint a clean-catch vagy a vizeletgyűjtő zsákos módszer, a katéter behelyezése invazív, és organizmusokat juttathat a húgyutakba. A periurethralis organizmusok általi kontamináció kockázatának elkerülése érdekében a kezdeti vizeletadagot el kell dobni. Az urethrakatéterezéssel nyert vizelettenyésztés >105 kolóniaszámmal a fertőzés 95%-os valószínűségét jelzi. A női betegből tiszta fogással nyert egyetlen vizelettenyésztés ³105 kolóniaszámmal a fertőzés 80%-os valószínűségét jelzi.11
Sajnos a tenyésztési eredmények általában nem állnak rendelkezésre 24 óránál rövidebb időn belül; ezért alternatív vizsgálati módszerekre van szükség az empirikus antimikrobiális terápia irányításához, amíg a vizelettenyésztés inkubálódik. A vizeletvizsgálat vagy a vizeletmikroszkópos vizsgálat eredményeit gyakran használják a kezdeti kezelés irányítására. Az olyan szerológiai markerek, mint a leukocita-észteráz, a nitritek és a fehérvérsejtek (WBC) jelenléte segítik a fertőzés azonosítását. Az aktivált leukociták leukocita-észterázt termelnek; a termelés azonban a WBC-ktől függ, amelyek nem feltétlenül vannak jelen húgyúti fertőzés során. Bizonyos baktériumok, különösen a gram-negatív szervezetek, a nitrátokat nitritekké redukálják. E tesztek érzékenysége és specificitása változó, a leukocita-észteráz a legérzékenyebb (83%) és a nitrit a legspécibb (98%).11 Bár a vizeletvizsgálat segíthet a terápiában, a vizelettenyésztés elengedhetetlen a végleges húgyúti fertőzés diagnózisában.
Kezelés
A heveny húgyúti fertőzés kezelésének célja a fertőzés felszámolása, az uroszepszis megelőzése és a vesekárosodás valószínűségének csökkentése.11 Az empirikus antibiotikum indítása a legvalószínűbb kórokozó alapján történik, és a vizelettenyésztés és a fogékonyság eredményeinek közlése után kerül kiigazításra. Azoknak a betegeknek, akiknek húgyúti rendellenessége van, vagy akiknek a kórtörténetében visszatérő húgyúti fertőzések, szokatlan kórokozók vagy immunhiány szerepelnek, szélesebb körű antibiotikum-kezelésre lehet szükségük.
A járóbeteg-kezelés: Az orális antibiotikumok hatékonyak a húgyúti fertőzések ambuláns kezelésére, beleértve a cystitist és az akut pyelonephritist (1. TÁBLÁZAT). Az akut pyelonephritis időben történő kezelése, különösen fiatalabb gyermekeknél, elengedhetetlen a vesekárosodás és az esetleges hegesedés megelőzése érdekében. Az orális cefalosporinok megfelelő szerek lehetnek; a klinikusnak azonban fel kell ismernie, hogy enterococcus fertőzés esetén nem hatékonyak. Az amoxicillin és a trimetoprim/szulfametoxazol (TMP-SMX) empirikus alkalmazása az E. coli lehetséges rezisztenciája miatt korlátozottan alkalmazható. Az FDA nemrégiben engedélyezte a ciprofloxacin alkalmazását gyermekeknél komplikált húgyúti fertőzések és pyelonephritis esetén.14 A ciprofloxacin nem első vonalbeli szer a gyermekgyógyászatban az ízületekkel és a környező szövetekkel kapcsolatos fokozott mellékhatások miatt.
A szájon át történő kezelés optimális időtartamát az UTI kezelésére nem határozták meg. Tanulmányok bizonyították, hogy az UTI kiújulása magasabb az egyadagos vagy egynapos kezelésnél, mint a 3-4 napos kezelésnél.15 Összesen legalább 10 napos antibiotikum-terápia ajánlott a feltételezett pyelonephritisben, VUR-ben vagy egyéb húgyúti rendellenességben szenvedő gyermekeknél.11
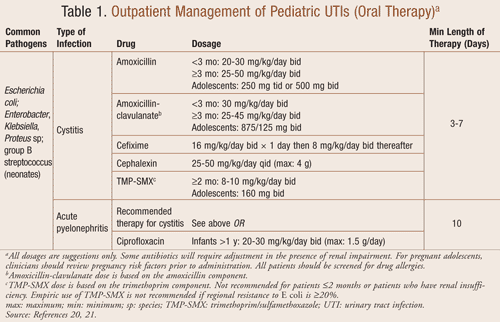
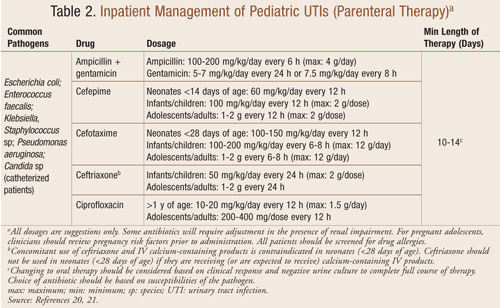
Betegágyi kezelés: A tünetek súlyosságától függően kórházi kezelés intravénás antibiotikum-terápia beadására javallott lehet a húgyúti fertőzésre gyanús gyermekeknél (2. TÁBLÁZAT). A nagyon fiatal csecsemőknél, a toxikus megjelenésű, súlyos dehidratációval, hányással vagy a szájon át szedhető gyógyszerekkel szembeni intoleranciával jelentkező gyermekeknél megfontolandó a kórházi kezelés. Egy nemrégiben végzett vizsgálat, amely a kórházba került, <6 hónapos korú betegeknél az UTI miatt alkalmazott intravénás kezelés időtartamát értékelte, arra a következtetésre jutott, hogy nem volt különbség a kezelés sikertelenségében azoknál, akik 3 £3 napot kaptak a ³4 naphoz képest.16 Az intravénás antibiotikumok adását legalább 3 napig kell folytatni, amíg a vértenyésztés eredménye negatív nem lesz, vagy legalább 24 órán át a tünetek megszűnését követően. A legtöbb beteg 24-48 órán belül javul a terápiát követően, amikor is a kezelés szájon át szedhető antibiotikumra váltható a 7-14 napos kúra befejezéséhez.16
A húgyúti fertőzés hatékony kezelése elengedhetetlen a hosszú távú szövődmények megelőzéséhez, mivel a gyermekeknél az akut húgyúti fertőzés vesehegesedést eredményezhet. A vese hegesedése a magas vérnyomás ismert oka gyermekeknél; ezért a magas kockázatú betegeknél, különösen a női neműeknél és a súlyos VUR előfordulásával a kórtörténetben, indokoltak a megelőző intézkedések.17 A fertőzés megszűnése vagy a beteg első lázas UTI-ja után radiográfiás vizsgálatok, például a vesehólyag ultrahangvizsgálata vagy a voiding cystourethrographia javasolt a vese hegesedésének mértékének értékelésére és a húgyúti anomáliák kizárására.
Profilaxis
Az UTI profilaktikus antimikrobiális terápiájának célja a vizelet sterilizálása a vesekárosodás és a hegesedés megelőzése érdekében. Az antimikrobás szerek profilaktikus dózisa az akut fertőzés terápiás dózisának negyede-felét teszi ki (3. TÁBLÁZAT).7 Az optimális hatóanyagot szájon át adják be, és a vizeletben terápiás gyógyszerkoncentrációt ér el, miközben a bélben alacsony gyógyszerkoncentrációt tart fenn a rezisztens székletflóra kialakulásának megelőzése érdekében. A profilaktikus szer optimális kiválasztásának a helyi antimikrobiális rezisztenciamintázaton kell alapulnia.
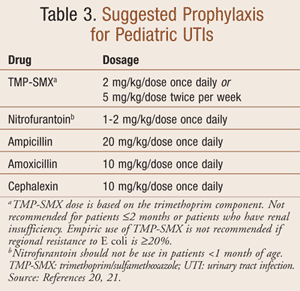
A visszatérő húgyúti fertőzés, VUR, immunszuppresszió vagy részleges húgyúti elzáródás miatt a kórtörténetben szereplő gyermekeknél megfontolandó a profilaktikus kezelés, amelyet az alapjául szolgáló hajlam megszűnéséig kell folytatni.18 Nincs egyértelmű bizonyíték arra, hogy egyetlen antibiotikum jobb hatású lenne a húgyúti fertőzés megelőzésében; a VUR-ben szenvedő betegeknél azonban nem szabad profilaxisra cefalosporinokat alkalmazni. Egy nemrégiben végzett vizsgálat azt mutatja, hogy a cefalosporin profilaxisban részesülő gyermekeknél nagyobb a valószínűsége annak, hogy egy kiterjesztett spektrumú béta-laktamáz-termelő baktérium vagy multidrog-rezisztens uropatogén okozta áttöréses UTI-t kapnak.19 A TMP-SMX előnyösebb profilaxis a VUR-ben szenvedő betegeknél. Végül, a csecsemők és újszülöttek első húgyúti fertőzésének kezelésére használt antibiotikumokat nem szabad profilaxisra használni.
1. Freedman AL. Urológiai betegségek Észak-Amerikában projekt: a gyermekkori húgyúti fertőzések erőforrás-felhasználásának tendenciái. J Urol. 2005;173:949-954.
2. Ginsburg CM, McCracken GH Jr. Urinary tract infections in young infants. Pediatrics. 1982;69:409-412.
3. Foxman B. A húgyúti fertőzések epidemiológiája: incidencia, morbiditás és gazdasági költségek. Am J Med. 2002;113(suppl 1A):5S-13S.
4. Winberg J, Anderson JH, Bergstrom T, et al. Epidemiology of symptomatic urinary tract infection in childhood. Acta Paediatr Scand Suppl. 1974;(252):1-20.
5. Kunin CM. A húgyúti fertőzés epidemiológiája és természetes lefolyása iskoláskorú gyermekeknél. Pediatr Clin North Am. 1971;18:509-528.
6. Phillips JR, Karloqwicz MG. Candida fajok prevalenciája kórházi húgyúti fertőzésekben egy újszülött intenzív osztályon. Pediatr Infect Dis J. 1997;16:190-194.
7. Feld L, Matoo TK. Húgyúti fertőzések és vesicoureteralis reflux csecsemőknél és gyermekeknél. Pediatr Rev. 2010;31:451-463.
8. Singh-Grewal D, Macdessi J, Craig J. Circumcision for the prevention of urinary tract infection in boys: a systematic review of randomized trials and observational studies. Arch Dis Child. 2005;90:853-858.
9. Honkinen O, Jahnukainen T, Mertsola J, et al. Bakteriális húgyúti fertőzés gyermekeknél. Pediatr Infect Dis J. 2000;19:630-634.
10. Garcia FJ, Nager AL. A sárgaság mint a csecsemőkori húgyúti fertőzés korai diagnosztikai jele. Pediatrics. 2002;109:846-851.
11. Az Amerikai Gyermekgyógyászati Akadémia Minőségfejlesztési Bizottsága: Húgyúti fertőzések albizottsága. Gyakorlati paraméter: a lázas csecsemők és kisgyermekek kezdeti húgyúti fertőzésének diagnózisa, kezelése és értékelése. Gyermekgyógyászat. 1999;103:843-852.
12. Smellie JM, Hodson CJ, Edwards D, Normand IC. A gyermekkori húgyúti fertőzés klinikai és radiológiai jellemzői. Br Med J. 1964;2:1222-1226.
13. Cheng YW, Wong SN. A tüneti húgyúti fertőzések diagnosztizálása csecsemőknél katéteres vizelettenyésztéssel. J Paediatr Child Health. 2005;41:437-440.
14. Cipro (ciprofloxacin) betegtájékoztató. Wayne, NJ: Bayer HealthCare Pharmaceuticals Inc; 2008. október.
15. Shapiro ED. A húgyúti fertőzések rövid távú antimikrobiális kezelése gyermekeknél: kritikai elemzés. Pediatr Infect Dis. 1982;1:294-297.
16. Brady PW, Conway PH, Goudie A. A fekvőbeteg intravénás antibiotikum-terápia időtartama és a kezelés sikertelensége húgyúti fertőzésekkel kórházba került csecsemőknél. Pediatrics. 2010;126:196-203.
17. Leonardo CR, Filgueiras MF, Vasconcelos MM, et al. A vese hegesedésének kockázati tényezője alsó húgyúti diszfunkcióban szenvedő gyermekek és serdülők körében. Pediatr Nephrol. 2007;22:1891-1896.
18. Chang SL, Shortliffe LD. Gyermekkori húgyúti fertőzések. Pediatr Clin North Am. 2006;53:379-400.
19. Cheng CH, Tsai MH, Huang YC és mtsai. A közösségben szerzett húgyúti fertőzések antibiotikum-rezisztencia mintázata a profilaktikus antibiotikum-terápiában részesülő vesicourteralis refluxos gyermekeknél. Pediatrics. 2008;122:1212-1217.
20. Johnson CE, Corey HE, Elder JS. Húgyúti fertőzések gyermekkorban. Consensus Pediatr. 2003;1:1-28.
21. Children’s Medical Center. Gyermekgyógyászati adagolási kézikönyv. Hudson, Ohio: Lexi-Comp; 2010-2011.