US Pharm. 2011;36(3):HS2-HS7.
Infecções do tracto urinário (IU) afectam aproximadamente 2,4% a 2,8% das crianças todos os anos nos Estados Unidos e são responsáveis por quase 1,1 milhões de visitas anuais ao consultório.1 Os custos hospitalares para pacientes pediátricos com pielonefrite (infecção renal) totalizam mais de 180 milhões de dólares por ano nos EUA.1 O diagnóstico de uma IU pode ser difícil porque as crianças pequenas muitas vezes apresentam sintomas inespecíficos como febre, má ingestão oral, vómitos ou irritabilidade. Ao contrário dos adultos, as crianças podem desenvolver cicatrizes renais e hipertensão arterial secundária a uma infecção aguda. A rápida identificação e tratamento de uma primeira infecção ou infecção recorrente desempenha um papel importante na prevenção de sequelas. Muitos pacientes podem ser tratados com antibióticos orais; no entanto, os lactentes jovens, os doentes graves ou aqueles que não toleram medicamentos orais devem ser avaliados para tratamento antibiótico intravenoso.
Epidemiologia
Uma verdadeira incidência de IU pediátrica tem sido difícil de determinar porque o diagnóstico é influenciado pela seleção do paciente, método de coleta de urina, e testes laboratoriais utilizados. As variáveis mais importantes que influenciam a prevalência incluem a idade e o sexo do paciente. Os bebês prematuros e de baixo peso têm taxas mais altas de IU em comparação com os bebês a termo. Durante os primeiros 6 meses de vida, os rapazes não circuncidados têm 10 a 12 vezes mais probabilidade de serem infectados; no entanto, as raparigas são mais propensas a uma IU em todos os outros grupos etários.2,3 As crianças de 1 a 5 anos têm mais probabilidade de experimentar a sua primeira infecção sintomática, com a incidência para as raparigas nesta faixa etária a variar entre 1% e 3%. Meninas de 6 a 16 anos têm 10 vezes mais probabilidade de ter um IU do que meninos, e à medida que as meninas atingem a idade adulta a incidência aumenta para aproximadamente 10%.2,3 De notar que as meninas afro-americanas têm uma taxa menor de IU em relação às de outras raças.2
O IU recorrente em meninas jovens é comum, sendo que o maior risco ocorre nos primeiros meses após uma infecção. Aproximadamente 75% das caucasianas e 50% das afro-americanas em idade escolar experimentarão uma recorrência de IU nos primeiros 3 anos de sua infecção inicial, em comparação com um terço de todos os homens.4
Patógenos
O patógeno mais prevalente causador de IU em crianças é Escherichia coli, atribuído a quase 80% em geral e >90% das primeiras infecções em pacientes ambulatoriais.5 Patógenos adicionais como Pseudomonas aeruginosa, Klebsiella pneumoniae, espécies Proteus (sp), Enterobacter sp, e Enterococcus sp são conhecidos por causar IU. Entre os pacientes com anomalias do trato urinário ou sistemas imunológicos deficientes, organismos menos virulentos, como Staphylococcus epidermidis, Haemophilus influenzae e estreptococos do grupo B podem ser responsáveis. As IU fúngicas são mais frequentemente causadas por Candida albicans, especialmente nos pacientes com instrumentação recente do trato urinário.6 A maioria das IU em mulheres sexualmente ativas é causada por E coli ou Staphylococcus saprophyticus. Os patógenos nosocomiais mais comuns incluem E coli, C albicans e P aeruginosa.7 A recuperação do Staphylococcus aureus da urina normalmente sugere uma disseminação hematogênica de infecções como abscesso renal, osteomielite ou bacteremia.
Factores de risco
A capacidade de esvaziar a bexiga é o mecanismo mais importante contra uma infecção; portanto, a obstrução ao fluxo normal da urina predispõe as crianças a uma IU. As crianças com bexiga neurogénica, distúrbios do detrusor-esfincter e outras anomalias do tracto urinário correm um risco acrescido de desenvolver uma IU. Diabetes mellitus, relações sexuais frequentes, gravidez, ou um sistema imunológico comprometido também predispõem os indivíduos a uma IU. Além disso, estudos mostram que um histórico recente de uso de antibióticos, a presença de um cateter residente ou um histórico familiar de IU recorrente pode aumentar o risco. Os fatores de risco que predispõem os homens a uma IU incluem idade <8 meses e ser incircuncisos. A circuncisão demonstrou diminuir a frequência de IU em quase 10 vezes.8 O refluxo vesicoureteral (RVU), o refluxo de urina da bexiga para o uréter, pode causar pielonefrite e cicatrizes renais devido à introdução de urina infectada no rim.7
Classificação
A classificação funcional categoriza uma infecção como primeira ou recorrente. As infecções recorrentes podem ser ainda categorizadas como bacteriúria não resolvida (todas as culturas positivas para o mesmo organismo), persistência bacteriana (culturas consistentes positivas e negativas do mesmo organismo), e reinfecção (culturas positivas e negativas de organismos diferentes). A maioria das IU em crianças resolve; no entanto, terapia antibiótica inadequada, não aderência, má absorção e organismos resistentes pode potencialmente resultar em bacteriúria não resolvida. A persistência bacteriana é frequentemente observada em pacientes com anormalidades anatômicas ou corpos estranhos, pois o tratamento esterilizará a urina, mas as culturas subsequentes continuarão a ser do mesmo organismo. A reinfecção pode ser causada pela colonização periuretral ou pelo desenvolvimento de uma fístula do tracto urinário-gastrointestinal. Ocasionalmente, a remoção do corpo estranho ou intervenção cirúrgica para corrigir uma anormalidade é necessária para resolver a persistência bacteriana ou reinfecções.7
Apresentação Clínica
Uma IU é a presença de um patógeno no rim, ureter, bexiga, e/ou uretra. Os pacientes com cistite apresentam sintomas do trato urinário inferior (urgência, disúria e freqüência) causados pela inflamação da mucosa vesical. Pacientes com pielonefrite exibem sintomas do trato urinário superior (febre alta, dor abdominal e/ou de flanco) causados por inflamação do parênquima renal.7
Crianças com IU comumente presentes sem os sinais e sintomas clássicos freqüentemente vistos em adultos, e estes irão variar de acordo com a idade do paciente. Lactentes <3 meses de idade frequentemente apresentam sintomas inespecíficos, incluindo febre, dificuldade de alimentação, vômitos, irritabilidade, letargia, urina malodorizante e icterícia.9-11 Entretanto, crianças de 3 meses a 2 anos de idade freqüentemente apresentam sintomas mais específicos do trato urinário, como urina turva ou malodorosa, aumento da frequência urinária ou hematúria, com sintomas inespecíficos incluindo febre, vômitos, anorexia e insucesso no desenvolvimento.7 Crianças de 2 a 5 anos de idade geralmente apresentam dor e febre abdominal. Crianças >5 anos têm maior probabilidade de apresentar sintomas como disúria, aumento da frequência urinária e urgência.12
Diagnóstico
Isolamento de um patógeno de uma cultura de urina é essencial para um diagnóstico definitivo de uma IU.13 A cultura de urina deve ser obtida antes do início da terapia antimicrobiana. Uma amostra de urina pode ser coletada por muitos métodos, incluindo captura limpa no meio do fluxo, aspiração suprapúbica, cateterização uretral e saco de urina. Embora o método menos traumático seja obter urina através do saco de urina, é importante notar a alta taxa de falsos-positivos associados a este teste.11 O cateterismo uretral é usado em crianças mais novas, enquanto um cateter limpo de fluxo médio é mais comumente usado em crianças mais velhas. Embora um cateter urinário seja mais sensível do que o método de captura limpa ou saco de urina, sua colocação é invasiva e pode introduzir organismos no trato urinário. Para evitar o risco de contaminação por organismos periuretrais, a porção inicial de urina deve ser descartada. Uma cultura de urina obtida por cateterismo uretral com um número de colónias >105 indica uma probabilidade de 95% de infecção. Uma única cultura de urina obtida por captura limpa de uma paciente feminina com um número de colônias de ³105 indica uma probabilidade de infecção de 80%.11
Felizmente, os resultados da cultura geralmente não estão disponíveis em menos de 24 horas; portanto, métodos alternativos de teste são necessários para orientar a terapia antimicrobiana empírica enquanto a cultura de urina é incubada. Os resultados de urinálise ou microscopia da urina são frequentemente utilizados para orientar o tratamento inicial. Marcadores serológicos como a esterase leucocitária, os nitritos e a presença de leucócitos (leucócitos) ajudam na identificação de uma infecção. Os leucócitos ativados produzem esterase leucocitária; entretanto, a produção depende dos leucócitos, que podem não estar presentes durante uma ITU. Certas bactérias, especificamente organismos gram-negativos, reduzem os nitratos a nitritos. A sensibilidade e especificidade desses testes variam, sendo a esterase leucocitária a mais sensível (83%) e os nitritos a mais específica (98%).11 Embora uma urinálise possa ajudar na terapia, a cultura da urina é imperativa no diagnóstico de uma IU definitiva.
Tratamento
Os objetivos do tratamento de uma IU aguda são erradicar a infecção, prevenir a urosse e reduzir a probabilidade de dano renal.11 O início de um antibiótico empírico é baseado no patógeno mais provável e ajustado após os resultados de uma cultura de urina e a suscetibilidade são relatados. Pacientes com uma anomalia subjacente do trato urinário ou histórico complicado de IU recorrente, patógenos incomuns ou imunodeficiência podem requerer um regime antibiótico ampliado.
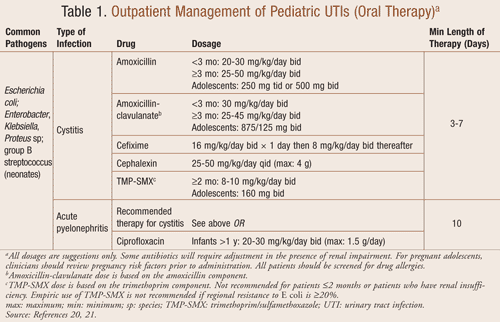
Tratamento ambulatorial: Os antibióticos orais são eficazes para o tratamento ambulatorial de IU, incluindo cistite e pielonefrite aguda (TABELA 1). O tratamento atempado da pielonefrite aguda, particularmente em crianças mais pequenas, é imperativo para prevenir lesões renais e potenciais cicatrizes. O uso de cefalosporinas orais pode ser um agente apropriado; contudo, o clínico deve reconhecer a sua ineficácia para uma infecção enterocócica. O uso empírico de amoxicilina e trimetoprim/sulfametoxazol (TMP-SMX) tem uso limitado devido à potencial resistência da E coli. A FDA aprovou recentemente a ciprofloxacina para IU complicadas e pielonefrite em crianças.14 A ciprofloxacina não é um agente de primeira linha em pediatria devido ao aumento de eventos adversos relacionados às articulações e tecidos circundantes.
Não foi identificada a duração ideal da terapia oral para tratamento de IU. Estudos têm provado que a recorrência de IU é maior em uma única dose ou regime de 1 dia em comparação a um regime de 3 a 4 dias.15 Um total de pelo menos 10 dias de antibioticoterapia é recomendado para crianças com presumível pielonefrite, RVU ou outras anormalidades do trato urinário.11
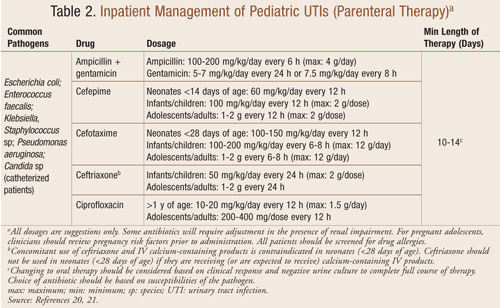
Tratamento hospitalar: A hospitalização para administração de antibioticoterapia intravenosa pode ser indicada para crianças com suspeita de IU, dependendo da gravidade dos seus sintomas (TABELA 2). Crianças muito jovens, aquelas com aparência tóxica, desidratação severa, vômitos ou intolerância à medicação oral devem ser consideradas para internação. Um estudo recente avaliando a duração da terapia intravenosa para IU em pacientes hospitalizados <6 meses de idade concluiu que não houve diferença nas falhas de tratamento naqueles que receberam £3 dias versus ³4 dias.16 A administração de antibióticos intravenosos deve ser continuada por um mínimo de 3 dias até que os resultados da hemocultura sejam negativos ou por um mínimo de 24 horas após a resolução dos sintomas. A maioria dos pacientes irá melhorar dentro de 24 a 48 horas de terapia na qual o tratamento pode ser alterado para um antibiótico oral para completar um curso de 7 a 14 dias.16
O tratamento eficaz de IU é essencial para prevenir complicações a longo prazo, porque IU agudas em crianças podem resultar em cicatrizes renais. A cicatrização renal é uma causa conhecida de hipertensão em crianças; assim, medidas preventivas em pacientes de alto risco, especificamente do sexo feminino e com histórico de RVU grave, são justificadas.17 Estudos radiográficos como a ultrassonografia da bexiga renal ou a cistorretrografia do esvaziamento são recomendados após a resolução de uma infecção ou a primeira IU febril de um paciente para avaliar o grau de cicatrização renal e descartar anomalias do trato urinário.
Profilaxia
Profilaxia antimicrobiana para uma IU tem como objectivo a esterilização da urina de modo a prevenir danos renais e cicatrizes. A dose profilática de antimicrobianos é de um quarto a metade da dose terapêutica para uma infecção aguda (TABELA 3).7 O agente ideal é administrado oralmente e alcançará uma concentração terapêutica na urina enquanto mantém baixas concentrações de medicamentos no intestino para prevenir o desenvolvimento de flora fecal resistente. A seleção ideal de um agente profilático deve ser baseada em padrões locais de resistência antimicrobiana.
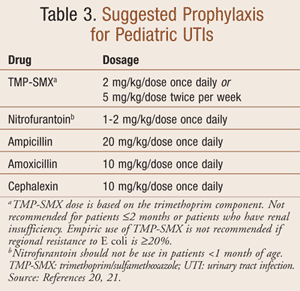
A terapia profilática deve ser considerada em crianças com histórico de IU recorrente, RVU, imunossupressão ou obstrução urinária parcial e deve ser continuada até a resolução da predisposição subjacente.18 Não há evidência definitiva de superioridade de um único antibiótico na prevenção de uma IU; entretanto; cefalosporinas não devem ser usadas para profilaxia em pacientes com RVU. Um estudo recente mostra que crianças que recebem profilaxia com cefalosporina têm maior probabilidade de ter uma IU de um beta-lactama de amplo espectro ou uropatógeno multirresistente.19 O TMP-SMX é preferido para a profilaxia em pacientes com RVU. Finalmente, antibióticos usados para tratar bebês e recém-nascidos para sua primeira IU não devem ser usados para a profilaxia.
1. Freedman AL. Projeto Doenças Urológicas na América do Norte: tendências na utilização de recursos para infecções do trato urinário em crianças. J Urol. 2005;173:949-954.
2. Ginsburg CM, McCracken GH Jr. Infecções do trato urinário em bebês jovens. Pediatria. 1982;69:409-412.
3. Foxman B. Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Am J Med. 2002;113(suppl 1A):5S-13S.
4. Winberg J, Anderson JH, Bergstrom T, et al. Epidemiologia da infecção sintomática do trato urinário na infância. Acta Paediatr Scand Suppl. 1974;(252):1-20.
5. Kunin CM. Epidemiologia e história natural da infecção do trato urinário em crianças em idade escolar. Clínica Pediatra Am. Norte. 1971;18:509-528.
6. Phillips JR, Karloqwicz MG. Prevalência de espécies de Candida em infecções do trato urinário adquirido no hospital em uma unidade de terapia intensiva neonatal. Pediatr Infect Dis J. 1997;16:190-194.
7. Feld L, Matoo TK. Infecções do trato urinário e refluxo vesicoureteral em lactentes e crianças. Pediatr Rev. 2010;31:451-463.
8. Singh-Grewal D, Macdessi J, Craig J. Circuncision for the prevention of urinary tract infection in boys: a systematic review of randomized trials and observational studies. Arch Dis Child. 2005;90:853-858.
9. Honkinen O, Jahnukainen T, Mertsola J, et al. Infecção bacterêmica do trato urinário em crianças. Pediatr Infect Dis J. 2000;19:630-634.
10. Garcia FJ, Nager AL. Jaundice como um sinal diagnóstico precoce de infecção do trato urinário na infância. Pediatria. 2002;109:846-851.
11. American Academy of Pediatrics Committee on Quality Improvement: Subcomitê de Infecção do Trato Urinário. Parâmetro de prática: o diagnóstico, tratamento e avaliação da infecção urinária inicial em bebês febris e crianças pequenas. Pediatria. 1999;103:843-852.
12. Smellie JM, Hodson CJ, Edwards D, Normand IC. Características clínicas e radiológicas da infecção urinária na infância. Br Med J. 1964;2:1222-1226.
13. Cheng YW, Wong SN. Diagnóstico das infecções sintomáticas do trato urinário em bebês por cultura de urina em cateteres. J Paediatr Child Health. 2005;41:437-440.
14. Cipro (ciprofloxacina) bula. Wayne, NJ: Bayer HealthCare Pharmaceuticals Inc.; Outubro 2008.
15. Shapiro ED. Tratamento antimicrobiano de curta duração de infecções do trato urinário em crianças: uma análise crítica. Pediatria Infect Dis. 1982;1:294-297.
16. Brady PW, Conway PH, Goudie A. Duração da antibioticoterapia intravenosa hospitalar e falha do tratamento em bebés hospitalizados com infecções do tracto urinário. Pediatria. 2010;126:196-203.
17. Leonardo CR, Filgueiras MF, Vasconcelos MM, et al. Factor de risco de cicatrização renal em crianças e adolescentes com disfunção do tracto urinário inferior. Pediatra Nephrol. 2007;22:1891-1896.
18. Chang SL, Shortliffe LD. Infecções do trato urinário pediátrico. Pediatr Clin North Am. 2006;53:379-400.
19. Cheng CH, Tsai MH, Huang YC, et al. Antibiotic resistance patterns of antibiotic resistance in community-acquired urinary tract infections in children with vesicourteral reflux receiving prophylactic antibiotic therapy. Pediatria. 2008;122:1212-1217.
20. Johnson CE, Corey HE, Elder JS. Infecções do tracto urinário na infância. Consensus Pediatr. 2003;1:1-28.
21. Centro Médico Infantil. Manual de Dosagem Pediátrica. Hudson, Ohio: Lexi-Comp; 2010-2011.