US Pharm. 2017;42(6)(Generic Drugs suppl):38-42.
ABSZTRAKT: A protonpumpa-gátlók (PPI) a retardációgátló szerek egy osztálya, amelyet különböző gyomor-bélrendszeri állapotok, például a gastrooesophagealis refluxbetegség, a Helicobacter pylori okozta betegségek, valamint a gyomor- és nyombélfekély kezelésére használnak. Bár ezek a szerek hatékony savcsökkentők, a PPI-k alkalmazása gyakran vitatott az új lehetséges mellékhatásokról szóló jelentések alapján. A PPI-kkel kapcsolatos problémák a túlhasználat és a gyógyszer-gyógyszer kölcsönhatások. Ezenkívül, mivel számos PPI vény nélkül kapható, e szerek nem megfelelő használata jelentős aggodalomra ad okot. A gyógyszerészek minden környezetben nagymértékben befolyásolhatják a nem megfelelő PPI-használatot azáltal, hogy biztosítják a terápia megfelelő megkezdését és folytatását, az adagolást és a kezelés időtartamát.
A protonpumpa-gátlók (PPI) egy gyógyszercsoport, amelyet gyakran alkalmaznak különböző gyomor-bélrendszeri (GI) rendellenességek kezelésére, beleértve a gastrooesophagealis refluxbetegséget (GERD), a Helicobacter pylori okozta rendellenességeket, valamint a gyomor- és nyombélfekélyt. Bár ezek a retardációgátló szerek számos betegség előnyös kezelését jelentik, az osztály túlhasználata, valamint a potenciálisan súlyos mellékhatásokról és a gyógyszer-gyógyszer kölcsönhatásokról szóló jelentések miatt problémát jelentenek.1 Továbbá a PPI-kkel kezelt állapotok betegkezelését megnehezíti, hogy számos ilyen szer vény nélkül kapható. E cikk célja, hogy rávilágítson a megfelelő használatra, és bizonyítékokon alapuló leírást adjon e szerek számos új vagy erősen vitatott hátrányáról.
A PPI-k elérhetősége
Hat egyedi PPI, amelyek közül öt generikusan kapható, receptre kapható (1. TÁBLÁZAT).2-7 Az omeprazol, a lansoprazol és az eszomeprazol-magnézium márkás változata kis dózisban OTC-ként kapható. Az omeprazol nátrium-bikarbonáttal koformulált készítményben is használatos. Ez a cikk elsősorban a generikusan kapható, szájon át adagolható PPI-kre összpontosít.
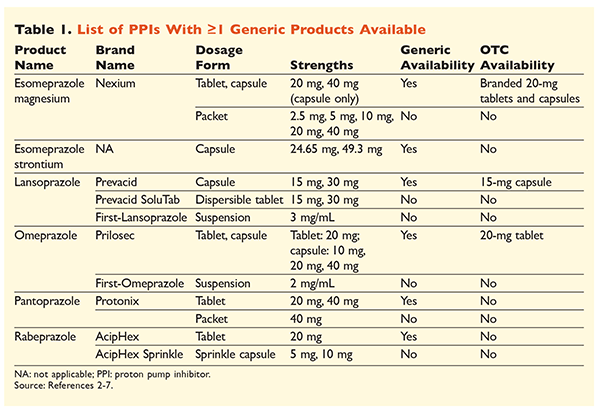
Az esomeprazol stronciumot az FDA az esomeprazol magnéziummal való bioekvivalenciája alapján hagyta jóvá.3 Bár a két szer termékcímkézése nagyon hasonló, három jelentős különbség van. Először is, az eszomeprazol stroncium 24,65 mg-os és 49,3 mg-os kapszulákban kapható, amelyek egyenértékűek a 20 mg-os, illetve 40 mg-os eszomeprazol-magnéziummal. Másodszor, az ezomeprazol stroncium nem rendelkezik FDA-engedéllyel gyermekbetegeknél történő alkalmazásra, míg az ezomeprazol magnézium 1 hónapos és idősebb korúaknál történő alkalmazásra van engedélyezve. Végül, az ezomeprazol stroncium alkalmazását súlyos vesekárosodás esetén kerülni kell, mivel ebben a populációban nem vizsgálták. Az ezomeprazol-magnézium esetében nem javasolt az adagolás módosítása.3 E cikk alkalmazásában az ezomeprazol kifejezés az ezomeprazol-magnéziumra fog vonatkozni.
Adagolás
Minden általánosan elérhető PPI-t, beleértve a kapszulákat és a tablettákat is, egészben kell lenyelni, anélkül, hogy feldarabolnák, összetörnék vagy megrágnák.2-7. Az omeprazol, a lansoprazol és az eszomeprazol kapszulákat fel lehet nyitni és tartalmukat almaszószra szórni olyan betegek esetében, akik nem képesek lenyelni a szájon át szedett gyógyszerformákat. Ezenkívül a lansoprazol kapszula 2 uncia alma-, paradicsom- vagy narancslébe is beleszórható. A felnyitott kapszulák tartalmát tartalmazó keverékeket azonnal le kell nyelni, és nem szabad tárolni későbbi felhasználásra.2,4,5
A lansoprazolt, az omeprazolt és az eszomeprazolt étkezés előtt kell beadni, de a beadási időre vonatkozó konkrét ajánlások eltérőek. Az omeprazolt 30-60 perccel étkezés előtt kell beadni, az eszomeprazolt pedig legalább 60 perccel előtte; a lansoprazolra vonatkozóan nincs meghatározott időkeret.2,4,5 A pantoprazol adható étkezéssel vagy anélkül.6 A rabeprazolt duodenális fekély esetén étkezés után, H pylori-eradikáció esetén étkezés közben kell bevenni; minden más indikáció esetén a rabeprazol adható étkezéssel vagy anélkül.7
Adagolás és a terápia időtartama
A PPI-k nagyon hatékony és általában biztonságos alkalmazásának hírneve miatt a PPI-k jelentős túlhasználata komoly aggodalomra ad okot.1 A PPI-ket nemcsak gyakran olyan indikációkra adják, amelyeknél nincs bizonyíték a használatukra, hanem ezeket a gyógyszereket gyakran a szükségesnél nagyobb dózisban írják fel, és a kezelés időtartama meghaladja az ajánlott időtartamot.8,9 Az egyes PPI-k engedélyezett dózisát és a terápia ajánlott időtartamát a 2. és 3. TÁBLÁZAT tartalmazza. Az FDA által jóváhagyottaktól eltérő kezelési ajánlásokat, valamint a PPI-kezelés megkezdésével, adagolásával és időtartamával kapcsolatos figyelemre méltó klinikai gyöngyszemeket az alábbiakban ismertetjük.
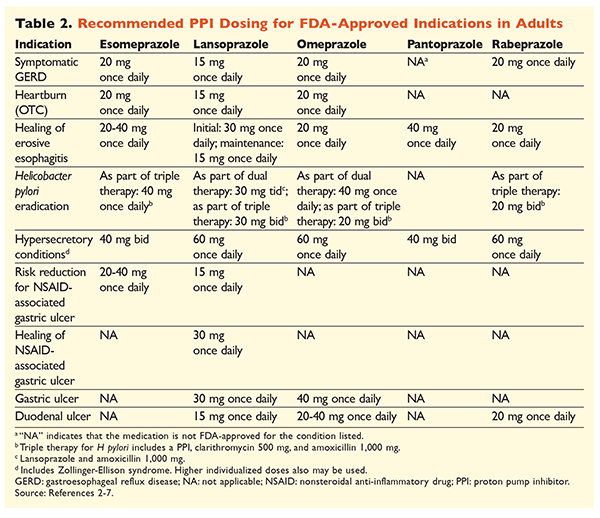
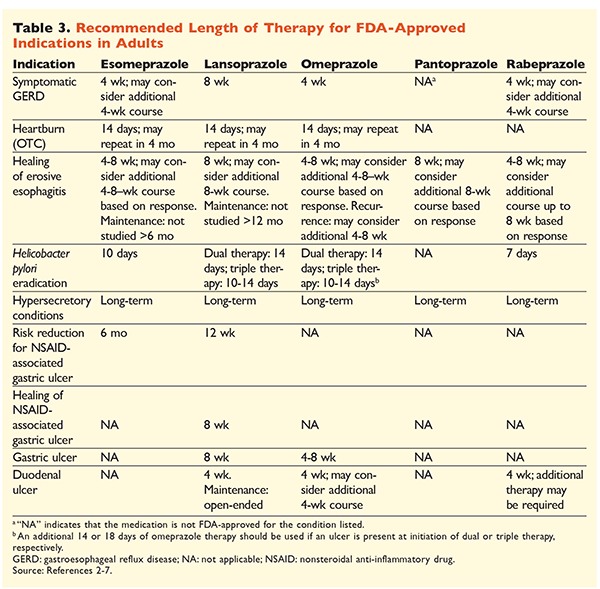
GERD: GERD-ben szenvedő betegeknél valamennyi PPI egyformán hatásosnak tekinthető, és bármely rendelkezésre álló szerrel 8 hetes kúra javasolt.10 Azoknál a betegeknél, akiknél a tünetek 2-3 hónap után refrakterek a kezelésre, hosszú távú fenntartó kezelésre lehet szükség napi kétszeri adagolással. Azonban a legalacsonyabb hatásos dózist kell alkalmazni, és ha a beteg nem reagál a terápiára, más PPI-t kell választani.10 Alternatívaként szükség szerinti PPI-terápia vagy a hisztamin2-receptor-antagonista (H2RA) fokozatos csökkentése is szóba jöhet.10 A vény nélkül kapható PPI-vel történő kezelést 14 napra kell korlátozni, és legfeljebb 4 havonta kell újrakezdeni.11
H pylori-asszociált fekélyek: Az alkalmazott PPI-től függően az FDA által a H pylori eradikációjára jóváhagyott kezelési sémák között szerepel a kettős kezelés amoxicillinnel vagy klaritromicinnel, illetve a hármas kezelés mindkét szerrel 7-14 napon keresztül.2-5,7 A konkrét, irányelvek által támogatott kezelési sémák eltérnek az FDA által jóváhagyottakhoz képest, de a terápia ajánlott időtartama hasonló, és valamennyi séma adagolási ideje 10-14 nap.12 A H pylori eradikációját követően a fenntartó PPI-terápia nem szükséges.13 A konkrét kezelési sémák részletesebb tárgyalása meghaladja e cikk kereteit.
A NSAID-ok által kiváltott fekélyek profilaxisa és kezelése: A nem szteroid gyulladásgátló gyógyszer (NSAID) okozta fekély kialakulása után újra kell értékelni az NSAID-terápia szükségességét. Ha az NSAID-terápia folytatása megfelelőnek tekinthető, a betegeket szelektív ciklooxigenáz-2 terápián kell tartani a lehető legrövidebb ideig a legalacsonyabb hatásos dózisban, PPI-vel kombinálva.13
Profilaxis céljából a PPI bevezetése csak olyan betegeknél javasolt, akiknél az NSAID-hez kapcsolódó GI-toxicitás kockázata mérsékelt vagy magas. A kockázati tényezők közé tartozik a >65 éves kor, a nagy dózisú NSAID-terápia, a korábbi szövődménymentes fekély, valamint az aszpirin (beleértve a kis dózisú), a kortikoszteroidok vagy az antikoagulánsok egyidejű alkalmazása. Az NSAID-indukált GI-toxicitás szempontjából mérsékelt kockázatúnak tekintett betegek közé tartoznak azok, akiknél egy vagy két ilyen kockázati tényező van, míg a magas kockázatú betegeknél kettőnél több kockázati tényező van, vagy korábban már volt komplikált peptikus fekély, különösen, ha az nemrég alakult ki.14 Ésszerű a PPI-terápia folytatása mindaddig, amíg a mérsékelt vagy magas kockázatú beteg NSAID-terápián marad.13
Idiopátiás fekély: Az egyértelműen azonosítható ok nélküli fekélyek valószínűleg kiújulnak azoknál a betegeknél, akiket nem kezelnek savcsökkentő terápiával. Az irányelvek nem adnak egyértelmű ajánlást arra vonatkozóan, hogy a betegeket mennyi ideig kell fenntartó terápiával kezelni, de azt sugallják, hogy a folyamatos PPI-terápia csökkenti a kiújuló fekély kialakulásának kockázatát.13
Biztonság
A PPI-ket általában jól tolerált gyógyszercsoportnak tekintik.1 Számos biztonsági aggály azonban már régóta gyötri hírnevüket, beleértve a Clostridium difficile okozta hasmenés, a közösségben szerzett tüdőgyulladás és a csonttörések fokozott kockázatát.15,16 Újabban a demenciával és a krónikus vesebetegséggel kapcsolatos aggodalmak merültek fel, és folytatódtak a hipomagnéziával és a clopidogrellel való elméleti gyógyszer-kölcsönhatással kapcsolatos viták.
Dementia: Az egyik javasolt mechanizmus e megállapítás mögött az, hogy a PPI-k elősegítik a béta-amiloid plakkok kialakulását, ami az Alzheimer-kór javasolt patofiziológiája.15 A vizsgálat korlátai azonban nem támasztják alá a PPI-használat és a demencia fokozott előfordulása közötti meggyőző oksági kapcsolatot.19
Vesei szövődmények: Bár a PPI-ket széles körben elismerték az akut interstitiális nefritisz gyakori okaként, az újabb adatok szerint ezek a szerek más vese-szövődmények kialakulásában is szerepet játszanak.15,20 Három nemrégiben végzett vizsgálat azt sugallta, hogy a PPI-k felelősek lehetnek a krónikus vesebetegség és a végstádiumú vesebetegség progressziójának fokozott kockázatáért.20-22 Ezeket a megfigyeléses vizsgálatokat azonban óvatosan kell értelmezni, mivel az okozati összefüggés nem igazolható.23
Hypomagnesemia: 2011-ben az FDA figyelmeztetést adott ki, hogy a PPI-k tartós, 1 évnél hosszabb ideig tartó alkalmazása hipomagnezémiához vezethet.24 Azóta több jelentős tanulmány is alátámasztotta ezt a megállapítást.25-29 A PPI-k és a hipomagnezémia közötti kapcsolat azonban nem végleges, és azt külső kockázati tényezők is bonyolítják.30-32 Jelenleg a klinikailag jelentős PPI-indukált hipomagnezémia ritkának tekinthető, és gyakrabban fordul elő egyidejű diuretikum-használat esetén.31,32 A monitorozás csak olyan betegeknél ajánlott, akiknél további rizikófaktorok állnak fenn.32
Klopidogrellel való gyógyszerinterakció: A klopidogrél fontos szerepet játszik a kardiovaszkuláris kockázat csökkentésében, de GI-vérzésekkel jár, különösen a fokozott kockázatú betegeknél. A PPI-kkel történő GI-védelmet gyakran alkalmazzák olyan betegeknél, akiknél nagyobb a valószínűsége a GI-vérzésnek, beleértve azokat, akiknél korábban már volt felső GI-vérzés; magas életkor; antikoagulánsok, kortikoszteroidok vagy NSAID-ok (beleértve az aszpirint is) egyidejű alkalmazása; és/vagy H pylori fertőzés.33
A PPI-kről feltételezik, hogy gátolják a CYP2C19 enzimet, az elsődleges útvonalat, amelyen keresztül a klopidogrél aktiválódik.33 Ez a kölcsönhatás elméletileg csökkentheti a klopidogrél trombocitaellenes hatását és növelheti a kedvezőtlen kardiovaszkuláris kimenetelek kockázatát.33 Mind a farmakokinetikai vizsgálatokból, mind a kimeneti vizsgálatokból származó ellentmondásos eredmények alapján azonban ennek a kölcsönhatásnak a klinikai jelentősége bizonytalan.34
Az egyes PPI-knek a clopidogrel hatásaira gyakorolt valódi hatását illetően a bizonyítékok nem egységesek.33 Az FDA legújabb ajánlásai szerint a pantoprazol biztonságosabb választás, mint a többi PPI, míg az omeprazolról úgy vélik, hogy a legkockázatosabb.35 A jelenlegi adatok továbbra is ezt a következtetést támasztják alá, de további vizsgálatokra van szükség annak megerősítésére, hogy létezik-e különbség a PPI-k között.36
Az önmagában vagy PPI-vel kombinált trombocitaellenes kezelés előnyeit és kockázatait fontos mérlegelni, amikor a GI-protektív terápia kiegészítéséről szóló döntés meghozatalakor. A GI-szövődmények nagy kockázatának kitett betegeknél a PPI-terápia előnyös hatásai nagyobbak lehetnek, mint a trombocitaellenes terápia csökkent hatékonysága, amit ellentmondásosan mutattak ki. A GI-szövődmények alacsonyabb kockázatának kitett betegek esetében a H2RA ésszerű kezelési lehetőség lehet, bár ez az osztály ebben az indikációban kevésbé hatásosnak bizonyult, mint a PPI-k.33
Következtetés
A gyógyszerészek minden környezetben nagymértékben befolyásolhatják a nem megfelelő PPI-használatot a terápia megfelelő megkezdésének és folytatásának, adagolásának és a kezelés időtartamának biztosításával. Mivel folyamatosan ellentmondásos adatok jelennek meg e gyógyszerek biztonsági profiljával kapcsolatban, a PPI-k hosszú távú alkalmazása egyre bonyolultabbá válik. Annak biztosításával, hogy a legalacsonyabb megfelelő adagot alkalmazzák a szükséges legrövidebb ideig, a gyógyszerészek segíthetnek megelőzni, hogy a betegek szükségtelenül ki legyenek téve a lehetséges ártalmaknak.
1. Heidelbaugh JJ, Kim AH, Chang R, Walker PC. A protonpumpa-gátlók túlhasználata: amit a klinikusnak tudnia kell. Therap Adv Gastroenterol. 2012;5:219-232.
2. Nexium (eszomeprazol-magnézium) betegtájékoztató. Wilmington, DE: AstraZeneca Pharmaceuticals LP; 2016. december.
3. Esomeprazol stroncium csomagolási tájékoztató. Glasgow, KY: Amneal Pharmaceuticals; 2014. december.
4. Prevacid (lansoprazol) betegtájékoztató. Deerfield, IL: Takeda Pharmaceuticals America, Inc; 2016. október.
5. Prilosec (omeprazol) betegtájékoztató. Wilmington, DE: AstraZeneca Pharmaceuticals LP; 2016. december.
6. Protonix (pantoprazol) betegtájékoztató. Philadelphia, PA: Wyeth Pharmaceuticals Inc. 2016. október.
7. AcipHex (rabeprazol) betegtájékoztató. Woodcliff Lake, NJ: Eisai Inc; 2016. április.
8. Chia CT, Lim WP, Vu CK. A protonpumpa-gátlók nem megfelelő alkalmazása helyi környezetben. Singapore Med J. 2014;55:363-366.
9. Kelly OB, Dillane C, Patchett SE, et al. Az orális protonpumpa-gátlók nem megfelelő felírása kórházi környezetben: prospektív keresztmetszeti vizsgálat. Dig Dis Sci. 2015;60:2280-2286.
10. Katz PO, Gerson LB, Vela MF. Irányelvek a gastrooesophagealis refluxbetegség diagnózisához és kezeléséhez. Am J Gastroenterol. 2013;108:308-328.
11. FDA gyógyszerbiztonsági közlemény: a csípő-, csukló- és gerinctörések lehetséges fokozott kockázata a protonpumpa-gátlók alkalmazásával. www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm213206.htm. Hozzáférés: 2017. február 17.
12. Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG klinikai irányelv: A Helicobacter pylori fertőzés kezelése. Am J Gastroenterol. 2017;112:212-239.
13. Laine L, Jensen DM. A fekélyvérzéses betegek kezelése. Am J Gastroenterol. 2012;107:345-360.
14. Lanza FL, Chan FK, Quigley EM. Irányelvek az NSAID-okkal összefüggő fekélyes szövődmények megelőzésére. Am J Gastroenterol. 2009;104:728-738.
15. Eusebi LH, Rabitti S, Artesiani ML, et al. Protonpumpa-gátlók: a hosszú távú használat kockázatai. J Gastroenterol Hepatol. 2017; Jan 16 .
16. Abramowitz J, Thakkar P, Isa A, et al. Adverse event reporting for proton pump inhibitor therapy: an overview of systematic reviews. Otolaryngol Head Neck Surg. 2016;155:547-554.
17. Haenisch B, von Holt K, Wiese B, et al. Demencia kockázata idős betegeknél protonpumpa-gátlók alkalmazása esetén. Eur Arch Psychiatry Clin Neurosci. 2015;265:419-428.
18. Gomm W, von Holt K, Thomé F, et al. A protonpumpa-gátlók és a demencia kockázatának összefüggése: egy farmakoepidemiológiai állítások adatainak elemzése. JAMA Neurol. 2016;73:410-416.
19. Kuller LH. Növelik-e a protonpumpa-gátlók a demencia kockázatát? JAMA Neurol. 2016;73:379-381.
20. Arora P, Gupta A, Golzy M, et al. A protonpumpa-gátlók a krónikus vesebetegség kialakulásának fokozott kockázatával járnak. BMC Nephrol. 2016;17:112.
21. Xie Y, Bowe B, Li T, et al. Protonpumpa-gátlók és az incidens CKD és az ESRD-be való progresszió kockázata. J Am Soc Nephrol. 2016;27:3153-3163.
22. Lazarus B, Chen Y, Wilson FP, et al. Protonpumpa-gátló használata és a krónikus vesebetegség kockázata. JAMA Intern Med. 2016;176:238-246.
23. Kia L, Kahrilas PJ. Terápia: a krónikus PPI-használattal járó kockázatok – jel vagy zaj? Nat Rev Gastroenterol Hepatol. 2016;13(5):253-254.
24. Az FDA gyógyszerbiztonsági közleménye: alacsony magnéziumszint társulhat a protonpumpa-gátló gyógyszerek (PPI) hosszú távú alkalmazásával. www.fda.gov/Drugs/DrugSafety/ucm245011.htm. Hozzáférés: 2017. február 17.
25. Kieboom BC, Kiefte-de Jong JC, Eijgelsheim M, et al. Protonpumpa-gátlók és hipomagnezémia az általános populációban: populációs alapú kohorszvizsgálat. Am J Kidney Dis. 2015;66:775-782.
26. Park CH, Kim EH, Roh YH, et al. The association between the use of proton pump inhibitors and the risk of hypomagnesemia: a systematic review and meta-analysis. PLoS One. 2014;9:e112558.
27. Luk CP, Parsons R, Lee YP, Hughes JD. Protonpumpa-gátlóval összefüggő hipomagnezémia: mit mondanak az FDA adatai? Ann Pharmacother. 2013;47:773-780.
28. Cheungpasitporn W, Thongprayoon C, Kittanamongkolchai W, et al. Protonpumpa-gátlók hypomagnesemiához kapcsolva: megfigyeléses vizsgálatok szisztematikus áttekintése és metaanalízise. Ren Fail. 2015;37:1237-1241.
29. Markovits N, Loebstein R, Halkin H, et al. The association of proton pump inhibitors and hypomagnesemia in the community setting. J Clin Pharmacol. 2014;54:889-895.
30. Park SH, Lee SH, Lee JS, et al. A szérum magnéziumkoncentráció változása protonpumpa-gátló alkalmazása után perkután koszorúér-beavatkozáson átesett betegeknél. Kidney Res Clin Pract. 2015;34:98-102.
31. Danziger J, William JH, Scott DJ, et al. Protonpumpa-gátló alkalmazása alacsony szérum magnéziumkoncentrációval jár. Kidney Int. 2013;83:692-699.
32. Begley J, Smith T, Barnett K, et al. Protonpumpa-gátlóhoz társuló hypomagnesaemia-a cause for concern? Br J Clin Pharmacol. 2016;81:753-758.
33. Abraham NS, Hlatky MA, Antman EM, et al. ACCF/ACG/AHA 2010 expert consensus document on the concomitant use of proton pump inhibitors and thienopyridines: a focus update of the ACCF/ACG/AHA 2008 expert consensus document on reducing the gastrointestinal risks of antiplatelet therapy and NSAID use. Am J Gastroenterol. 2010;105:2533-2549.
34. Melloni C, Washam JB, Jones WS, et al. Ellentmondásos eredmények a randomizált vizsgálatok és a megfigyelési tanulmányok között a protonpumpa-gátlók kardiovaszkuláris eseményekre gyakorolt hatásáról, amikor kettős trombocitaellenes terápiával együtt adják őket: szisztematikus áttekintés. Circ Cardiovasc Qual Outcomes. 2015;8:47-55.
35. Az FDA emlékeztetője a Plavix (clopidogrel) és az omeprazol egyidejű alkalmazásának elkerülésére. www.fda.gov/Drugs/DrugSafety/ucm231161.htm. Hozzáférés: 2017. február 17.
36. Bundhun PK, Teeluck AR, Bhurtu A, Huang WQ. A clopidogrel és a protonpumpa-gátlók egyidejű alkalmazása még mindig összefügg a koszorúér-angioplasztikát követő fokozott kedvezőtlen kardiovaszkuláris kimenetellel: a közelmúltban megjelent tanulmányok (2012-2016) szisztematikus áttekintése és metaanalízise. BMC Cardiovasc Disord. 2017;17:3.