US Pharm. 2017;42(6)(Generic Drugs suppl):38-42.
ABSTRACT: Protonpumpshämmare (PPI) är en klass av antisekretoriska medel som används för att behandla olika gastrointestinala tillstånd, t.ex. gastroesofageal refluxsjukdom, Helicobacter pylorirelaterade störningar samt magsår och duodenalsår. Även om dessa medel är effektiva syraundertryckare är användningen av PPI ofta omdiskuterad på grund av rapporter om nya potentiella biverkningar. Överanvändning och läkemedelsinteraktioner är problem som är förknippade med PPI. Eftersom flera PPI:er är tillgängliga utan recept är dessutom olämplig användning av dessa medel ett stort problem. Apotekare i alla miljöer kan ha en djupgående inverkan på olämplig PPI-användning genom att se till att behandlingen inleds och fortsätter på lämpligt sätt, att doseringen och behandlingstiden är lämplig.
Protonpumpshämmare (PPI) är en läkemedelsklass som vanligen används för behandling av olika gastrointestinala (GI) störningar, inklusive gastroesofageal refluxsjukdom (GERD), Helicobacter pylorirelaterade störningar samt magsår och duodenalsår. Även om dessa antisekretoriska medel är den föredragna behandlingen för många tillstånd är klassen plågad av överanvändning och rapporter om potentiellt allvarliga biverkningar och läkemedelsinteraktioner.1 Vidare försvåras patienthanteringen av tillstånd som behandlas med PPI:er av att flera av dessa medel finns tillgängliga på receptfritt sätt. Denna artikel syftar till att belysa lämplig användning och ge en evidensbaserad beskrivning av flera nya eller starkt debatterade nackdelar med dessa medel.
Tillgänglighet av PPI
Sex unika PPI:er, varav fem finns generiskt tillgängliga, kan erhållas på recept (TABELL 1).2-7 Låga doser av omeprazol, lansoprazol och en märkesversion av esomeprazolmagnesium finns tillgängliga i receptfria läkemedel. Omeprazol används också i en koformulerad produkt med natriumbikarbonat. Denna artikel kommer främst att fokusera på generiskt tillgängliga, oralt doserade PPI:er.
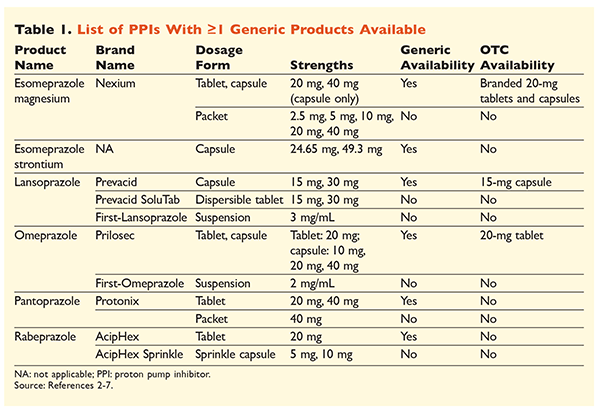
Esomeprazol strontium godkändes av FDA baserat på dess bioekvivalens med esomeprazol magnesium.3 Även om produktetiketten för dessa två medel är mycket likartad finns tre anmärkningsvärda skillnader. För det första finns esomeprazol strontium i kapslar på 24,65 mg och 49,3 mg, vilket är likvärdigt med esomeprazol magnesium 20 mg respektive 40 mg. För det andra är esomeprazol strontium inte FDA-godkänt för användning hos pediatriska patienter, medan esomeprazol magnesium är godkänt för användning hos patienter som är 1 månad och äldre. Slutligen bör användningen av esomeprazol strontium undvikas vid gravt nedsatt njurfunktion eftersom det inte har studerats i denna population. Ingen dosjustering rekommenderas för esomeprazolmagnesium.3 I denna artikel kommer termen esomeprazol att användas för att beskriva esomeprazolmagnesium.
Administrering
Alla generiskt tillgängliga PPI:er, inklusive kapslar och tabletter, ska sväljas hela utan att delas, krossas eller tuggas.2-7 Omeprazol-, lansoprazol- och esomeprazolkapslar kan öppnas och innehållet strös på äppelmos för patienter som inte kan svälja orala doseringsformer. Dessutom kan lansoprazolkapslar strös i 2 oz äppel-, tomat- eller apelsinjuice. Alla blandningar som innehåller innehållet i öppnade kapslar ska sväljas omedelbart och får inte förvaras för framtida användning.2,4,5
Lansoprazol, omeprazol och esomeprazol ska administreras före måltiderna, men de specifika rekommendationerna för administreringstider varierar. Omeprazol bör administreras 30 till 60 minuter före en måltid och esomeprazol minst 60 minuter före; för lansoprazol anges ingen tidsram.2,4,5 Pantoprazol kan administreras med eller utan mat.6 Rabeprazol bör tas efter en måltid vid duodenalsår och med en måltid vid eradikering av H pylori; för alla andra indikationer kan rabeprazol tas med eller utan mat.7
Dosering och behandlingslängd
Med tanke på att PPI:er har rykte om sig att vara mycket effektiva och generellt sett säkra är en betydande överanvändning av PPI:er ett stort bekymmer.1 Inte nog med att PPI:er ofta administreras för indikationer utan att det finns belägg för att de används, utan dessa läkemedel förskrivs också ofta i högre doser än nödvändigt för en behandlingslängd som sträcker sig längre än de rekommenderade tidsramarna.8,9 Varje PPI:s godkända dosering och rekommenderade behandlingslängd anges i tabellerna 2 och 3. Behandlingsrekommendationer som skiljer sig från de som godkänts av FDA, liksom anmärkningsvärda kliniska pärlor relaterade till PPI-initiering, dosering och behandlingstid, beskrivs nedan.
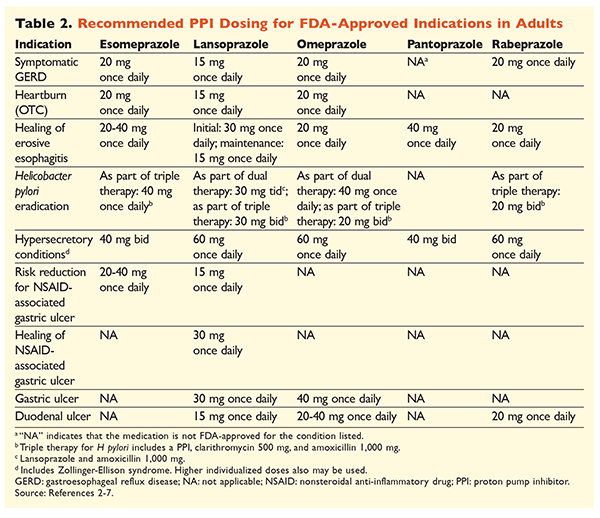
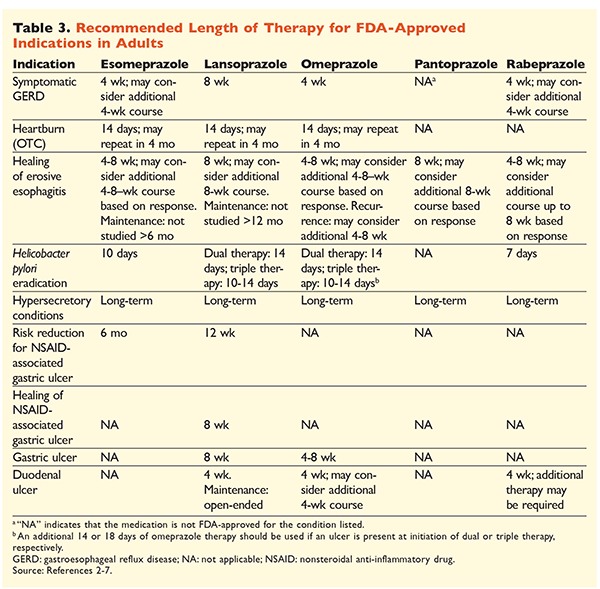
GERD: Hos patienter med GERD anses alla PPI:er vara lika effektiva, och en 8-veckors behandling med alla tillgängliga medel rekommenderas.10 Patienter med symtom som är refraktära mot behandlingen efter 2 till 3 månader kan behöva långvarig underhållsbehandling med två gånger dagligen doser. Den lägsta effektiva dosen bör dock användas, och en annan PPI bör övervägas om patienten inte svarar på behandlingen.10 Alternativt kan man överväga PPI-behandling vid behov eller en stegvis nedtrappning till en histamin2-receptorantagonist (H2RA).10 Behandling med en receptfri PPI bör begränsas till 14 dagar, och återbehandling bör inte ske oftare än var 4:e månad.11
H pyloriassocierade ulcus: Beroende på vilken PPI som används omfattar de FDA-godkända regimerna för utrotning av H pylori dubbelbehandling med antingen amoxicillin eller klaritromycin och trippelbehandling med båda medlen i 7 till 14 dagar.2-5,7 Specifika behandlingsregimer som stöds av riktlinjer varierar jämfört med de som godkänts av FDA, men den rekommenderade behandlingslängden är likartad, där alla regimer har en doseringstid på 10 till 14 dagar.12 Efter utrotning av H pylori är underhållsbehandling med PPI inte nödvändig.13 En mer detaljerad diskussion om specifika regimer ligger utanför ramen för denna artikel.
Profylax och behandling av NSAID-inducerade sår: Efter att ett nonsteroidalt antiinflammatoriskt läkemedel (NSAID)-associerat ulcus har utvecklats bör behovet av NSAID-behandling omprövas. Om fortsatt NSAID-behandling anses lämplig ska patienterna bibehållas på selektiv cyklooxygenas-2-terapi i lägsta effektiva dos under kortast möjliga tid i kombination med en PPI.13
För profylax rekommenderas initiering av en PPI endast hos patienter med måttlig eller hög risk för NSAID-relaterad GI-toxicitet. Riskfaktorer inkluderar ålder >65 år, högdos NSAID-behandling, en tidigare historia av okomplicerat ulcus och samtidig användning av aspirin (inklusive lågdos), kortikosteroider eller antikoagulantia. Patienter som anses ha måttlig risk för NSAID-inducerad GI-toxicitet inkluderar de som har en eller två av dessa riskfaktorer, medan patienter med hög risk har mer än två riskfaktorer eller en historia av ett tidigare komplicerat peptiskt ulcus, särskilt om det var nyligen inträffat.14 Det är rimligt att fortsätta PPI-behandlingen så länge som patienten med måttlig eller hög risk står kvar på NSAID-behandling.13
Idiopatiskt ulcus: Ulcus utan klart identifierbar orsak är sannolikt återkommande hos patienter som inte behandlas med syraundertryckande behandling. Riktlinjerna rekommenderar inte tydligt hur länge patienterna ska behandlas med underhållsbehandling, men de tyder på att pågående PPI-behandling minskar risken för återkommande ulcusbildning.13
Säkerhet
PPI:er anses i allmänhet vara en väl tolererad läkemedelsklass.1 Flera säkerhetsproblem har dock länge präglat deras rykte, bland annat en ökad risk för Clostridium difficile-associerad diarré, samhällsförvärvad lunginflammation och benfrakturer.15,16 På senare tid har oro för demens och kronisk njursjukdom väckts, och debatterna om hypomagnesemi och en teoretisk läkemedelsinteraktion med klopidogrel har fortsatt.
Demens: Två nyligen genomförda studier har föreslagit en potentiell ökad risk för demens vid långvarig användning av PPI hos äldre.17,18 En föreslagen mekanism bakom detta resultat är att PPI främjar utvecklingen av beta-amyloidplack, en föreslagen patofysiologi för Alzheimers sjukdom.15 Begränsningar i studierna ger dock inget stöd för ett slutgiltigt orsakssamband mellan PPI-användning och en ökad incidens av demens.19
Renkomplikationer: Även om PPI har varit allmänt erkända som en vanlig orsak till akut interstitiell nefrit, visar nyare data också att dessa medel är inblandade i utvecklingen av andra njurkomplikationer.15,20 Tre nyligen genomförda studier har föreslagit att PPI kan vara ansvariga för en ökad risk för kronisk njursjukdom och progression till njursjukdom i slutstadiet.20-22 Dessa observationsstudier måste dock tolkas med försiktighet, eftersom kausaliteten inte kan bekräftas.23
Hypovermagnesemi: År 2011 utfärdade FDA en varning om att långvarig användning av PPI under perioder som överstiger 1 år kan leda till hypomagnesemi.24 Sedan dess har flera omfattande studier stöttat detta resultat.25-29 Sambandet mellan PPI och hypomagnesemi är dock inte entydigt och det kompliceras av externa riskfaktorer.30-32 För närvarande anses kliniskt signifikant PPI-inducerad hypomagnesemi vara sällsynt och förekommer oftare vid samtidig användning av diuretika.31,32 Övervakning rekommenderas endast hos patienter med ytterligare riskfaktorer.32
Läkemedelsinteraktion med klopidogrel: Clopidogrel spelar en viktig roll för att minska den kardiovaskulära risken, men det är förknippat med GI-blödningar, särskilt hos patienter med ökad risk. GI-skydd med PPI:er implementeras ofta hos patienter som löper större risk att drabbas av en GI-blödning, inklusive patienter med en tidigare övre-GI-blödning; hög ålder; samtidig användning av antikoagulantia, kortikosteroider eller NSAID:er (inklusive aspirin); och/eller H pylori-infektion.33
PPI:er tros hämma CYP2C19-enzymet, den primära vägen genom vilken klopidogrel aktiveras.33 Denna interaktion kan teoretiskt sett minska klopidogrels trombocythämmande effekter och öka risken för negativa kardiovaskulära utfall.33 Baserat på inkonsekventa resultat från både farmakokinetiska studier och utfallsstudier är dock den kliniska betydelsen av denna interaktion osäker.34
Det finns dessutom en brist på samstämmighet i bevisen när det gäller den verkliga effekten av enskilda PPI:er på effekterna av klopidogrel.33 De senaste rekommendationerna från FDA tyder på att pantoprazol är ett säkrare val än andra PPI:er, medan omeprazol anses vara det mest riskfyllda.35 Aktuella data fortsätter att stödja denna slutsats, men ytterligare studier är nödvändiga för att bekräfta om det finns en skillnad mellan PPI:er.36
Det är viktigt att väga fördelarna och riskerna med trombocythämmande behandling ensamt eller i kombination med en PPI när ett beslut om att lägga till gastrointestinalt skyddande behandling fattas. Hos patienter med hög risk för GI-komplikationer kan de gynnsamma effekterna av PPI-behandling vara större än den minskade effektiviteten av trombocythämmande behandling, vilket inte visades på ett konsekvent sätt. För patienter med lägre risk för GI-komplikationer kan en H2RA vara ett rimligt behandlingsalternativ, även om denna klass har visat sig vara mindre effektiv än PPI för denna indikation.33
Slutsats
Apotekare i alla miljöer kan ha en djupgående inverkan på olämplig PPI-användning genom att se till att behandlingen inleds och fortsätter på rätt sätt, att doseringen och behandlingstiden är korrekt. Eftersom motstridiga uppgifter fortsätter att dyka upp om säkerhetsprofilerna för dessa läkemedel blir långtidsanvändningen av PPI:er mer komplicerad. Genom att se till att den lägsta lämpliga dosen används under den kortaste tid som behövs kan farmaceuter hjälpa till att förhindra att patienterna utsätts för potentiella skador i onödan.
1. Heidelbaugh JJ, Kim AH, Chang R, Walker PC. Överanvändning av protonpumpshämmare: vad klinikern behöver veta. Therap Adv Gastroenterol. 2012;5:219-232.
2. Nexium (esomeprazol magnesium) bipacksedel. Wilmington, DE: AstraZeneca Pharmaceuticals LP; december 2016.
3. Esomeprazol strontium bipacksedel. Glasgow, KY: Amneal Pharmaceuticals; december 2014.
4. Prevacid (lansoprazol) bipacksedel. Deerfield, IL: Takeda Pharmaceuticals America, Inc; oktober 2016.
5. Prilosec (omeprazol) bipacksedel. Wilmington, DE: AstraZeneca Pharmaceuticals LP; december 2016.
6. Protonix (pantoprazol) bipacksedel. Philadelphia, PA: Wyeth Pharmaceuticals Inc. Oktober 2016.
7. AcipHex (rabeprazol) bipacksedel. Woodcliff Lake, NJ: Eisai Inc; april 2016.
8. Chia CT, Lim WP, Vu CK. Olämplig användning av protonpumpshämmare i en lokal miljö. Singapore Med J. 2014;55:363-366.
9. Kelly OB, Dillane C, Patchett SE, et al. Den olämpliga förskrivningen av orala protonpumpshämmare i sjukhusmiljö: en prospektiv tvärsnittsstudie. Dig Dis Sci. 2015;60:2280-2286.
10. Katz PO, Gerson LB, Vela MF. Riktlinjer för diagnos och behandling av gastroesofageal refluxsjukdom. Am J Gastroenterol. 2013;108:308-328.
11. FDA:s meddelande om läkemedelssäkerhet: möjlig ökad risk för frakturer i höft, handled och ryggrad vid användning av protonpumpshämmare. www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm213206.htm. Tillgänglig 17 februari 2017.
12. Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG:s kliniska riktlinjer: behandling av Helicobacter pylori-infektion. Am J Gastroenterol. 2017;112:212-239.
13. Laine L, Jensen DM. Hantering av patienter med sårblödning. Am J Gastroenterol. 2012;107:345-360.
14. Lanza FL, Chan FK, Quigley EM. Riktlinjer för förebyggande av NSAID-relaterade sårkomplikationer. Am J Gastroenterol. 2009;104:728-738.
15. Eusebi LH, Rabitti S, Artesiani ML, et al. Protonpumpshämmare: risker med långvarig användning. J Gastroenterol Hepatol. 2017; Jan 16 .
16. Abramowitz J, Thakkar P, Isa A, et al. Adverse event reporting for proton pump inhibitor therapy: an overview of systematic reviews. Otolaryngol Head Neck Surg. 2016;155:547-554.
17. Haenisch B, von Holt K, Wiese B, et al. Risk för demens hos äldre patienter med användning av protonpumpshämmare. Eur Arch Psychiatry Clin Neurosci. 2015;265:419-428.
18. Gomm W, von Holt K, Thomé F, et al. Association of proton pump inhibitors with risk of dementia: a pharmacoepidemiological claims data analysis. JAMA Neurol. 2016;73:410-416.
19. Kuller LH. Ökar protonpumpshämmare risken för demens? JAMA Neurol. 2016;73:379-381.
20. Arora P, Gupta A, Golzy M, et al. Protonpumpshämmare är förknippade med ökad risk för utveckling av kronisk njursjukdom. BMC Nephrol. 2016;17:112.
21. Xie Y, Bowe B, Li T, et al. Protonpumpshämmare och risk för incident CKD och progression till ESRD. J Am Soc Nephrol. 2016;27:3153-3163.
22. Lazarus B, Chen Y, Wilson FP, et al. Användning av protonpumpshämmare och risken för kronisk njursjukdom. JAMA Intern Med. 2016;176:238-246.
23. Kia L, Kahrilas PJ. Terapi: Risker i samband med kronisk PPI-användning – signal eller brus? Nat Rev Gastroenterol Hepatol. 2016;13(5):253-254.
24. FDA Drug Safety Communication: Low magnesium levels can be associated with long-term use of proton pump inhibitor drugs (PPIs). www.fda.gov/Drugs/DrugSafety/ucm245011.htm. Tillgänglig 17 februari 2017.
25. Kieboom BC, Kiefte-de Jong JC, Eijgelsheim M, et al. Protonpumpshämmare och hypomagnesemi i den allmänna befolkningen: en befolkningsbaserad kohortstudie. Am J Kidney Dis. 2015;66:775-782.
26. Park CH, Kim EH, Roh YH, et al. Sambandet mellan användning av protonpumpshämmare och risken för hypomagnesemi: en systematisk genomgång och metaanalys. PLoS One. 2014;9:e112558.
27. Luk CP, Parsons R, Lee YP, Hughes JD. Protonpumpshämmare-associerad hypomagnesemi: vad säger FDA-data oss? Ann Pharmacother. 2013;47:773-780.
28. Cheungpasitporn W, Thongprayoon C, Kittanamongkolchai W, et al. Protonpumpshämmare kopplade till hypomagnesemi: en systematisk genomgång och metaanalys av observationsstudier. Ren Fail. 2015;37:1237-1241.
29. Markovits N, Loebstein R, Halkin H, et al. Sambandet mellan protonpumpshämmare och hypomagnesemi i samhället. J Clin Pharmacol. 2014;54:889-895.
30. Park SH, Lee SH, Lee JS, et al. Förändringar i serummagnesiumkoncentrationen efter användning av en protonpumpshämmare hos patienter som genomgår perkutan koronar intervention. Kidney Res Clin Pract. 2015;34:98-102.
31. Danziger J, William JH, Scott DJ, et al. Användning av protonpumpshämmare är förknippad med låga magnesiumkoncentrationer i serum. Kidney Int. 2013;83:692-699.
32. Begley J, Smith T, Barnett K, et al. Protonpumpshämmare associerad hypomagnesemi – en anledning till oro? Br J Clin Pharmacol. 2016;81:753-758.
33. Abraham NS, Hlatky MA, Antman EM, et al. ACCF/ACG/AHA 2010 expertkonsensusdokument om samtidig användning av protonpumpshämmare och tiopyridiner: en fokuserad uppdatering av ACCF/ACG/AHA 2008 expertkonsensusdokument om att minska de gastrointestinala riskerna med trombocythämmande behandling och användning av NSAID. Am J Gastroenterol. 2010;105:2533-2549.
34. Melloni C, Washam JB, Jones WS, et al. Motstridiga resultat mellan randomiserade studier och observationsstudier om effekten av protonpumpshämmare på kardiovaskulära händelser vid samtidig administrering med dubbel trombocythämmande behandling: systematisk genomgång. Circ Cardiovasc Qual Outcomes. 2015;8:47-55.
35. FDA:s påminnelse om att undvika samtidig användning av Plavix (klopidogrel) och omeprazol. www.fda.gov/Drugs/DrugSafety/ucm231161.htm. Tillgänglig 17 februari 2017.
36. Bundhun PK, Teeluck AR, Bhurtu A, Huang WQ. Är samtidig användning av klopidogrel och protonpumpshämmare fortfarande förknippad med ökade negativa kardiovaskulära utfall efter koronar angioplastik: En systematisk genomgång och metaanalys av nyligen publicerade studier (2012-2016). BMC Cardiovasc Disord. 2017;17:3.