Aceste informații explică ce este cancerul vulvar, inclusiv simptomele, diagnosticul și tratamentele acestuia.
Nu este nevoie să citiți toate aceste informații imediat. Acesta este menit să fie utilizat în timp. Înainte de a discuta cu furnizorul dumneavoastră de servicii medicale, este posibil să vă fie util să citiți câteva secțiuni, astfel încât să aveți o idee mai bună despre ce întrebări să puneți. Alte secțiuni vă pot ajuta să vă amintiți ceea ce vă spune acel furnizor de asistență medicală.
- Despre vulvă
- Despre cancerul vulvar
- Semne și simptome ale cancerului vulvar
- Diagnosticarea cancerului vulvar
- Examen pelvian
- Biopsie vulvară
- Scanări imagistice
- Stadiilele cancerului
- Cancer metastatic
- Cancer recurent
- Stadiile cancerului vulvar
- Tratamente pentru cancerul vulvar
- Chirurgie
- Tipuri de operație
- La ce să vă așteptați după operație
- Radioterapie
- Chimioterapie
- Terapie biologică
- Studii clinice
- După tratamentul pentru cancerul vulvar
- Sprijin emoțional
- Centrul de Consiliere
- Grupuri de sprijin
- Sănătate sexuală
- Asistență socială
- Medicină integrativă
- Resurse
Despre vulvă
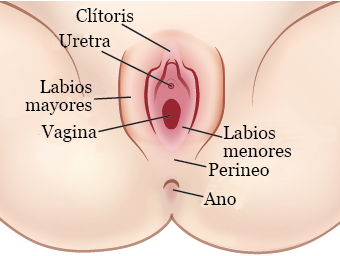
Termenul vulvă este un alt mod de a se referi la organul sexual extern, sau organele genitale (vezi figura 1). Vulva este compusă din:
- Buzele interioare și exterioare ale labiilor
- Clitorisul
- Deschiderea vaginului
- Glandele vaginale, care sunt situate în perineu (partea dintre vulvă și anus)
Despre cancerul vulvar
Cancerul vulvar este rar. Poate apărea oriunde pe vulvă, deși apare de obicei pe buzele exterioare ale vulvei.
Cancerul vulvar se dezvoltă de obicei lent, pe parcursul mai multor ani. Aceasta începe sub forma unor celule anormale. Aceste celule anormale sunt precanceroase, ceea ce înseamnă că nu sunt canceroase, dar ar putea deveni cancer. Grupurile de celule anormale sunt, de asemenea, cunoscute sub numele de displazie sau neoplazie intraepitelială vulvară (VIN).
Celulele anormale pot crește pe pielea vulvei pentru o perioadă lungă de timp. Este important să vă supuneți unor examinări regulate, astfel încât furnizorul de servicii medicale să le poată detecta din timp, ceea ce le face mai ușor de tratat. Tratarea celulelor anormale poate ajuta la prevenirea transformării lor în cancer vulvar.
Circa jumătate dintre cancerele vulvare sunt cauzate de infecția cu anumite tipuri de papilomavirus uman (HPV). Vaccinurile care protejează împotriva acestor tipuri de HPV sunt susceptibile de a reduce riscul de cancer vulvar. Pentru mai multe informații despre vaccinurile HPV, discutați cu furnizorul dumneavoastră de servicii medicale.
Semne și simptome ale cancerului vulvar
Cancerul vulvar adesea nu are simptome imediat. Dacă aveți oricare dintre simptomele enumerate mai jos, nu le ignorați.
Examinați-vă vulva o dată pe lună cu ajutorul unei oglinzi. Dacă observați oricare dintre lucrurile de mai jos, spuneți-i furnizorului dumneavoastră de asistență medicală.
- Un nodul, o excrescență sau un ulcer (leziune) la nivelul vulvei.
- Un petic de piele care are o textură sau o culoare diferită de restul pielii dumneavoastră.
- Un petic de piele care are o textură sau o culoare diferită de restul pielii dumneavoastră.
- Schimbare a aspectului unei alunițe.
- Umflături asemănătoare unor veruci.
- Mâncărime sau arsură care nu dispare cu tratament.
- Sângerare sau secreție care nu are legătură cu menstruația (perioada).
- Tensiune sau durere.
- Durere în timpul activității sexuale sau a urinării.
- Miros neobișnuit.
Aceste simptome pot fi semne de cancer vulvar sau pot fi cauzate de o altă afecțiune. Furnizorul dumneavoastră de asistență medicală va discuta cu dumneavoastră și va face teste pentru a afla mai multe despre aceasta.
Diagnosticarea cancerului vulvar
Nu există niciun test pentru cancerul vulvar. Furnizorul de servicii medicale vă va pune întrebări despre istoricul dumneavoastră medical și vă va face o examinare fizică. De asemenea, este posibil să vi se facă și alte examinări și teste, cum ar fi un examen pelvian, o biopsie vulvară sau scanări imagistice.
Examen pelvian
În cadrul unui examen pelvian, furnizorul de servicii medicale vă examinează vaginul, colul uterin, uterul, trompele uterine, ovarele și rectul. El sau ea va folosi o mănușă și un gel lubrifiant pentru a introduce un deget în vagin și, în același timp, va pune cealaltă mână pe abdomenul inferior (burta). Acest lucru vă permite să simțiți dimensiunea, forma și poziția organelor pentru a vedea dacă există ceva anormal.
Biopsie vulvară
Profesorul dumneavoastră de asistență medicală va lua probabil o mostră de țesut de la vulvă. Aceasta se numește biopsie. O biopsie poate fi efectuată în cabinetul medicului dumneavoastră. Țesutul este trimis la un laborator pentru a fi examinat la microscop pentru a depista semne de cancer.
Scanări imagistice
Vă pot fi efectuate și alte teste, cum ar fi o scanare imagistică, de către furnizorul dumneavoastră de asistență medicală.
- O tomografie computerizată (CT) utilizează un computer conectat la un aparat cu raze X pentru a genera imagini ale interiorului corpului. Este posibil să vi se ceară să luați un colorant de contrast sau să vi se injecteze unul în vene, astfel încât organele să poată fi văzute mai clar.
- Rezonanța magnetică (RMN) utilizează câmpuri magnetice pentru a obține imagini detaliate ale interiorului corpului.
- Tomografia cu emisie de pozitroni (PET) utilizează cantități mici de radioactivitate pentru a obține imagini ale întregului corp. Pentru a face acest lucru, se injectează o cantitate mică de material radioactiv într-o venă. Acest material este absorbit în principal de țesuturile care utilizează cea mai mare parte a energiei, cum ar fi cancerul. Imaginile obținute cu o scanare PET arată dacă există cancer în organism.
- O scanare PET cu o scanare CT combină imaginile obținute cu ambele scanări. Acestea se fac în același timp și pe același aparat.
Stadiilele cancerului
Stadiilele sunt un mod de a descrie cancerul. Stadiile cancerului se bazează pe locul în care se găsește cancerul, pe cât de mare este acesta și dacă s-a răspândit sau nu. Cunoașterea stadiului în care se află cancerul dumneavoastră îl va ajuta pe furnizorul dumneavoastră de servicii medicale să elaboreze cel mai bun plan de tratament pentru dumneavoastră.
Cancer metastatic
Dacă cancerul se răspândește dincolo de punctul în care a început, se numește cancer metastatic. Cancerul se poate răspândi:
- La țesuturile din apropiere.
- La sistemul limfatic și apoi în alte regiuni ale corpului. Sistemul limfatic ajută organismul să lupte împotriva infecțiilor. Este alcătuit din organe mici în formă de fasole numite ganglioni limfatici.
- La vasele de sânge și apoi în alte zone ale corpului.
Profesorul dumneavoastră de asistență medicală va discuta cu dumneavoastră despre stadiul cancerului dumneavoastră. Dacă doriți să aflați mai multe despre stadiile cancerului vulvar, citiți secțiunea „Stadiile cancerului vulvar” de mai jos.
Cancer recurent
Cancerul recurent este cancerul care revine după ce a fost tratat. Cancerul vulvar recidivant poate reveni în regiunea vulvară sau în alte părți ale corpului.
Stadiile cancerului vulvar
- Stadiul 0 (carcinom in situ): Cancerul se găsește doar pe suprafața vulvei. Nu s-a răspândit dincolo de punctul în care a început.
- Stadiul I: Cancerul se găsește doar în vulvă sau perineu. Nu s-a răspândit la ganglionii limfatici sau la alte părți ale corpului. Acest stadiu este împărțit în stadiul IA și stadiul IB.
- Stadiul IA: Cancerul este de 2 centimetri (aproximativ 0,8 inci) sau mai mic. Nu s-a răspândit mai mult de 1 milimetru mai adânc în țesuturile vulvei.
- Stadiul IB: Cancerul este mai mare de 2 centimetri, s-a răspândit mai mult de 1 milimetru mai adânc în țesuturile vulvei sau ambele.
- Stadiul II: Cancerul a crescut în țesuturile care se află în apropierea vulvei și a perineului, cum ar fi partea inferioară a uretrei, vaginul sau anusul. Nu s-a răspândit la ganglionii limfatici sau la alte părți ale corpului. Poate fi de orice dimensiune.
- Stadiul III: Cancerul s-a răspândit la ganglionii limfatici care sunt aproape de vulvă.
- Stadiul IV: Cancerul s-a răspândit în alte locuri care sunt aproape de vulvă sau la alte organe îndepărtate. Acest stadiu este împărțit în stadiile IVA și IVB.
- Stadiul IVA: Cancerul s-a răspândit la oricare dintre următoarele localizări care se află în apropierea vulvei:
- Partea superioară a uretrei, mucoasa vaginului, mucoasa vezicii urinare, mucoasa rectului sau este atașat de osul pelvian (șold).
- Noduli limfatici inghinali femurali fixați (adică nu se mișcă atunci când sunt atinși) sau ulcerați găsiți în zona inghinală
- Stadiul IVA: Cancerul s-a răspândit la oricare dintre următoarele localizări care se află în apropierea vulvei:
- Stadiul IVB: Cancerul s-a răspândit în părți îndepărtate ale corpului.
Tratamente pentru cancerul vulvar
Tratamentul pentru cancerul vulvar depinde de:
- Dimensiunea și localizarea cancerului.
- Dacă cancerul s-a răspândit.
- Sănătatea dumneavoastră generală.
Profesorul dumneavoastră de asistență medicală va discuta cu dumneavoastră opțiunile de tratament.
Chirurgie
Chirurgia este principalul tratament pentru cancerul vulvar.
Cancerul poate fi în mai multe locuri, astfel încât este posibil să fie necesară îndepărtarea unei cantități mari de țesut. Dacă tumora este mare (mai mare de 2 centimetri) sau a crescut adânc în vulvă, este posibil să fie nevoie, de asemenea, să vi se îndepărteze ganglionii limfatici din zona inghinală.
Tipuri de operație
Există 4 tipuri principale de operație vulvară:
- Operația cu laser implică utilizarea unui fascicul de lumină care este direcționat pentru a arde celulele pielii. Este folosită doar pentru a trata afecțiunile precanceroase.
- O excizie locală largă implică îndepărtarea tumorii și a unor țesuturi din apropiere. Țesutul din apropiere este îndepărtat pentru a se asigura că nu rămâne niciun cancer.
- Vulvectomia este îndepărtarea vulvei sau a unei părți a acesteia.
- Vulvectomie parțială: Aceasta presupune îndepărtarea părții de vulvă în care se găsește cancerul.
- Vulvectomie simplă: Aceasta presupune îndepărtarea întregii vulve.
- Vulvectomie radicală: Se îndepărtează o parte sau toată vulva și țesuturile din jur.
- Disecția ganglionară reprezintă îndepărtarea a 1 sau mai mulți ganglioni limfatici.
- Disecția ganglionului santinelă: Sunt îndepărtați doar primii câțiva ganglioni care drenează zona din apropierea cancerului.
- Disecția completă a ganglionilor limfatici: Sunt îndepărtați toți ganglionii limfatici din apropierea vulvei. Se poate face pe una sau pe ambele părți ale perineului. O disecție completă a ganglionilor limfatici crește riscul de limfedem (umflătură) pe partea piciorului de pe care sunt îndepărtați ganglionii.
Dacă veți fi supus unei intervenții chirurgicale, furnizorul dumneavoastră de servicii medicale va discuta cu dumneavoastră despre tipul de intervenție chirurgicală care este potrivit pentru dumneavoastră. Asistenta medicală vă va da informații tipărite despre intervenția chirurgicală pe care o veți suferi.
Dacă veți suferi o reconstrucție vulvară ca parte a intervenției chirurgicale, veți discuta, de asemenea, cu un chirurg plastician pentru a vă planifica îngrijirea.
La ce să vă așteptați după operație
Voi avea nevoie de timp pentru a vă vindeca și a vă recupera. Timpul de recuperare depinde de tipul de intervenție chirurgicală și de cantitatea de țesut îndepărtată. Unele femei au nevoie de mai mult timp pentru a se vindeca decât altele. Întrebați-l pe furnizorul dumneavoastră de asistență medicală despre ceea ce ar trebui să vă așteptați să se întâmple.
După operație, veți avea dureri timp de câteva săptămâni în zona în care s-a făcut operația. În timpul spitalizării veți primi analgezice, iar înainte de a pleca acasă veți primi o rețetă pentru mai multe. Este posibil să aveți un drenaj în interiorul sau în jurul inciziei atunci când plecați acasă. Dacă da, asistenta medicală vă va învăța cum să aveți grijă de acest lucru înainte de a părăsi spitalul.
Vă veți vedea un chirurg la 7-10 zile după operație. El sau ea va verifica locul intervenției chirurgicale și vă va îndepărta copcile și drenajele.
Este posibil să simțiți durere când vă așezați în picioare timp de 3 până la 4 săptămâni după operație. Veți putea să vă întindeți și să stați în picioare. Dacă ați suferit o intervenție chirurgicală majoră sau reconstructivă, este posibil să nu puteți sta în șezut timp de până la 8 săptămâni.
Radioterapie
Dacă cancerul s-a răspândit în alte părți ale corpului, cum ar fi ganglionii limfatici sau alte organe, este posibil să fie nevoie să faceți radioterapie. Radioterapia poate fi, de asemenea, utilizată înainte de intervenția chirurgicală pentru a micșora tumora.
Există 2 tipuri principale de radioterapie:
- Radioterapia cu fascicul extern este cel mai frecvent tip. Se administrează cu un aparat care se află în exteriorul corpului.
- Brahiterapia este radioterapia care se administrează intern (din interiorul corpului) cu ajutorul unor implanturi radioactive.
Dacă urmează să faceți radioterapie, furnizorul dvs. de servicii medicale va discuta cu dvs. ce tip de radioterapie este potrivit pentru dvs. O asistentă medicală vă va da informații tipărite despre tipul de radioterapie pe care îl veți primi.
Chimioterapie
Dacă faceți chimioterapie, o asistentă medicală vă va da informații tipărite despre medicamentele de chimioterapie pe care le veți primi.
Terapie biologică
Terapia biologică este cunoscută și sub numele de bioterapie sau imunoterapie. Este un tratament în care sistemul imunitar este folosit pentru a lupta împotriva cancerului.
Terapia biologică presupune utilizarea unor substanțe care sunt produse în organism, sau într-un laborator, pentru a stimula, dirija sau restabili apărarea naturală a organismului împotriva cancerului. Un exemplu de terapie biologică este imiquimodul (Zyclara®, Aldara®). Imiquimodul este un medicament care se aplică pe piele sub formă de cremă.
Vă puteți face teste de sânge și de tumoră pentru a vedea dacă aveți gene care v-ar putea face eligibil pentru imunoterapie.
Studii clinice
Studiile clinice sunt un tip de studiu de cercetare. Acestea pot fi folosite pentru a căuta tratamente mai bune pentru cancer. Studiile pot fi, de asemenea, utilizate pentru a căuta modalități de a controla simptomele cancerului și efectele secundare ale tratamentului.
Întrebați-vă furnizorul dumneavoastră de servicii medicale despre studiile clinice pentru cancerul vulvar. De asemenea, puteți accesa www.cancer.gov/clinicaltrials/education/what-is-a-clinical-trial pentru mai multe informații.
După tratamentul pentru cancerul vulvar
După terminarea tratamentului, furnizorul dumneavoastră de servicii medicale vă va oferi un plan de îngrijire de urmărire. Acest plan explică ce examinări și teste ar trebui să faceți în viitor și cât de des ar trebui să le faceți. Urmărirea planului poate ajuta furnizorul de servicii medicale să verifice dacă există cancer vulvar recurent sau un nou cancer.
După tratament, trebuie să verificați zona din jurul vulvei în fiecare lună. Cereți asistentei medicale să vă arate cum să faceți acest lucru cu ajutorul unei oglinzi. Dacă observați orice modificări sau simptome, adresați-vă medicului dumneavoastră. Nu așteptați până la următoarea programare de urmărire.
După ce ați terminat tratamentul, încercați să faceți următoarele:
- Atingeți sau mențineți o greutate corporală sănătoasă.
- Mâncați o dietă echilibrată. Pentru mai multe informații despre alimentația sănătoasă după tratamentul cancerului, citiți resursa noastră Mănâncă alimente sănătoase.
- Exercițiu. Acest lucru vă va ajuta să câștigați putere și energie.
- Renunțați la fumat. Dacă doriți să renunțați la fumat, puteți face o programare la Programul de tratare a fumatului de la Memorial Sloan Kettering (MSK), sunând la 212-610-0507.
Sprijin emoțional
Avea cancer poate stârni multe emoții. Recuperarea după tratamentul împotriva cancerului poate dura ceva timp. Profitați de expertiza personalului nostru. Aceștia vă pot ajuta la fiecare pas și vă pot îndruma către alți profesioniști, dacă este necesar. Spuneți-ne cum vă simțiți și ce putem face pentru a vă ajuta.
Centrul de Consiliere
Afacerea cu cancerul vulvar poate fi dificilă. Este posibil să doriți să primiți ajutor pentru a face față impactului emoțional pe care îl are asupra dvs., a familiei și a prietenilor dvs. Dacă aveți întrebări sau nelămuriri sau dacă vă simțiți anxios sau deprimat, discutați cu membrii echipei dumneavoastră de îngrijire a sănătății. De asemenea, aceștia vă pot îndruma către un consilier care vă poate ajuta să vă exprimați, să înțelegeți și să faceți față sentimentelor.
Grupuri de sprijin
MSK oferă grupuri de sprijin pentru persoanele cu cancer. Aceste grupuri sunt o modalitate prin care persoanele bolnave de cancer se pot sprijini reciproc. Aceștia vă pot ajuta să vă înțelegeți sentimentele și experiențele. Discutați cu furnizorul dumneavoastră de asistență medicală despre grupurile de sprijin care vă sunt disponibile.
Sănătate sexuală
Poate că aveți întrebări despre sexualitate. Puteți discuta aceste întrebări cu furnizorul dumneavoastră de servicii medicale, cu o asistentă medicală sau cu un asistent social. De asemenea, puteți vorbi cu cineva de la Programul de medicină sexuală pentru femei și de sănătate a femeii de la MSK. Pentru mai multe informații sau pentru a programa o programare, sunați la 646-888-5076.
Un asistent social poate oferi sprijin emoțional și poate sugera resurse pentru asistență financiară, transport și îngrijire la domiciliu.
Medicină integrativă
Serviciul de medicină integrativă al MSK oferă o varietate de terapii care completează (merg împreună cu) îngrijirea medicală tradițională. Serviciul oferă:
|
|
|
Meditație |
|
Pentru mai multe informații sau pentru a vă programa o întâlnire, sunați la 646-888-0800.
Resurse
Societatea Americană de Cancer (ACS)
www.cancer.org
800-227-2345
Oferă o varietate de informații și servicii, inclusiv Hope Lodge, care oferă cazare gratuită pentru pacienți și îngrijitori în timpul tratamentului împotriva cancerului.
CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (între străzile 25 și 26)
New York, NY 10001
Oferă consiliere, grupuri de sprijin, ateliere educaționale, publicații și asistență financiară.
Institutul Național de Cancer
www.cancer.gov
800-4-CANCER (800-422-6237)
OncoLink
www.oncolink.upenn.edu
Oferă informații despre tipuri specifice de cancer, cele mai recente informații despre tratamentele împotriva cancerului și actualizări privind progresele în cercetare.
The Wellness Community
www.wellness-community.org
Oferă grupuri de sprijin și educație care oferă leadership profesional la nivel național, gestionare a stresului și rețele sociale într-un cadru comunitar asemănător cu cel de acasă, cu accent pe îmbunătățirea sănătății și a stării de bine.
Societatea de Oncologie Ginecologică
www.sgo.org/patients-caregivers-survivors
Misiunea SGO este de a sprijini cercetarea, educația și conștientizarea publicului cu privire la prevenirea cancerului ginecologic, diagnosticarea precoce și tratamentul optim. Acest site oferă informații pentru persoanele afectate de cancer ginecologic și pentru cei care le îngrijesc.